Teach-back聯合微視頻健康教育在促進COPD患者規范使用吸入劑的效果
曹培 丁培琴
吸入治療是指患者經特定的裝置將藥物經氣溶膠、干粉、氣霧等形式,通過呼吸進入肺泡、細支氣管實現治療疾病的給藥方式。其憑借靶向治療、藥物不良反應少、藥物利用率高等優點在呼吸系統疾病治療獲得廣泛認可[1-2]。吸入劑治療已被《慢性阻塞性肺疾病診治指南(2021年修訂版)》[3]《2020 GOLD慢性阻塞性肺疾病全球倡議:COPD診斷、治療與預防全球策略》等指南推薦作為慢性阻塞性肺疾病(COPD)的緩解呼吸困難癥狀,降低加重風險的一線治療方案。但由于吸入劑種類、吸入裝置繁多、老年患者記憶力差的影響,COPD患者吸入劑規范使用率并不高,報道[4]顯示超過49.0%的COPD患者在吸入劑使用至少存在1個錯誤。研究發現,未使用吸入劑與錯誤使用吸入劑將增加高齡COPD患者1年內急性加重風險,并降低健康狀況[5]。因此,需重視COPD吸入劑的規范使用問題。Teach-back模式是雙向信息傳遞的教育模式,其通過不斷評估、糾正的循環過程,提升教育的準確性[6]。微視頻教育是將教育內容融入于視頻的信息化教育形式,其具有傳播廣泛、便捷、內容豐富、生動直觀等優點,在醫學教育領域逐漸獲得認可。本研究對COPD住院患者開展了Teach-back聯合微視頻健康教育,旨在提升COPD患者規范使用吸入劑,為強化慢性疾病患者自護技能提供指導。
1 對象與方法
1.1 研究對象
選取2021年9月—2022年2月南通市通州區人民醫院呼吸與危重癥醫學科接收的120例COPD患者作為研究對象。納入條件:均符合《2020 GOLD慢性阻塞性肺疾病全球倡議:COPD診斷、治療與預防全球策略》的診斷標準;年齡≥18周歲;住院患者,經治療后病情穩定;需使用的吸入劑類型包含異丙托溴銨氣霧劑、吸入用倍氯米松福莫特羅氣霧劑、布地奈德福莫特羅粉吸入劑、沙美特羅替卡松粉吸入劑、噻托溴銨噴霧劑至少1種;認知功能良好,可配合完成研究相關工作。排除條件:伴嚴重精神疾病;生命體征不穩,病情進展;肺結核、肺水腫及霧化吸入藥物過敏者;拒絕研究內容者。本研究經我院倫理學會批準與認可,患者知情同意。按組間基本資料匹配原則分為對照組與觀察組,每組60例。對照組中男32例,女28例;年齡62.74±8.29歲;文化程度:初中及以下42例,高中及中專14例,大專及以上4例;吸入劑種類數:1種42例,2種18例;吸入裝置類型:使用壓力定量吸入劑(pMDI)9例,帶儲霧罐的pMDI 13例,使用干粉吸入劑(DPI)48例,使用軟霧吸入劑(SMI)8例。觀察組中男31例,女29例;年齡62.89±8.54歲;文化程度:初中及以下44例,高中及中專13例,大專及以上3例;吸入劑種類數:1種43例,2種17例;吸入裝置類型:pMDI 7例,帶儲霧罐的使用pMDI 10例,使用DPI 51例,使用SMI 9例。兩組患者基本資料比較,差異無統計學意義(P>0.05)。
1.2 健康教育方法
對照組開展常規健康教育,根據各自使用吸入劑類別,參考吸入劑說明書對患者進行健康教育,對其中使用錯誤的步驟及時指出,督促改正,并耐心解答患者關于吸入劑使用的相關疑問。觀察組采用Teach-back聯合微視頻健康教育模式,具體內容如下:
1.2.1 成立健康教育團隊 呼吸內科護士長招募健康教育組成員,要求呼吸內科工作經驗≥5年,中級及以上職稱,溝通能力良好,儀表整齊,共招募健康教育團隊成員4名。教育團隊組建完畢后,先開展3個課程的集中學習,包含吸入劑分類、吸入劑的規范使用及Teach-back教育的模擬演練,每個課時約60 min。
1.2.2 微視頻內容
(1)異丙托溴銨(愛全樂?)壓力定量氣霧劑(pMDI)使用步驟如下:①打開。將噴口蓋打開。②裝藥。添加藥物至儲藥罐,并用力搖勻5~6次,讓儲藥罐內藥物均勻溶解。③呼氣。遠離pMDI噴口,用力深呼吸。④吸藥。噴口置入口中,稍用力吸氣的同時,按下pMDI吸入器的頂部閥門,噴出藥液,繼續吸氣,吸氣時間>5 s。⑤閉氣。屏氣10~15 s,或盡可能的屏氣,后緩慢呼氣,若需多吸一劑,等待1 min后,重復2~5步驟。⑥關閉。將蓋套放回噴口上。⑦漱口。清水充分漱口,注意仰頭、加壓,鼓動兩頰及唇部,以進行口腔咽喉部深漱口,并將漱口水吐出,每次10~15 s。⑧清潔。儲藥罐拔出,溫水清洗,晾干,并放回原處。
(2)倍氯米松福莫特羅氣霧劑(啟爾暢?)帶儲霧罐的pMDI使用步驟:①打開。將噴口蓋打開。②裝藥。添加藥物至儲藥罐,并用力搖勻5~6次,讓儲藥罐內藥物均勻溶解,并將pMDI的噴口和儲霧罐的連接環連接,儲物罐與吸入面罩連接,正確佩戴吸入面罩。③呼氣。先行深呼吸運動數次。④吸藥。按壓pMDI吸入器的頂部閥門,噴出藥液,緩慢呼吸若干次,呼吸頻率以10~15 s為宜,直至藥物吸入干凈。若需多吸一劑,等待1 min后,重復2~4步驟。⑤關閉。將蓋套放回噴口上。⑥漱口。清水充分漱口,注意仰頭、加壓,鼓動兩頰及唇部,以進行口腔咽喉部深漱口,并將漱口水吐出,每次10~15 s。⑦清潔。儲藥罐拔出,溫水清洗,晾干后放回原處;連接環、吸入面罩取下,采用醫用消毒酒精浸泡消毒10 min,置干燥處,下次吸入備用。
(3)布地奈德福莫特羅粉吸入劑(信必可?都保?)干粉吸入劑(DPI)使用步驟:①打開。將瓶蓋旋松。②裝藥。都保豎直,一手持紅色底部,一手持中間部分,協同用力旋轉至底,后反方向旋轉,完成藥物填裝,填裝成功的標志為聽到“咔噠”聲。③呼氣。呼氣時不對著DPI吸嘴,呼氣至肺內可容納的最低殘氣量。④吸藥。吸嘴置于齒間,雙唇含住,用力且深長的吸氣,然后將吸嘴從嘴部移開。⑤閉氣。屏氣10~15 s,讓藥液充分沉降,后緩慢呼氣,若需多個劑量,重復步驟2~5。⑥清潔。按需吸入后,紙巾擦拭吸嘴。⑦關閉。蓋上并旋緊瓶蓋。⑧漱口。清水充分漱口,注意仰頭、加壓,鼓動兩頰及唇部,以進行口腔咽喉部深漱口,并將漱口水吐出,每次10~15 s。
(4)沙美特羅替卡松粉吸入劑(舒利迭?)DPI使用步驟:①打開。將準納器打開,一手握緊外殼,另一手大拇指置于手柄,外推直至完全打開。②裝藥。握住準納器,吸嘴朝向自己,推動滑竿,發出“咔噠”聲,代表藥物裝填完畢。③呼氣。呼氣不對著DPI吸嘴,呼氣至肺內可容納的最低殘氣量。④吸藥。握住準納器,將準納器吸嘴放入口中,平穩的吸入藥物,直至藥物吸凈。⑤閉氣。將吸嘴拿出,屏氣10~15 s,讓藥液充分沉降,后緩慢呼氣,若需多個劑量,重復步驟2~5。⑥清潔。按需吸入后,紙巾擦拭吸嘴。⑦關閉。拇指置于手柄上,后拉手柄,發出“咔噠”聲代表準納器關閉,后將滑動桿復位。⑧漱口。清水充分漱口,注意仰頭、加壓,鼓動兩頰及唇部,以進行口腔咽喉部深漱口,并將漱口水吐出,每次10~15 s。
(5)噻托溴銨(能倍樂?)軟霧吸入劑(SMI)使用步驟:①打開。按壓保險扣,將透明底座打開。②裝藥。水平位插入藥瓶后按壓,聽到“咔噠”聲,代表藥物裝填完畢,裝回透明底座,期間保證防塵蓋蓋緊,后將透明底座向紅色箭頭方向旋轉半周,直至聽到“咔噠”聲,代表藥物已準備就緒。③呼氣。握住SMI,打開防塵蓋,呼氣至肺內可容納的最低殘氣量。④吸入。頭部微抬,雙唇包住吸嘴,不要包住通氣口,深深的緩慢吸氣,并同時按壓按鈕,將噴出的藥霧吸入氣道內。⑤閉氣。屏氣10~15 s,讓藥液充分沉降,后緩慢呼氣,若需多個劑量,重復步驟2~5,后呼氣。⑥清潔。按需吸入后,紙巾擦拭吸嘴。⑦關閉。蓋上防塵蓋。⑧漱口。清水充分漱口,注意仰頭、加壓,鼓動兩頰及唇部,以進行口腔咽喉部深漱口,并將漱口水吐出,每次10~15 s。
1.2.3 微視頻錄制 微視頻內容確定后,先由呼吸內科主任審核,后準備相關吸入裝置,開始微視頻錄制,兩名健康教育組員為一組,交叉錄制,詳細演示每個步驟的相關細節。錄制完畢后,采用愛剪輯軟件,添加字幕,完成微視頻錄制,微視頻錄制后導入科室內的平板電腦,并在微信中創建視頻號,上傳視頻。于微信群內告知正確的搜索、關注方法,讓COPD患者關注視頻號,便捷的觀看視頻。
1.2.4 Teach-back模式聯合微視頻健康教育 健康教育團隊對COPD患者開展一對一的Teach-back模式聯合微視頻健康教育,包含5個步驟:①信息傳遞。根據患者目前使用的吸入劑類型,選擇對應的吸入裝置,讓COPD患者觀看視頻2遍,后向患者講解每個吸入步驟。②效果評價。信息傳遞后,待COPD患者需進行吸入劑治療時,宣教者在旁觀看全部流程,記錄與規范吸入操作存在的不足。③澄清糾正。符合吸入劑使用規范的給予肯定與表揚,不足之處指出,并讓患者再次觀看微視頻內容,強化記憶。④確認掌握。不斷重復步驟1~3,至患者完全掌握吸入劑正確使用的相關步驟。⑤鼓勵堅持。與患者溝通,告知正確的吸入劑使用對于保持或改善現有肺功能,降低COPD急性加重風險的積極作用,增強患者正確使用吸入劑的信念。
1.3 評價指標
(1)吸入劑使用錯誤:將吸入劑使用錯誤分為共有的錯誤操作(7項)[7]及各自獨有的吸入劑使用錯誤[pMDI(2項)、帶儲物罐的pMDI(2項)、DPI(4項)、 SMI(4項)]。由我科室慢性疾病管理專科護士觀看患者吸入劑使用流程后,獨立評價并記錄,評價時間為入組時及干預3 d后。
(2)護理滿意度:采用紐卡斯爾護理服務滿意度(NSNS)量表[8-9]評價兩組患者對吸入劑使用教育的滿意度狀況,量表包含“服務態度”“護士對患者的關注” “護理服務可及性”“護理質量保證性”“護士親和性”“專業能力和具備的知識”“提供的信息”等共19個評價內容,均采用Likert 5級評分法,從“非常不滿意”“不滿意”“一般”“滿意”“非常滿意”與1~5分對應,總分范圍19~95分,其中NSNS總分19~37分為非常不滿意,38~56分為不滿意,57~75分為一般,76~94分為滿意,95分為非常滿意。
1.4 統計學處理
采用SPSS 23.0統計學軟件分析處理數據,計量資料以“均數±標準差”表示,組間均數比較采用t檢驗;計數資料組間率比較采用兩獨立樣本的χ2檢驗;等級資料的比較用Wilcoxon秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組干預前后吸入劑使用錯誤比較
入組時及干預3 d后,對照組評價了5種吸入劑使用78次,觀察組評價了77次。觀察組平均每次吸入錯誤數低于對照組,差異有統計學意義(P<0.05),見表1。
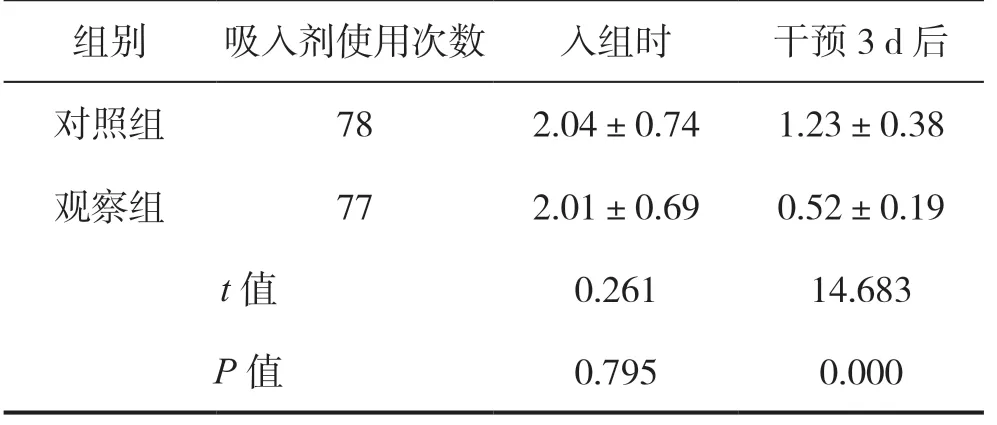
表1 兩組COPD患者平均每次吸入錯誤數比較(次)
2.2 兩組干預前后吸入劑使用錯誤分類比較
兩組患者入組時與干預3 d后的pMDI、帶儲物罐的pMDI、DPI、SMI吸入裝置獨有的吸入劑使用錯誤比較差異無統計學意義(P>0.05)。共有的吸入錯誤操作比較:觀察組患者干預3 d后吸入劑使用的“吸入前呼氣不充分”錯誤率低于對照組(P<0.05);觀察組干預3 d后吸入裝置其他共有的吸入操作錯誤總體低于對照組,但差異無統計學意義(P>0.05)。見表2。
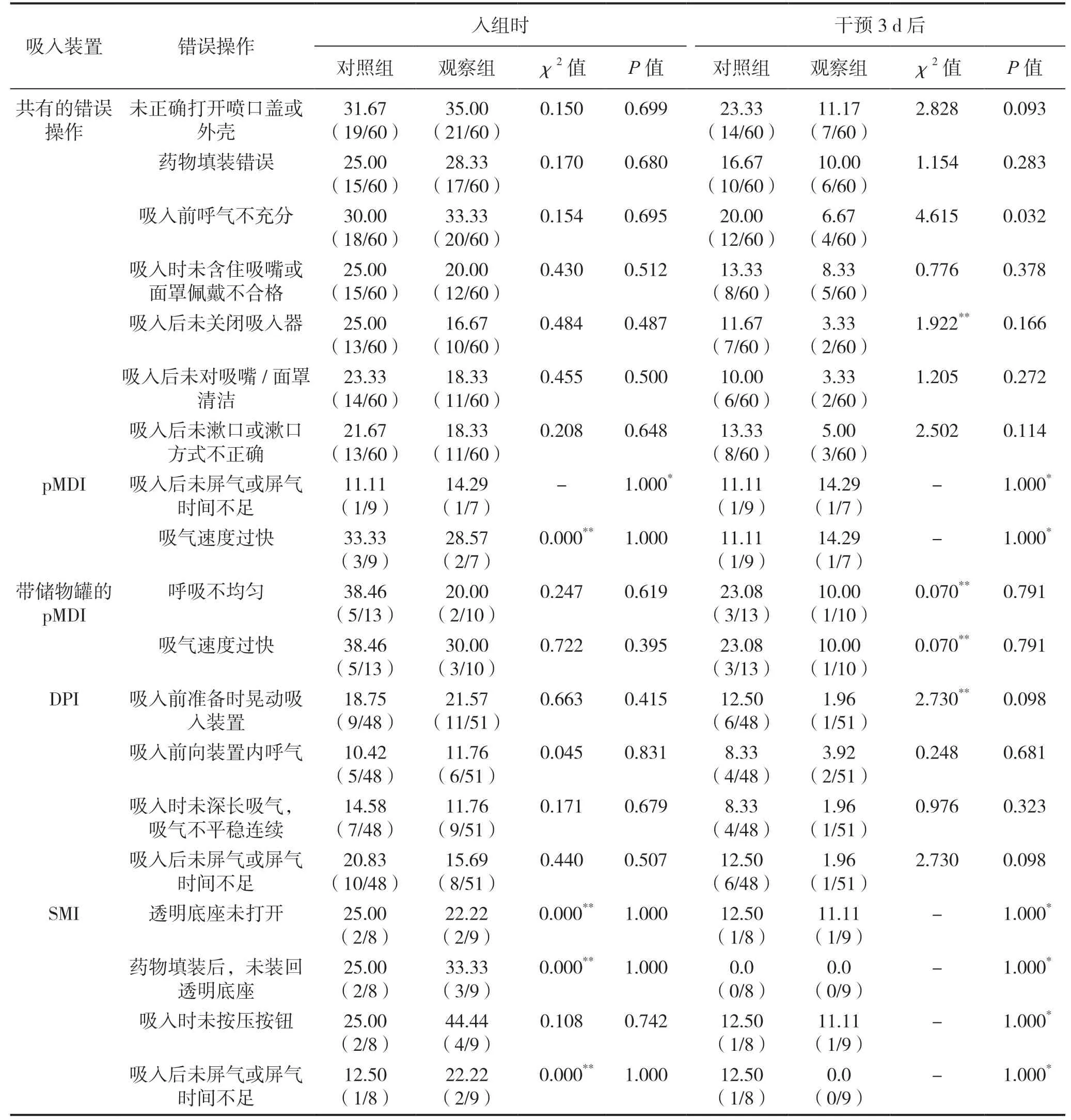
表2 兩組COPD患者吸入劑使用中的錯誤率比較
2.3 兩組患者干預3 d后的滿意程度比較
干預3 d后,觀察組COPD患者的滿意程度優于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組患者干預3 d后的滿意程度比較
3 討論
3.1 Teach-back聯合微視頻健康教育降低了COPD患者吸入劑使用錯誤次數
馬麗娜等[10]調查了COPD門診患者對DPI使用的規范性狀況,其中63.42%的門診患者未能有效掌握吸入技術,其建議應采取多元化的宣教方式,通過反復評估、指導的循環過程,以提升COPD患者對吸入劑掌握正確率。姚莉等[11]對使用DPI的哮喘或COPD的慢性氣道疾病患者進行了調查研究,228例慢性氣道疾病患者吸入方法完全掌握比例僅為42.1%,基本掌握比例為47.8%,≥5項錯誤比例高達10.1%。可見慢性氣道疾病患者對吸入劑的規范使用正確率并不樂觀。Usmani等[12]對62篇手稿、47篇摘要和 5 篇會議論文關于哮喘及COPD患者錯誤使用吸入劑的相關研究分析開展了研究,在114篇文獻中,共觀察到了299個吸入劑使用錯誤的描述,嚴重錯誤的描述包含:DPI吸氣過淺,反復多次換氣;經鼻吸入干粉;舒利迭未正確裝藥;都保反復多次旋轉致使藥物劑量偏差等,多數文獻認為錯誤使用吸入劑可加重患者的呼吸困難程度,增加急性發作風險,降低生活質量,并增加健康管理負擔。因此,需重視COPD患者吸入劑的管理,讓患者通過正確的吸入技術,保持或改善現有的肺功能狀況,提升生活質量。在吸入劑使用管理方面,苗兆帆等[13]認為應加強對吸入劑使用技術的重視,強化基層醫護人員對吸入劑指導的關鍵作用。姚文杰等[14]研究發現,通過強化COPD患者的健康管理信念,并傳導至患者吸入劑應用的行為規范上,有效促進了患者規范應用吸入劑,在長期的堅持下,患者的生活質量、肺功能獲得明顯提升,患者的急性發作 / 加重次數降低。Pothirat等[15]報道護士在COPD患者住院期間,通過動機、能力、行為(MAT模式)的干預路徑后,COPD患者吸入劑使用錯誤操作數明顯下降。Harnett等[16]對46例接診于門診的COPD患者開展了護士面對面的吸入劑規范使用培訓,并在患者出院后,定期以電話隨訪的方式了解其在吸入劑使用方面的困惑,開展遠程指導,患者使用各類吸入劑的錯誤總數由基線的332次,下降至121次。本研究發現觀察組干預3 d后平均每次吸入錯誤數低于對照組。說明Teach-back聯合微視頻健康教育降低了COPD患者吸入劑使用錯誤次數,提升了吸入劑使用的規范性。Teach-back教育模式是雙向互動式教育模式,其通過評估、教育的循環過程,讓COPD患者復述每個吸入劑使用的細節,護士糾正,讓患者系統性地掌握規范使用吸入劑的相關技術。微視頻教育是新媒體背景下知識傳播的有效渠道,通過錄制微視頻,將吸入劑使用的每個細節重點講解,通過其傳播的便捷性、低成本的特點,在患者出現吸入劑使用疑惑時,通過觀看微視頻快速獲得解決,尤其適合高齡、文化程度不高、記憶力差的老年COPD患者。
3.2 Teach-back聯合微視頻健康教育提升了COPD患者對規范使用吸入劑教育的滿意度
陳靜等[17]研究發現,COPD患者觀看吸入劑規范使用視頻,讓患者親手操作后進行糾正的吸入劑規范管理模式實施后,患者的滿意度為96.67%,而常規教育的滿意度為83.33%。張寧等[18]將吸入劑規范使用的相關內容拍攝成視頻,并發送至患者家屬或患者的微信中,與常規的口頭宣教比較,患者的滿意度提高了。本研究顯示,觀察組滿意度優于對照組。提示Teach-back聯合微視頻健康教育提升了COPD患者對規范使用吸入劑教育的滿意度。原因主要與微視頻內容豐富、具體、生動,拓寬了患者獲取知識的來源,讓患者在舒適、自由的狀態下,學習吸入劑使用的相關技巧,患者接納程度高,有助于提升滿意度;另外Teach-back教育模式,宣教雙方的互動性好,在吸入劑吸入操作過程中給予指導,加深患者的記憶,患者獲取的教育水平高于預期,提升了教育滿意度。
吸入劑的規范使用關乎COPD患者疾病癥狀的控制及未來疾病進展風險的預防,對于COPD患者由于各類原因對吸入劑的規范使用并不理想,重視吸入劑技術相關的教育非常關鍵。Teach-back聯合微視頻健康教育是將雙向互動教育及信息化教育兩種特點融為一體的教育形式,與常規教育形式比較,有效降低了COPD患者吸入劑使用錯誤次數,提升了吸入劑使用的規范性,并提升了健康教育的滿意度。由于COPD患者吸入劑使用是長期的治療過程,患者居家期間吸入劑規范使用狀況仍舊有待考察。

