儋州地區宮頸癌的發病率及其相關危險因素研究
張曉蕾,尤共平,黃丹,陳月芳
(儋州市人民醫院婦產科,海南 儋州 571799)
0 引言
近年來,隨著人們生活方式、生活環境及生活觀念的改變,宮頸癌的發病率明顯上升,而且呈年輕化發展趨勢,已成為全球女性第二大高發惡性腫瘤[1]。盡管宮頸癌的治療方法不斷進步,但部分晚期宮頸癌患者預后較差,死亡率仍較高[2]。因此,對宮頸癌相關影響因素進行篩查,早期發現宮頸癌的高危因素,并及早采取有效的防治措施,對宮頸癌的預防和改善預后具有重大幫助。國內外研究表明,不同地區的女性,因為生活環境的不同,經濟、文化和社會環境的差異,造成宮頸癌的發病率及危險因素存在明顯不同[3-4]。然而,關于儋州地區宮頸癌的發病情況及相關危險因素調查仍為空白,缺乏完善的宮頸癌篩查體系。因此,本研究通過調查儋州地區宮頸癌發病率,分析影響宮頸癌發病的危險因素,為早期識別高危人群、早期篩查宮頸癌并及時干預治療提供科學依據。
1 對象與方法
1.1 研究對象
收集2017年1月至2021年12月儋州地區接受宮頸癌篩查的女性。納入標準:(1)為儋州地區常住人口,居住時間≥5年;(2)年齡≥21歲,無精神疾病;(3)研究對象簽署知情同意書。排除標準:(1)行子宮頸手術或子宮頸切除術者;(2)存在嚴重智力、精神障礙、無法溝通交流;(3)合并其他合并惡性腫瘤。本研究經研究對象知情同意。
1.2 問卷調查
查閱文獻[5]設計問卷調查表,問卷調查內容包括一般資料、生活方式、個人衛生情況、宮頸癌篩查情況[液基薄層細胞學(TCT)、人乳頭瘤病毒(HPV)、陰道鏡檢結果]、宮頸組織病理檢查結果以及HPV疫苗接種情況等。所有調查人員均統一培訓, 并經考核合格后方可參與調查,在數據收集過程中嚴格按雙人雙遍錄入。
1.3 宮頸癌篩查方法
1.3.1 TCT檢查
受檢者2~3d前禁止同房和陰道上藥沖洗,且在非月經期間,受檢者呈膀胱截石位使宮頸暴露,用大棉棒先將宮頸口表面過多的分泌物沾掉,然后采用取樣刷緊貼宮頸口順時針旋轉5圈,輕取出細胞采樣刷,最后將宮頸脫落細胞洗脫存在專用的細胞保存液瓶中送檢。采用TBS分級系統對宮頸細胞學進行診斷,TBS報告正常或炎癥為細胞學陰性,非典型鱗狀上皮細胞-意義不明確(ASC-US)及以上病變為細胞學陽性。
1.3.2 HPV 檢查
使用一次性取樣瓶采集受檢者宮頸上皮細胞,采用廣東凱普生物科技有限公司試劑盒對16種高危型 HPV分型(16、18、26、45、51、52、53、31、33、35、39、56、58、59、66、68)進行檢測。
1.3.3 病理篩查
HPV分型陽性或TCT診斷為ASC-US及以上病變者均需進一步做陰道鏡檢查,并對可疑宮頸病變部位行宮頸活組織病理檢查。宮頸癌的診斷以病理檢查結果為金標準。
1.4 統計學方法
采用SPSS 22.0統計軟件處理數據,計數資料以(%)表示,組間比較采用χ2檢驗,等級資料組間比較使用秩和檢驗。采用單因素分析及多因素Logistic回歸分析影響宮頸癌發病的危險因素。P<0.05為差異有統計學意義。
2 結果
2.1 宮頸癌發病情況
本研究共納入調查對象18596人,年齡21~82歲,平均(51.28±10.75)歲,經病理檢查最終確診為宮頸癌患者105例,宮頸癌發病率為0.56%(105/18596)。在105例宮頸患者中,臨床分期為Ⅰ期39.05%(41/105)、ⅡA期10.48%(11/105)、ⅡB期28.57%(30/105)、Ⅲ期17.14%(18/105)、Ⅳ期4.76%(5/105)。105例宮頸癌患者按病理組織學分類,宮頸鱗狀細胞癌93.33%(98/105)、宮頸腺細胞癌4.76%(5/105)、宮頸腺-鱗狀細胞癌1.90%(2/105)。105例宮頸癌患者按病理組織分化程度分類,高分化12.38%(13/105)、中分化65.72%(69/105)、低分化20.95%(22/105)、未分化0.95%(1/105)。105例宮頸癌患者感染HPV的患者共有91例,以HPV16型最常見,為39.56%。
2.2 不同年齡組宮頸癌篩查情況
在宮頸癌篩查中,以56~65歲比例最高為1.95%,其余依次為>65歲1.53%、>65歲1.53%、46~55歲0.60%、36~45歲0.40%、21~35歲0.15%。見表1。
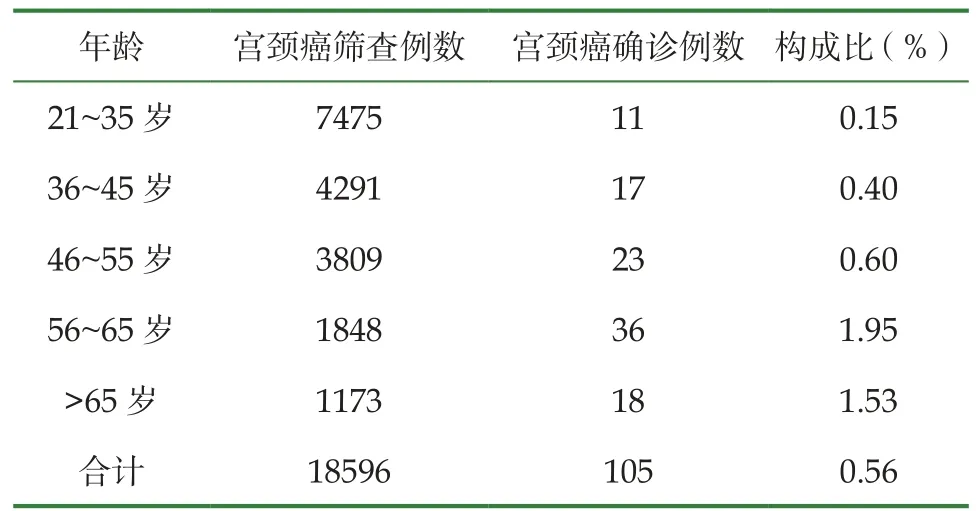
表1 不同年齡組宮頸癌篩查情況(n,%)
2.3 宮頸癌影響因素的單因素分析
105例宮頸癌患者作為病例組,根據1∶1的研究方法,選取同期非宮頸癌女性105例作為對照組。病例組與對照組文化程度、性伴侶個數、宮頸癌家族史、宮頸糜爛史、吸煙史、流產史、初次性行為年齡、長期焦慮或緊張、陰道不規則出血、HPV感染以及HPV疫苗接種比較,差異均有統計學意義(P<0.05)。見表2。
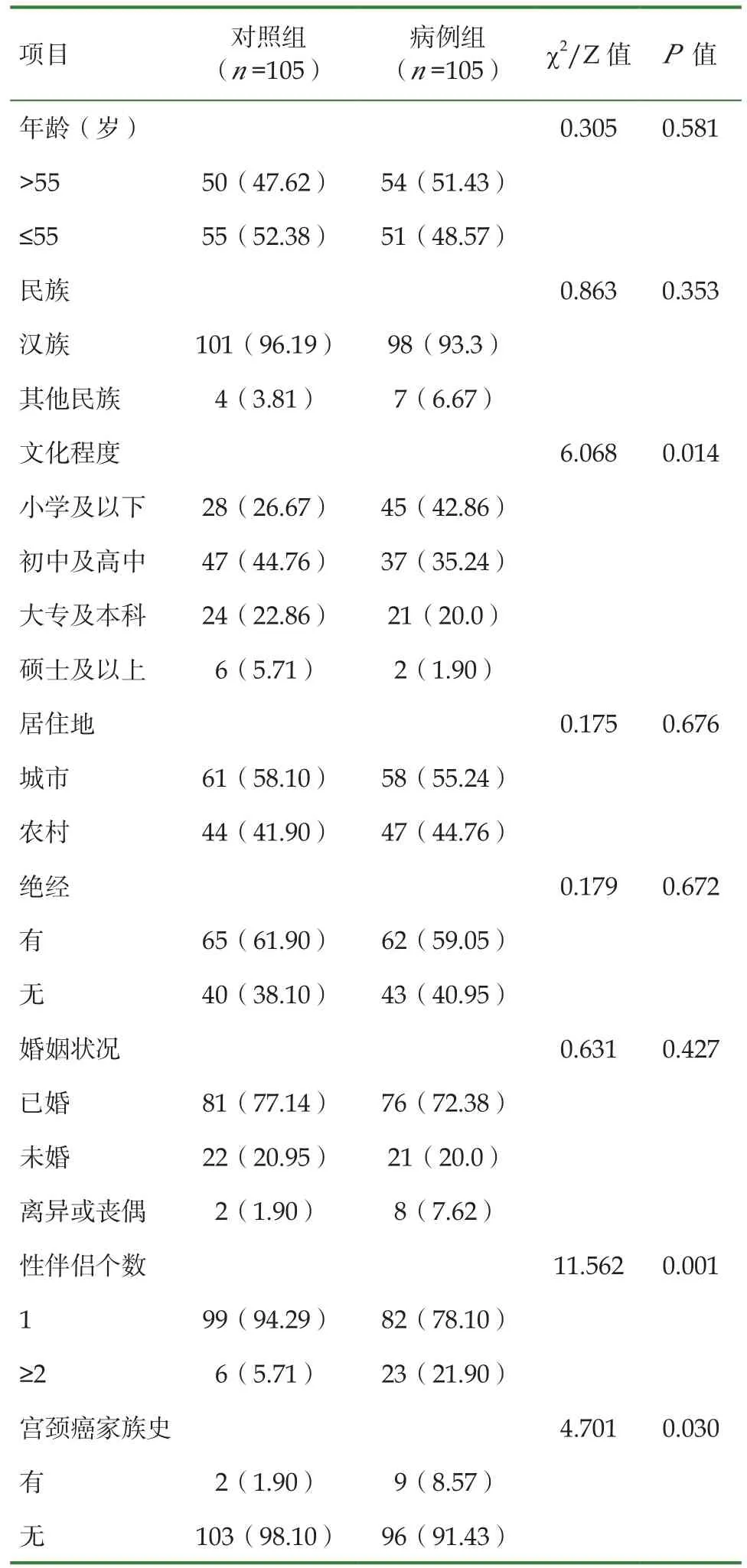
表2 宮頸癌影響因素的單因素分析[例(%)]
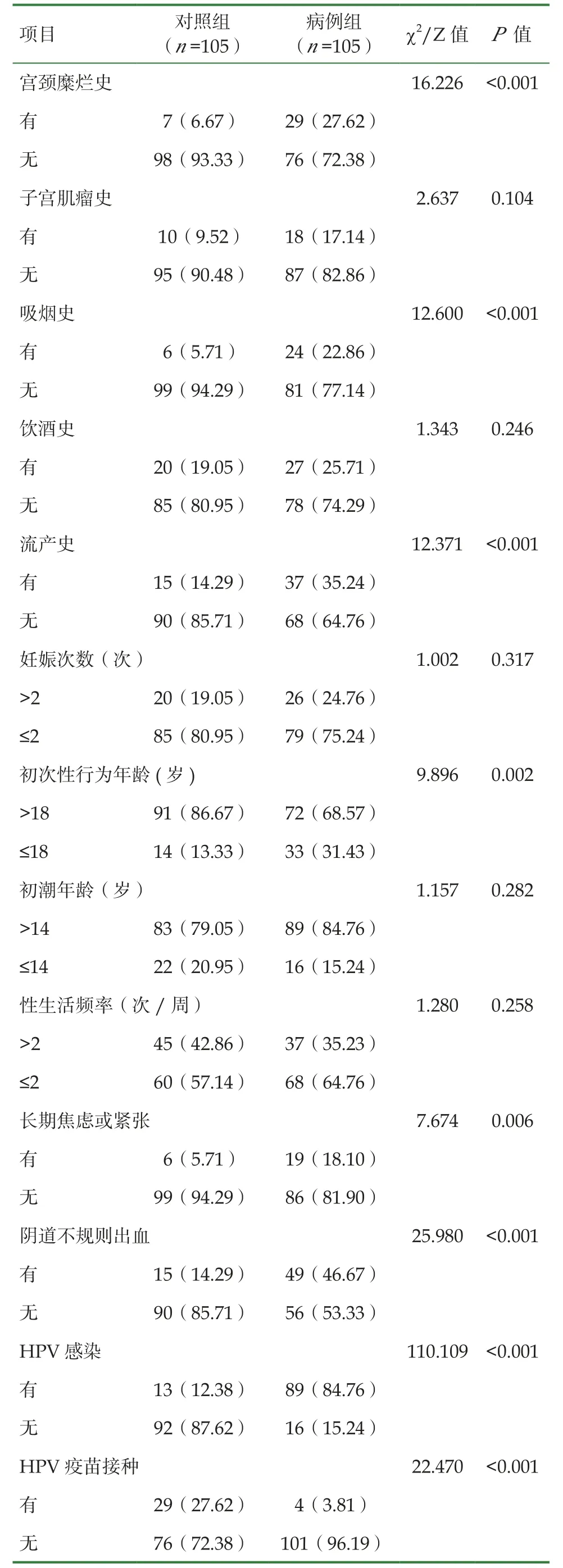
續表2
2.4 宮頸癌影響因素的 Logistic多因素分析
以是否發生宮頸癌為因變量,文化程度、性伴侶個數、宮頸癌家族史、宮頸糜爛史、吸煙史、流產史、初次性行為年齡、長期焦慮或緊張、陰道不規則出血、HPV感染以及HPV疫苗接種為自變量,進行多因素Logistic回歸分析,結果顯示性伴侶個數(OR=2.618,95%CI:1.835~6.328)、宮頸糜爛史(OR=2.718,95%CI:1.963~7.315)、吸煙史(OR=2.245,95%CI:1.702~5.928)、流產史(OR=3.152,95%CI:2.180~8.103)、初次性行為年齡(OR=2.354,95%CI:1.905~6.127)、長期焦慮或緊張(OR=1.985,95%CI:1.104~3.640)、陰道不規則出血(OR=3.962,95%CI:2.537~8.942)及HPV感染(OR=4.417,95%CI:3.428~10.125)是影響宮頸癌發病的獨立危險因素(P<0.05),而HPV疫苗接種(OR=0.874,95%CI:0.675~0.940)是宮頸癌的保護因素(P<0.05)。見表3。
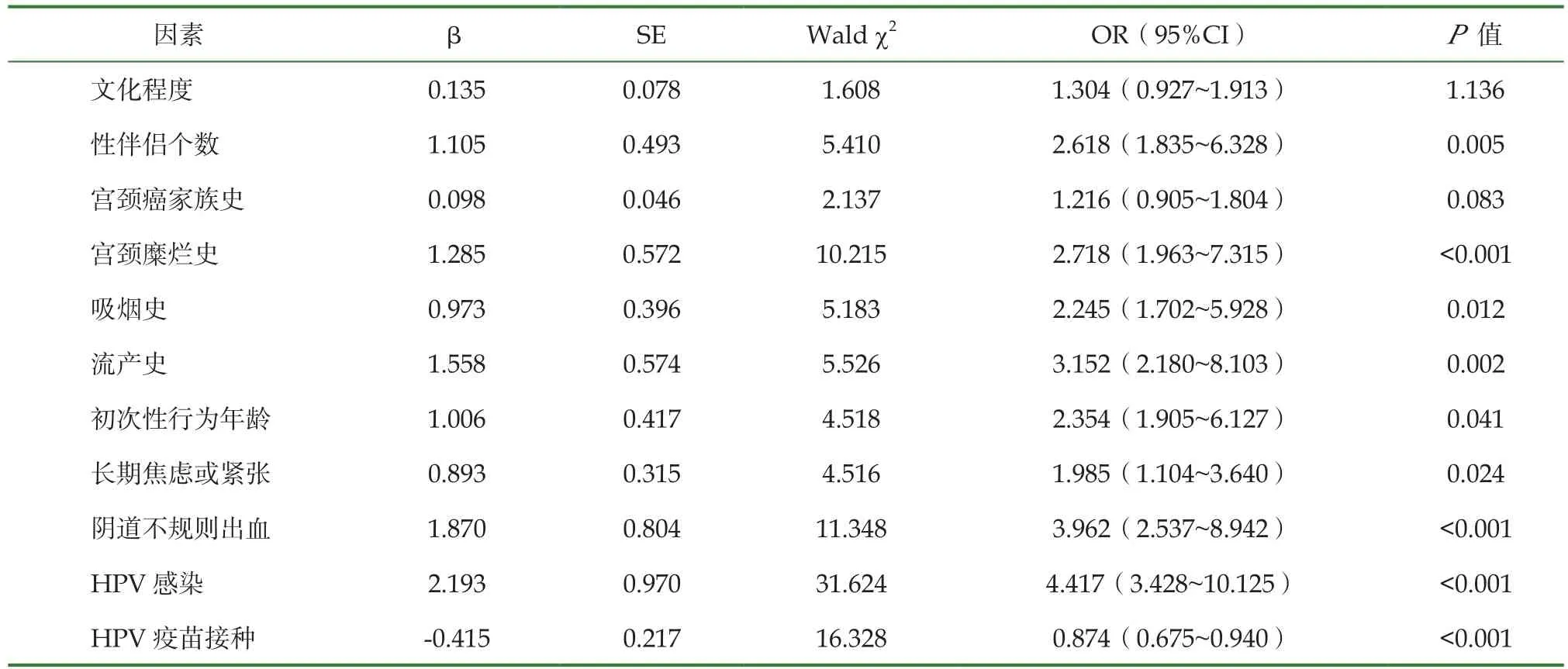
表3 宮頸癌影響因素的 Logistic多因素分析
3 討論
宮頸癌是女性最常見的婦科惡性腫瘤之一,由于性性行為和生活方式的改變,宮頸癌的發病率增加[6]。中國在宮頸癌預防和控制方面取得了較好的成效,但不同國家、不同地區由于氣候、環境以及生活方式等不同,宮頸癌發病率差異有統計學意義[7]。本研究宮頸癌的發病率為0.56%(105/18596),與國內部分地區宮頸癌發病率0.52%接近[8],遠低于國外部分地區報道的結果[9]。說明本地區宮頸癌發病率仍較高,有低傳染性、低流行趨勢,需積極采取有效的防控策略,加強對女性宮頸癌篩查。本次調查結果與其他地區宮頸癌發病率存在一定差異,其原因可能與選取的年齡、種族、生活環境、經濟條件、公共衛生服務以及生活方式等差別有關;另一方面本次調查只能獲取某個時點的資料,數據的完整性、可用性、統計結果可能存在偏倚。本研究56~65歲女性,宮頸癌發病率最高,與國內研究結果[10]相似。這可能與不同年齡之間的生活方式、工作壓力以及身體健康狀況不同有關。105例宮頸癌有91例感染HPV,以HPV16型和HPV18最常見,提示HPV感染仍是目前宮頸癌發病的重要原因,尤其是HPV16、18型感染者應高度重視。因此,應結合本地區宮頸癌的流行特點,針對不同年齡人群,積極開展高危型HPV基因分型檢測,進一步早期篩查宮頸癌。
宮頸癌的發生發展是由多種相關因素相互共同作用造成的。本研究顯示,性伴侶個數、宮頸糜爛史、吸煙史、流產史、初次性行為年齡、長期焦慮或緊張、陰道不規則出血及HPV感染是影響宮頸癌發病的獨立危險因素。性伴侶個數過多可引起細菌及 HPV感染的風險增加,同時也加大了其他性傳播疾病的發生風險,性交次數越多,發生宮頸癌的風險明顯增加。初次性行為年齡≤18歲是誘發宮頸癌的危險因素,其原因主要是女性生殖道發育尚未完全成熟,宮頸鱗狀上皮處于發育活躍期,致使宮頸黏膜對部分致癌物質、病毒、細菌的作用敏感,進而增加了宮頸癌發病的風險。以往的研究也表明,初次性關系年齡過早、多個性伴侶、性生活紊亂、性衛生較差等性行為因素是誘發宮頸癌發病的主要危險因素[11]。宮頸糜爛可造成陰道微生態失衡和細胞免疫功能降低,同時長期慢性炎癥刺激下,宮頸管不斷增生的柱狀上皮可引起非典型增生,進而增加癌變的風險。吸煙是宮頸癌發病風險增加的密切因素,這可能是吸入大量的尼古丁、可的寧等物質會導致宮頸黏液基因的甲基化,進而誘導宮頸癌的發病。Zhang等[12]研究發現,吸煙可促進HPV的致癌作用,損傷宮頸上皮DNA,是宮頸癌發生的危險因素。流產史與宮頸癌有明顯關聯,可能與流產對宮頸造成機械性損傷,引起宮頸上皮發生異常增生,增加了患宮頸癌的風險。Lyu等[13]研究指出,流產可使女性宮頸受到破壞或損傷,HPV病毒感染的風險增加,是宮頸癌發生的主要獨立危險因素。陰道不規則出血是宮頸癌患者常見的臨床癥狀之一,應及早就診,并進行宮頸細胞學檢查。HPV感染可使皮膚黏膜鱗狀上皮大量增殖,從而使宮頸癌發生率顯著增加,是目前公認誘發宮頸癌的重要危險因素。Yamaguchi等[14]研究表明,HPV 的持續感染與宮頸癌高度關聯,尤其是高危型HPV持續感染,是導致宮頸病變的主要原因,應高度重視。長期焦慮、緊張情緒等因素可刺激性激素分泌異常,造成內分泌功能紊亂和免疫功能低下,病毒、細菌感染風險增加,進而加大了宮頸癌發病的風險。此外,本研究認為HPV疫苗接種是宮頸癌的保護因素,與國內外研究結果[15-16]一致。
綜上所述,儋州地區宮頸癌的發病率較高,影響宮頸癌發病的危險因素較多,應針對相關危險因素積極開展篩查,加強對高危人群的早期干預,阻止病變進一步發展,有效降低宮頸癌的發病率。

