缺血性腦血管病二級預防藥物依從性及其影響因素研究
楊紅娜,冀瑞俊,于凱,何艷,徐麗華,王擁軍
急性缺血性腦血管病具有高發病率、高致殘率、高病死率及高復發率的特點,因此對缺血性腦血管病患者管理的首要目標是預防腦血管事件再次發生。科學、有效的二級預防措施,如控制血壓、血糖,提高抗血小板藥物、抗凝藥物和他汀類藥物使用的依從性,可降低缺血性腦血管病的復發率和死亡率[1-3],也是急性缺血性腦血管病二級預防的重點[4-5]。良好且持續的藥物依從性可實現降低腦血管事件復發率這一目標,但國內外的調查發現,缺血性腦血管病患者二級預防藥物的依從性并不理想[6-7]。本研究探討了急性缺血性腦血管病出院后二級預防藥物的依從性現狀及其影響因素,為改善缺血性腦血管病的二級預防提供依據。
1 對象與方法
1.1 研究對象 本研究為回顧性研究,研究對象為任丘康濟新圖醫院神經內科2014年1月-2018年11月連續收治的急性腦血管事件住院患者。根據出院后3個月隨訪時藥物依從情況分為藥物依從組及藥物非依從組。入組標準:①年齡≥18歲;②急性腦梗死及TIA診斷標準符合《中國急性缺血性腦卒中診治指南2010》[8],且經頭顱CT或MRI證實;③發病至住院時間≤7 d。排除標準:①出血性卒中;②靜脈系統腦梗死;③瘤卒中,免疫、血液系統疾病所致卒中;④住院期間或研究期間死亡的患者;⑤無出院帶藥的患者;⑥未能完成醫院常規3個月的隨訪者。
1.2 資料收集 收集住院患者的臨床資料,患者的基本信息來自其住院期間的醫療記錄。內容包括年齡、性別、文化程度、婚姻狀況、醫療保險類型、吸煙、飲酒、既往疾病史、既往藥物的使用情況、入院時NIHSS、最終診斷(腦梗死或TIA)、發病前mRS評分、住院時間、出院帶藥情況等。對于腦血管事件患者,醫院常規安排出院隨訪,出院后3個月患者到醫院接受面對面問診或電話隨訪,收集患者的服用藥物情況。重點收集了5種基于循證醫學證據的二級預防藥物,包括抗血小板藥物(阿司匹林、氯吡格雷)、降壓藥物[鈣通道阻滯劑(calcium channel blocker,CCB)、血管緊張素轉化酶抑制劑(angiotensin converting enzyme inhibitor,ACEI)、血管緊張素Ⅱ受體阻滯劑(angiotensinⅡreceptor blocker,ARB)、β受體阻滯劑、利尿劑]、抗凝藥物(華法林)、他汀類藥物、降糖藥物(口服降糖藥、胰島素)。
1.3 研究相關定義 藥物依從性良好被定義為受試者從出院到出院后3個月隨訪期間服用出院時所帶的所有二級預防藥物,更換相同作用機理的其他種類藥物,依然被視為依從性良好;出院時醫師開具一種單獨藥物,但在出院后未服用該藥物的受試者被定義為依從性不良[9]。吸煙定義為到研究時為止,累計吸煙至少100支,且目前為止仍然吸煙者。過量飲酒定義為在過去30 d內,1 d飲酒總量>5個標準單位(女性為4個標準單位),1個標準單位為高度白酒(50度)25 g、低度白酒(38度)35 g、啤酒355 mL。
1.4 統計學方法 采用SPSS 19.0統計軟件進行分析,分類變量用例數和率(%)表示,采用χ2檢驗進行組間比較;連續變量均呈偏態分布,以M(P25~P75)表示,采用Mann-WhitneyU檢驗比較組間差異;以二級預防藥物的依從性是否良好作為因變量(依從性良好=1,依從性不良=0),將單因素分析中P<0.05的指標作為自變量納入多因素logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 兩組的基線資料 共4794例急性腦梗死及TIA患者,其中3個月隨訪失訪者517人,死亡患者126例,最終納入4151例,年齡64.0(57.0~72.0)歲,其中男性2561例(61.7%)。3個月二級預防藥物依從組共3271例,非依從組880例。藥物依從組受試者的年齡、糖尿病史、抗凝藥物使用、降糖藥物使用低于非依從組,男性、已婚、吸煙史、卒中病史高于非依從組,組間差異均有統計學意義,入院時NIHSS及出院時帶藥種類,組間差異有統計學意義。兩組間教育水平、醫保類型、過量飲酒史、冠心病史、心房顫動病史、高血壓史、高脂血癥、最終診斷(腦梗死或TIA)、發病前mRS評分、抗血小板藥物使用史、降壓藥物使用史、降脂藥物使用史及住院時間,差異均無統計學意義(表1)。
3個月藥物總體依從性為78.8%,在二級預防藥物種類中,依從性最高的為抗血小板藥物89.3%,其次是降壓藥物87.5%,降脂藥物86.9%,降糖藥物為79.3%,依從性最差為抗凝藥物為56.0%。在出院帶藥的種類中,出院帶2種及3種藥物的依從性最高,分別為81.6%,81.2%,出院帶1種藥物的反而依從性較差,為65.6%。抗血小板藥物依從性從高到低分別為單用阿司匹林85.9%、單用氯吡格雷74.0%、阿司匹林及氯吡格雷聯用45.5%。降壓藥物依從性從高到底分別為CCB類87.5%、ACEI類82.0%、ARB類75.8%、利尿劑70.7%及β受體阻滯劑63.0%。降糖藥物依從性從高到底分別為僅口服降糖藥物78.9%、僅用胰島素68.6%、口服降糖藥及胰島素聯用61.5%(表2)。
2.2 缺血性腦血管病二級預防藥物依從性相關因素的分析 單因素logistic分析顯示,年齡、男性、已婚、吸煙史、卒中史、糖尿病病史、抗凝藥物使用史、降糖藥物使用史及出院時帶藥種類是3個月二級預防藥物依從性的影響因素(表3)。多因素logistic回歸分析顯示,已婚、卒中病史、糖尿病病史、抗凝藥物使用史及出院時帶藥種類是出院3個月藥物依從性的獨立影響因素(表4)。
3 討論
研究證明,出院后良好的3個月二級預防藥物依從性可以有效地預防缺血性腦血管病的復發并改善患者預后[10-11]。但隨著服藥時間的持續,患者對二級預防用藥的整體依從性也在逐步降低[12-13]。中國國家卒中登記數據中分析了9998例患者,其中63.6%的患者出院3個月時堅持服用出院時規定的所有二級預防藥物[9]。孟霞等[14]的研究中,缺血性腦血管病患者出院3個月二級預防藥物依從性為72.8%;Yue等[15]的研究中,無糖尿病與心房顫動病史的缺血性腦血管病患者出院3個月二級預防藥物依從性更好,但也僅有46.2%。然而本研究中缺血性腦血管病患者3個月時二級預防藥物總體依從性為78.8%,優于其他國內相關研究,原因可能與我院為二級綜合醫院有關,國內其他大型藥物依從性研究覆蓋各級醫院,三級醫院的患者占比較大,患者流動性大,患者的回訪和追蹤比較困難,而在二級及以下醫療機構,患者以長期居住在所在地區為主,流動人口少,醫師和患者之間的聯系比較穩固,患者的復診率平穩,對維持較高水平的藥物依從性是有益的[2]。
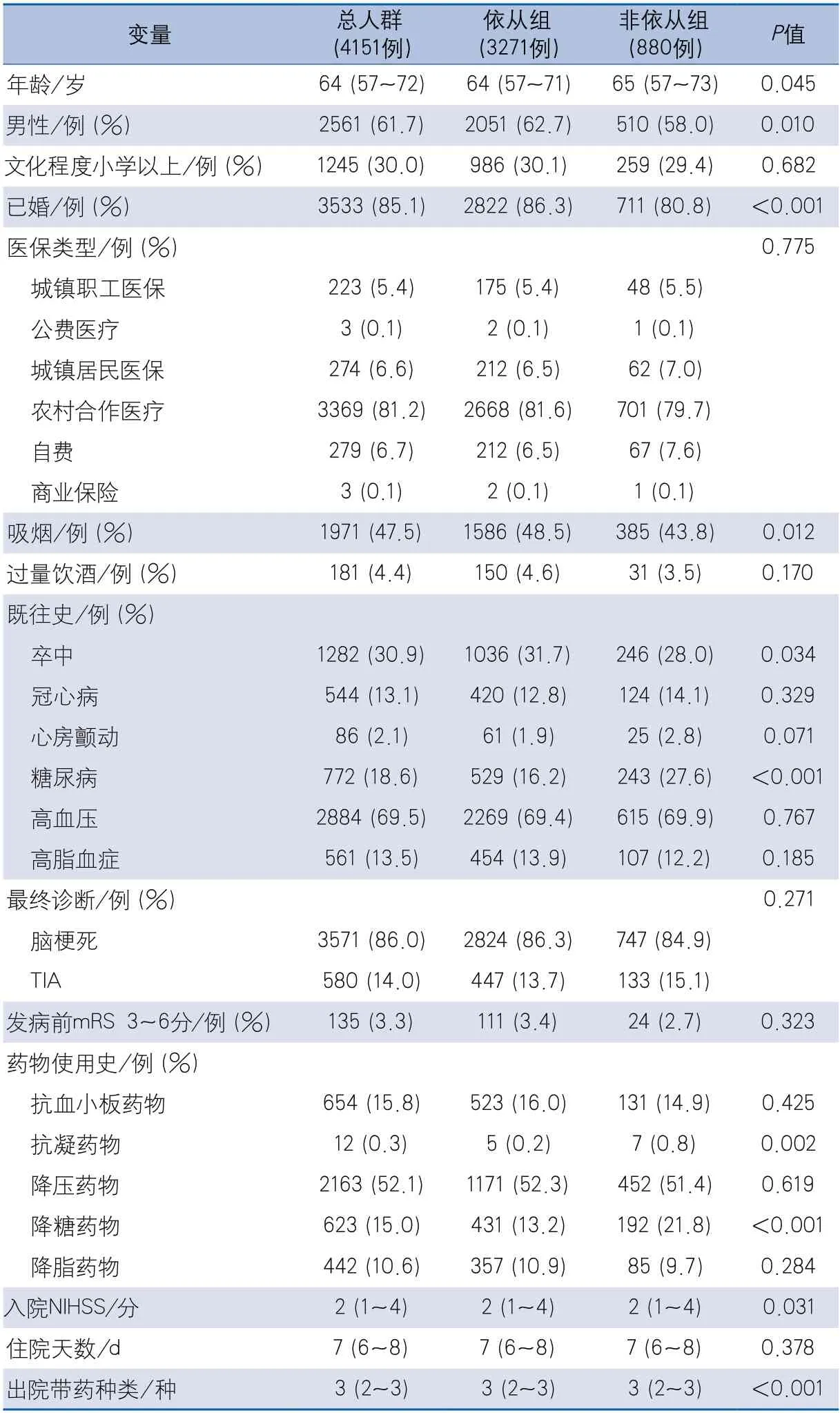
表1 3個月二級預防藥物依從組與非依從組基線信息
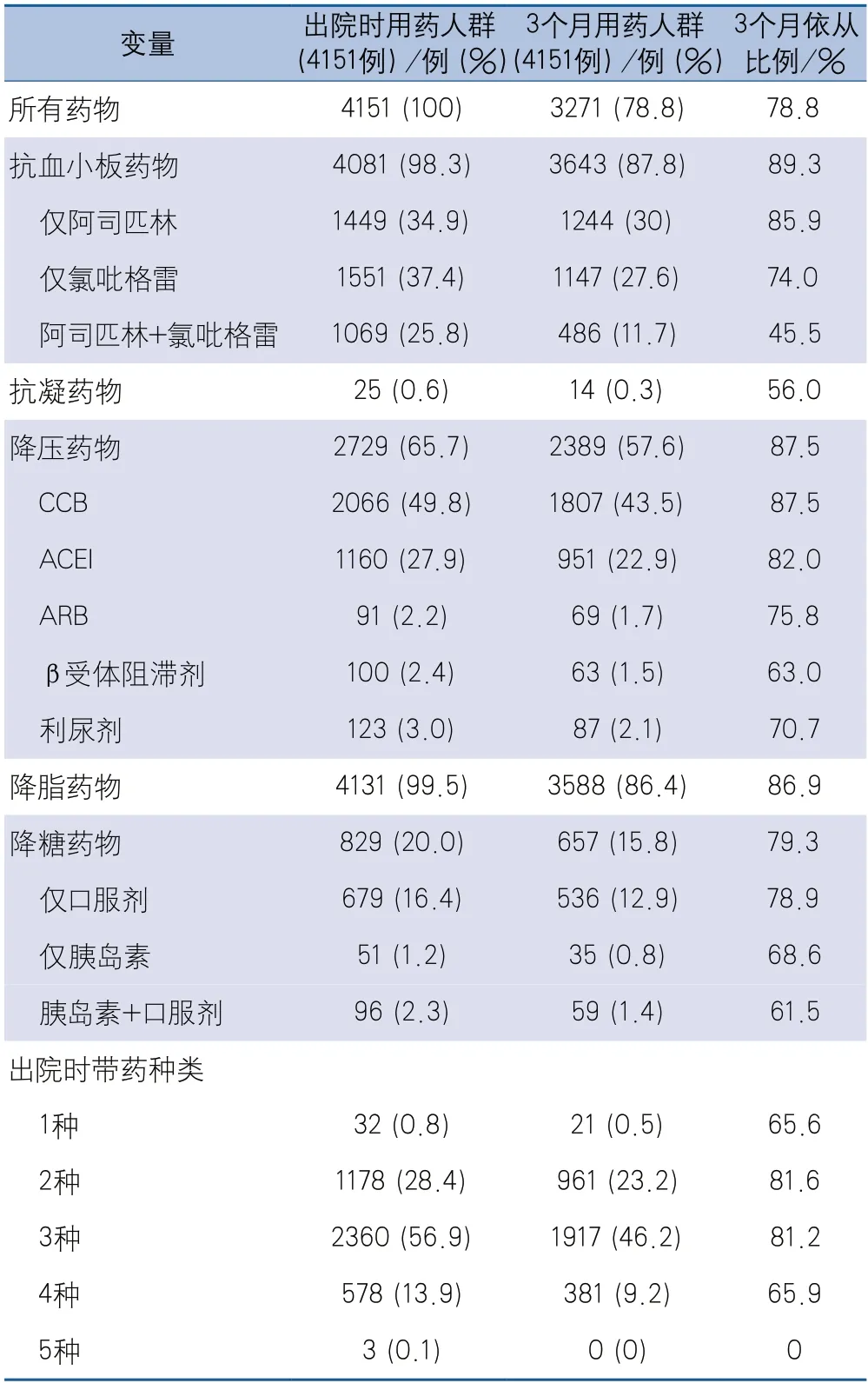
表2 3個月二級預防藥物依從性
本研究結果顯示已婚患者的二級預防藥物依從性高,與既往研究一致,其原因可能為已婚患者會在家人監督下服藥[9,16]。我國的腦血管疾病患者中獨居老人和空巢老人占比較大,是提高其藥物依從性的重點人群,需要村委會、社區及基層醫院的多方關注,也是未來腦血管疾病防控的重點。
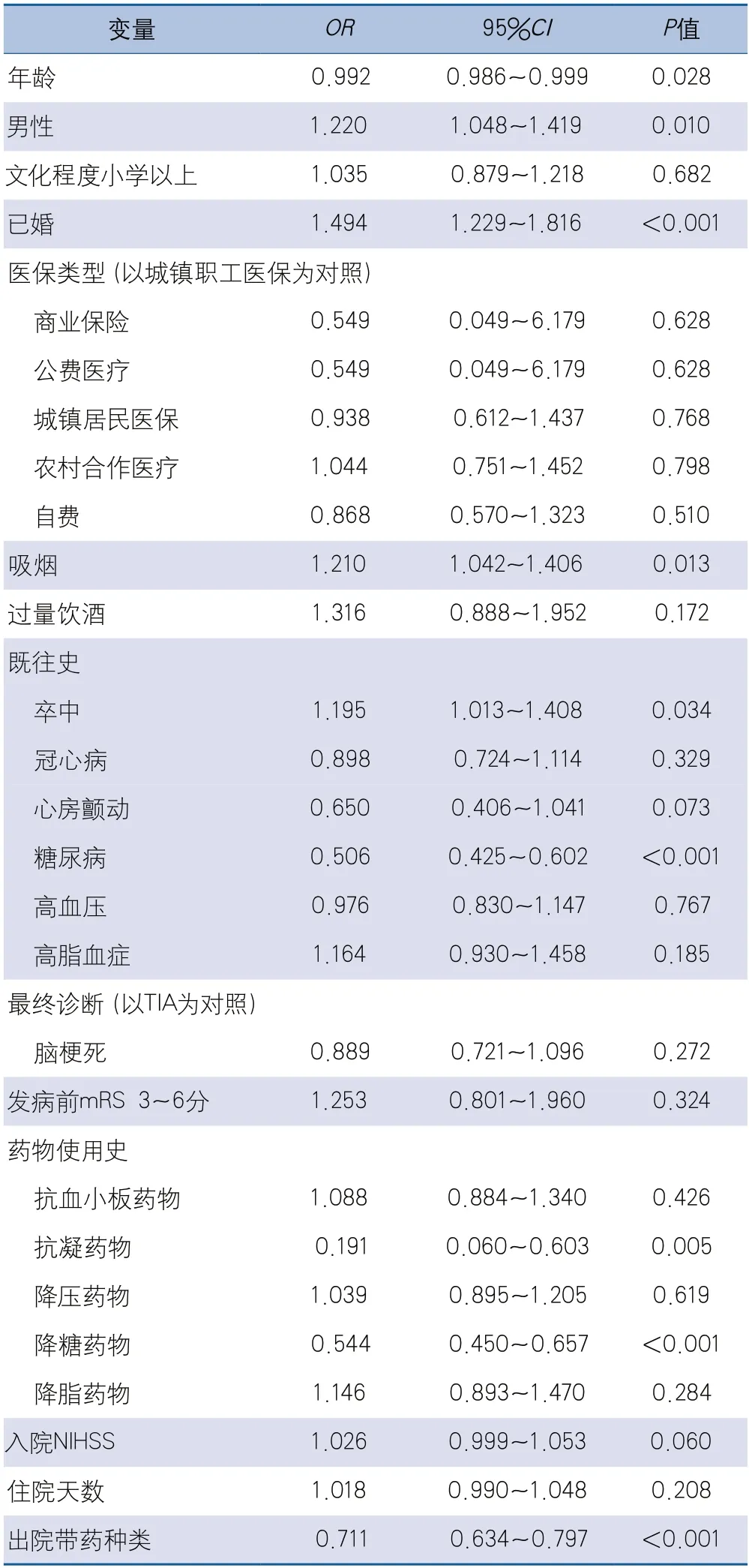
表3 3個月藥物依從性單因素logistic回歸
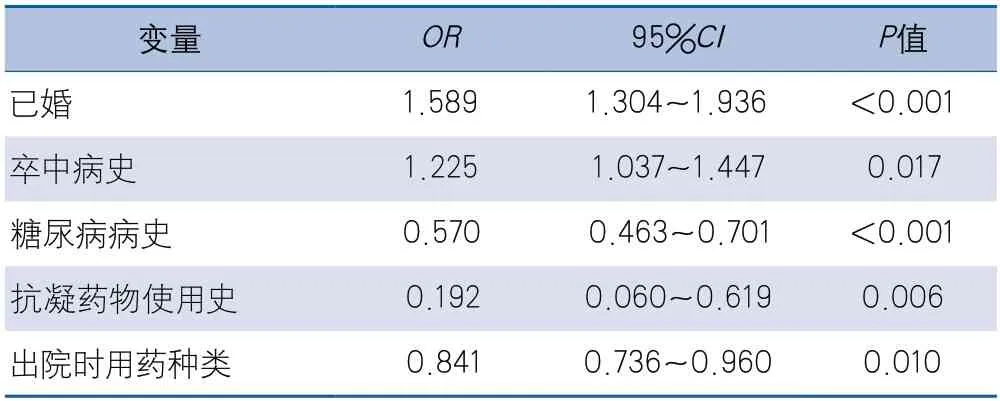
表4 3個月藥物依從性多因素logistic回歸分析
從本研究中結果可知有卒中病史患者的服藥依從性較初次發病者高[12-13]。可能是因為有卒中病史的患者也存在高血壓、高脂血癥、心肌梗死病史等血管性共病,既往研究表明對疾病認識深刻,了解藥物在治療和預防疾病中的重要作用,形成長期規律服藥習慣的患者,其藥物依從性更好[17-18]。然而,本研究中出院后患者服用1種藥物的依從性比服用2~3種藥物的依從性低,除了與本研究中服用1種藥物出院患者人數少有關,也與此類患者的基礎疾病少,癥狀較輕有關。
本研究中既往有糖尿病史與既往使用抗凝藥物的患者二級預防藥物依從性差,既往研究結果顯示無糖尿病或心房顫動病史的患者的3個月藥物服用依從性較好[15],與本研究結果相似。中國非瓣膜性心房顫動患者的抗凝率為28.7%,而卒中高危患者的抗凝率更低[14]。這主要是由于服用傳統抗凝藥的患者要通過頻繁監測國際標準化比值來調整藥物劑量,并且抗凝藥存在出血傾向的不良反應,藥物的吸收也受到食物及其他藥物的影響。而新型口服抗凝藥物雖不需要監測凝血指標,但價格昂貴,是服用抗凝藥物依從性下降的主要原因。近年來國家醫療改進項目中的藥品零差價銷售使廣大人民受益,新型抗凝藥物價格也大幅度下調,這一改革可能會進一步提高患者服用抗凝藥的依從性。
另外,本研究發現患者出院時用藥種類數量是出院后藥物依從性的獨立影響因素,與既往研究一致[9,20]。新的制藥技術或策略(例如,將一些藥物放入單個藥丸或單位包裝中)可能有助于提高他們未來的用藥依從性。
本研究針對缺血性腦血管病患者出院后二級預防藥物依從性的影響因素進行分析,為指臨床采取相應的干預措施,對本地區的疾病防治有一定的指導作用。然而,由于本研究為單中心回顧性研究,研究結果可能會受到地區偏倚的影響。

