加溫濕化高流量鼻導管通氣治療嬰幼兒重癥肺炎的臨床應用研究
賈系群,張華娟,張必旗,洪友明
(廣東醫科大學附屬深圳市龍華區中心醫院兒科,廣東 深圳 518110)
隨著疫苗接種覆蓋率提高、營養改善以及兒童疾病管理得到廣泛實施,兒童肺炎發病率、嚴重程度均有所降低,但肺炎仍是5歲以下兒童死亡的主要原因,重癥肺炎在早期就有可能降低肺功能,從而對肺部健康進行長期損害,包括在成年期發展為哮喘或慢性阻塞性肺病[1-2]。為減少肺炎相關死亡風險,盡早給予氧氣支持是最關鍵的一步[3]。鼻導管或面罩吸氧是應用最為廣泛的無創通氣模式,但常因密閉性問題而無法滿足患者的氧氣需求,為了改善供氧,更有效的氧氣供給模式在臨床廣泛應用,包括雙向正壓通氣(bidirectional positive pressure ventilation,BiPAP)、持續氣道正壓通氣(continuous positive airway pressure,CPAP)和高流量鼻導管(humidified high flow nasal cannula ventilation,HFNC)。HFNC因其耐受性好、安全性好,臨床研究報道的良好效果,越來越受歡迎,現已被廣泛使用[4],加溫濕化高流量鼻導管通氣(heated humidified high flow nasal cannula ventilation,HHFNC)主要通過物理方式對氣體進行加溫濕化,使患者呼吸道達到理想的溫濕化狀態,本研究旨在探討HHFNC在兒童重癥肺炎的治療效果,以評價其臨床價值。
1 資 料 與 方 法
1.1一般資料 選擇我院兒科病房2020年6月—2021年6月收治的診斷為重癥肺炎患兒80例,均符合2018版《兒科學》中重癥肺炎診斷標準。將80例患兒采用隨機數字表法分為面罩吸氧組(對照組)和HHFNC組(試驗組)各40例,HHFNC組男性25例,女性15例,年齡4~18個月,平均(8.9±3.0)個月,對照組男性23例,女性17例,年齡6~19個月,平均(10.9±3.8)個月。入院后均加強呼吸管理,維持呼吸道通暢,合并細菌感染時應用抗生素治療,根據病情給予霧化吸入,糾正水電解質紊亂及酸堿平衡等治療。兩組性別、年齡比較差異無統計學意義(P>0.05),具有可比性。
1.2納入標準 ①年齡>28 d,≤3歲;②符合嬰幼兒重癥肺炎診斷標準(參考2018版《兒科學》中重癥肺炎診斷標準);③父母簽署HHFNC治療知情同意書;④經醫院倫理委員會審核同意(批準文號:2019-069-02)。
1.3排除標準 除外有顯著動力學改變的先天性心臟病、先天性膈疝、免疫缺陷患兒、鼻咽腔永久性解剖異常、面頸部燒傷、創傷以及畸形,并除外頻繁呼吸暫停、呼吸淺慢、自主呼吸弱、中樞性呼吸衰竭、全身器官功能衰竭、重癥休克以及嚴重酸中毒(pH<7.0) 患兒,這些極危重患兒需立即給予氣管插管行機械通氣。
1.4方法 入院后即評估病情并明確診斷重癥肺炎,兩組患兒均采用床頭心電監護,監測心率、呼吸、經皮血氧飽和度、血壓、記錄有無呼吸困難(鼻扇及三凹征),加強呼吸道管理及對癥支持治療,合并細菌感染時應用抗生素治療等。對照組應用面罩吸氧(流量2~4 L/min)。治療組使用新西蘭Fisher&Paykeln醫療公司生產的嬰幼兒RT呼吸管路套裝,MR850呼吸濕化器和配套鼻塞導管,選擇適當大小鼻塞(鼻塞直徑為鼻孔直徑大小1/2~2/3),溫度設置36 ℃,設置初始參數:流速1.5~2 L·kg-1·min-1(最大氣體流速不超過30 L/min)。兩組患兒均根據氧合情況設置吸入氧濃度(fraction of inspiration O2,FiO2),使經皮血氧飽和度(transcutaneous oxygen saturation,SPO2)維持在95%以上。分別記錄兩組治療前與治療后2 h、24 h、48 h血氣分析結果、呼吸困難緩解時間、住院時間及氣管插管情況。
1.5療效判斷 使用HHFNC治療后,病情改善,呼吸困難緩解,血氣分析指標明顯好轉,SPO2升至95%以上,順利撤離HHFNC。若HHFNC治療后病情繼續加重,FiO2>60%時,SPO2<90%、動脈血氧分壓(partial pressure oxygen,PaO2)<50 mmHg(1 mmHg=0.133 kPa),或自主呼吸減弱、出現頻繁呼吸暫停、咳嗽無力、pH<7.0、動脈血二氧化碳分壓(partial pressure of carbondioxide,PCO2)持續升高>60 mmHg,并且HHFNC治療后1~2 h呼吸困難仍加重者,給予氣管插管行機械通氣。
1.6觀察指標 比較兩組患兒治療前與治療后2 h、24 h、48 h PaO2、PCO2、PaO2/FiO2指標變化以及兩組患兒呼吸困難(鼻扇及三凹征)緩解時間、住院時間及氣管插管率。
1.7統計學方法 應用SPSS 26.0統計學軟件進行數據處理。計量資料比較采用兩獨立樣本的t檢驗和重復測量的方差分析;計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2.1兩組臨床療效比較 HHFNC組40例,治療成功39例,氣管插管機械通氣1例;對照組40例,治療成功34例,氣管插管機械通氣6例(其中轉外院3例,家屬要求轉上級醫院)。HHFNC組呼吸困難緩解時間及住院時間明顯低于對照組,氣管插管率明顯低于對照組,差異有統計學意義(P<0.05),見表1。
2.2兩組PaO2、PCO2、PaO2/ FiO2比較 HHFNC組成功39例、與對照組成功34例比較;HHFNC組及對照組PaO2、PaO2/FiO2均呈逐漸升高趨勢,PCO2呈逐漸降低趨勢。HHFNC組PaO2、PaO2/FiO2高于對照組,PCO2低于對照組,其組間、時點間及組間·時點間交互作用差異均有統計學意義(P<0.05),見表2。

表1 兩組呼吸困難緩解時間、住院時間及氣管插管率比較Table 1 Comparison of relief time of dyspnea, length of hospitalization and rate of tracheal intubation between the HHFNC group and the control group (n=40)
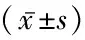
表2 兩組治療前、后PaO2、PCO2、PaO2/FiO2比較Table 2 Comparison of PaO2,PCO2,PaO2/FiO2 between two groups before and after treatment
3 討 論
重癥肺炎是嬰幼兒常見疾病,是由各種原因導致的肺通氣、換氣功能障礙,常伴有低氧血癥、高碳酸血癥等嚴重并發癥。兒童重癥肺炎發生時由于肺泡數量較少,間質發育較旺盛,從而導致肺泡滲出增多,造成患兒肺泡組織黏膜腫脹、分泌物堵塞,嬰幼兒因呼吸代償功能弱,從而引起呼吸困難,甚至出現呼吸衰竭、心力衰竭、中毒性腦病等嚴重并發癥而危及生命[5-6]。目前臨床上對于重癥肺炎通常采用抗感染藥物、維持水電解和酸堿平衡、營養支持等對癥治療,同時改善氧合是治療重癥肺炎的重要方法,未經濕化加溫的氧氣可引起鼻腔干燥及鼻黏膜損傷,從而使患兒對治療感到不適,甚至發生鼻腔感染、氣道阻力增大及肺順應性降低等不良后果,導致其治療效果差[7]。近幾年,隨著醫療水平的不斷提高,加溫濕化高流量鼻導管通氣療法逐漸成為國際上應用較為廣泛的一種無創輔助呼吸支持模式。HHFNC是由加溫濕化器、封閉式呼吸路管、雙段鼻塞導管、空氧混合器組成的一種新型無創通氣模式,主要通過提供濃度精確、經加溫濕化、滿足患者流速需求的氧氣進行呼吸治療,氣體流量、FiO2和溫度可以根據患者病情需要獨立調節,產生的高流量濕化溫化氣體通過雙腔鼻導管輸送至氣道內,不需要密閉回路,且確保了在較大氣流量內仍能保持溫度與濕度不出現較大波動,可提供類似持續氣道正壓通氣的效果,保證了患者氧療理想的最佳溫度與濕度,避免患者因氧療過程中氣道濕化不足或濕化過度而出現不適,減輕對其鼻黏膜造成的損傷,更降低了氣道內痰液黏稠度、提高氣道傳導性、肺泡順應性及有效通氣量,減小其上氣道阻力及呼吸功,進而提高了氧 療效果,同時,加溫濕化的氣體能夠促進氣道黏膜上的纖毛運動以排出氣道分泌物,避免氣道阻塞[8],此外,此方式不會誘發氣胸、胃腸道脹氣等癥狀,操作簡單,易護理,對患兒喂養等均無影響。
21世紀初HHFNC開始應用于臨床治療中,現已廣泛用于成人患者,包括急性低氧性呼吸衰竭、拔管后支持、插管前或支氣管鏡檢查期間的氧合、術后呼吸衰竭、急性肺水腫、哮喘、睡眠呼吸暫停、肺炎及危重患者的轉運[9-10]。HHFNC有依從性好、并發癥少、操作簡便、費用較低等優點,HHFNC最開始作為替代NCPAP用于早產兒呼吸暫停、之后因其在改善通氣效率、降低呼吸功、并發癥少等方面的優勢,應用發展迅速,在新生兒呼吸窘迫綜合征、預防拔管失敗、治療呼吸衰竭等方面廣泛應用,目前也廣泛應用于兒童疾病,在治療兒童呼吸系統疾病如呼吸衰竭、呼吸窘迫綜合征、陣發性睡眠呼吸暫停綜合征等方面取得較好的臨床效果,逐漸成為部分替代無創通氣或傳統氧療的治療措施。黃蘊等[11]對新生兒呼吸窘迫綜合征呼吸支持中HHFNC的作用和安全性做了研究。試驗組患兒接受HHFNC,對照組患兒接受經鼻持續正壓通氣(nasal continuous positive airway pressure,NCPAP)。分別檢測0 h、12 h、24 h和72 h PaO2、PaCO2和動脈血氧飽和度(arterial oxygen saturation,SaO2)、PaO2/FiO2等,得出結論:HHFNC可顯著改善呼吸窘迫綜合征新生兒的氧合功能,減少CO2潴留,降低了患兒鼻損傷率和腹脹率不良事件的發生。陳明毅等[12]對嬰幼兒重癥毛細支氣管炎給予加溫濕化高流量鼻導管通氣優先治療進行研究,對照組采用常規治療,試驗組應用HHFNC優先策略,患兒治療總有效率顯著高于對照組,試驗組患兒PaCO2、心率、呼吸頻率及并發癥發生率均明顯低于對照組,且試驗組的患兒的PaO2、PaO2/FiO2均明顯高于對照組。胡維璘[7]對嬰幼兒肺炎使用HHFNC進行研究,對照組患兒使用鼻導管通氣療法,觀察組患兒使用加溫濕化高流量鼻導管通氣療法,觀察組患兒治療的總有效率、PaO2、SPO2及PaO2/FiO2均高于對照組,其 PaCO2及鼻導管通氣相關并發癥的發生率均低于對照組。本研究結果顯示,HHFNC組呼吸困難緩解時間及住院時間明顯短于對照組,氣管插管率明顯低于對照組,治療后,PaO2、PaO2/FiO2呈逐漸升高趨勢,PCO2呈逐漸降低趨勢,實驗組PaO2、PaO2/FiO2高于對照組,PCO2低于對照組。與上述研究結果一致,表明HHFNC治療嬰幼兒重癥肺炎效果滿意,可改善患者通氣功能及呼吸狀態。HHFNC在小兒重癥肺炎中的應用是很有價值的,但亦存在失敗病例,鄭麗玲等[13]回顧性分析小兒重癥肺炎經HHFNC撤機失敗的危險因素得出結論,存在基礎病(如早產兒或合并有心力衰竭)是撤機失敗的高危因素,會增加總住院時間。此外,在成年人,也有多種臨床特征已被確定為HHFNC治療無效的潛在危險因素,例如合并心臟病、高碳酸血癥或持續性呼吸急促和心動過速[14],所以應該綜合分析患者病情并進行初步判斷,選擇正確的呼吸支持模式。
HHFNC適應證較廣,且療效較好。與傳統氧療比較,HHFNC更好改善氧合,有更好的舒適感和耐受性,相比于CPAP等無創通氣, 患者對HHFNC依從性更好,其療效和安全性得到廣泛認可。但如何充分、高效地應用這一治療方法目前仍無指南遵循。由于本研究時間短,樣本量有限,在一定程度上會影響結論的可靠性,下一步的研究將擴大樣本量,為臨床使用提供更有說服力的依據,并進一步規范HHFNC的適應證及禁忌證,指導參數設定及調節[15-16]。

