藥師參與門診藥房處方管理對不合理處方的干預效果分析
劉歡
隨著臨床醫療技術水平不斷發展、進步,新藥種類也逐年增加,臨床用藥越來越復雜,不合理用藥情況時常發生。不合理用藥不但會降低患者的用藥效果,還會增加藥物不良反應發生率,甚至威脅患者的生命安全[1]。因此必須保證患者安全、合理應用藥物,這也是臨床醫學工作者的關注重點。處方是醫生根據患者實際情況開具的醫療文書,具有法律效應,處方的合理性不但關系到患者用藥安全,對醫院形象來說也有重要價值。處方管理是指藥師根據醫生開具的相關處方進行審核,分析藥方的合理性以及適宜性,針對其中存在的問題及時與醫生進行溝通[2,3]。根據臨床多項研究表明,藥師在處方管理過程中對提升處方質量、保證患者的用藥安全、促進藥物合理應用有重要意義,還能提升藥物的治療效果,是醫院持續性質量改進管理中重要組成部分[4]。本文主要分析藥師參與門診藥房處方管理對不合理處方的干預效果,結果報告如下。
1 資料與方法
1.1 一般資料 選取2020 年1 月~2021 年2月本院2000 例(2000 張)患者門診藥房處方,將2020 年1~6 月的1000 例(1000 張)患者門診藥房處方設置為參照組,2020 年7 月~2021 年2 月的1000 例(1000 張)患者門診藥房處方設置為實驗組。實驗組男502 例,女498 例;年齡3~88 歲,平均年齡(58.46±19.04)歲。參照組男505 例,女495 例;年齡4~87 歲,平均年齡(58.02±19.42)歲。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法 參照組接受常規藥房處方管理,藥師根據科室及醫院相關規章制度進行處方審核,詳細記錄處方不合理原因以及干預評價等。實驗組接受藥師參與門診藥房處方管理,具體內容如下。
1.2.1 分析不合理處方發生原因 ①門診藥房人流量相對較大,臨床醫生的工作量也較大,同時部分患者不能根據順序進行就醫,會對醫生的臨床工作產生不良影響,部分醫生在工作過程中并不認真,可能會增加不合理處方發生風險,另外醫院對醫生的培訓力度不足,培訓制度不完善等均是導致不合理處方發生的主要原因。②部分醫生并不了解門診藥房藥品,也未按照相關規定閱讀藥品說明書,掌握藥品的用法用量等相關知識,缺乏對藥品用藥指征相關認知,通常會通過經驗用藥等方式開具處方;另外,醫生也未根據患者病情變化合理調整藥物的用藥療程與用藥劑量,部分醫生缺少良好處方質量意識,沒有認識到處方合理性對患者疾病預后的重要性,因此不合理處方幾率較高。③藥師本身專業水平與臨床經驗比較缺乏,未全面核查相關處方,部分藥師會受到傳統工作模式的影響,因此責任意識比較匱乏。醫院信息系統不健全也會影響到處方審核工作,從而提升處方不合理發生率,干預標準與干預流程都需要予以優化。
1.2.2 藥師干預措施 ①提升藥師的綜合素質:首先應該要強化藥師對相關知識的學習,包括藥物之間的配伍禁忌、藥代動力學、藥物之間的相互作用等,醫院可以通過組織相關學習活動、藥師醫生共同參與處方點評、合理用藥比賽、開展合理用藥宣講等組織相關講座與培訓活動,能保證藥師及時掌握相關合理用藥知識,提升藥師對相關知識內容的了解程度。另外,還要強化藥師的責任意識,提升藥師交流與溝通能力,培訓內容還包括相關法律法規,保證藥師在處方干預過程中充分遵守法律法規及相應的標準要求,保證干預效果。②嚴格執行“四查十對”制度:醫院需要加強藥師的臨床專業知識培訓以及藥學業務學習,提升藥師專業技能水平以及職業素養,有助于提升合理用藥意識,進一步提升藥師的責任心。藥師在臨床工作中也要加強藥物的適宜性審查工作,及時鞏固、更新臨床藥師相關知識,包括藥物之間的相互作用等,積極通過行政干預手段完善醫院的處方點評制度,有助于提升處方質量,保證患者用藥安全與用藥滿意度。③舉辦相關專題培訓講座:針對不合理處方發生原因舉辦相關專業培訓講座,講座內容包括日常工作中比較常見的不合理處方發生原因,并說明正確處方開具格式,在審核處方過程中需要著重注意的要點等;藥師在日常審方過程中如果出現開具處方的醫生已經下班不能及時修改處方,可根據患者實際情況以及處方情況決定是否給患者發藥,而后由藥師與臨床醫生進行聯系,并修改處方。藥師要加強與信息部門之間的溝通與聯系,有助于提升其質控水平,避免出現不合理處方,規范臨床醫生的處方準確性。④處方點評:在開展處方點評模式前需要以《藥物臨床應用指導原則》以及《醫院處方點評管理規范》作為前提,同時需要結合本院藥物不合理使用情況制定相應的處方點評制度;在臨床處方點評前需要制定有針對性、合理性以及科學性的制度,臨床醫護人員需要根據相應的制度實施處方點評方法。藥事管理委員會需要將本院的臨床專家與藥師組織在一起,針對臨床用藥安全相關內容獲取安全用藥的信息數據,并以獲得的信息數據作為基礎與核心,充分利用現代化的手段建立臨床合理用藥信息數據庫,如利用合理用藥監控電子系統以及建立陽光用藥監控信息系統等,這些現代技術均能夠很好的服務于用藥安全信息數據。在合理用藥信息數據庫中,需要將臨床醫生使用的藥品信息、藥品使用方法、藥品使用劑量、藥品費用、用藥后的不良反應、藥品安全風險等內容的數據信息輸入到信息數據庫中與醫院其他管理方面的數據庫相融合,從而為臨床醫生開具處方藥物提供用藥提示與用藥依據。藥師參與處方點評期間醫院也要針對臨床處方點評模式做好臨床合理用藥的檢查、監督、管理以及相應的考核等制度,并針對臨床合理用藥相關內容做好相應的獎懲制度,將臨床不合理用藥的責任精確到個人,給予相應的處罰,充分發揮臨床藥師專業性與專業優勢,從多方面、多角度、多環節做好臨床用藥監管工作,發揮處方點評的應用價值。
1.3 觀察指標 對比兩組不合理處方占比,分析兩組不合理處方類型(不規范處方、用藥不適宜、超常處方)。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差 ()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組不合理處方占比對比 實驗組不合理處方占比為9.00%,其中不規范處方占比為3.40%,用藥不適宜處方占比為5.50%,超常處方占比為0.10%;參照組不合理處方占比為18.20%,其中不規范處方占比為7.60%,用藥不適宜處方占比為10.40%,超常處方占比為0.20%。實驗組不合理處方占比顯著低于參照組,差異有統計學意義(P<0.05)。見表1。
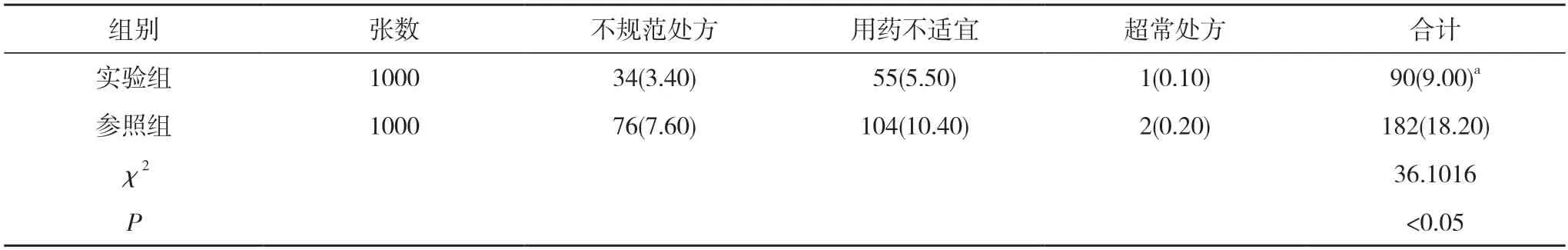
表1 兩組不合理處方占比對比[張(%)]
2.2 兩組不合理處方類型分析 實驗組不合理處方類型中診斷書寫不全或處方內容缺項占比最高,為23.33%,其次為重復用藥、處方書寫不規范和修改未簽名及適應證不適宜,占比分別為17.78%、13.33%、11.11%;參照組不合理處方類型中診斷書寫不全或處方內容缺項占比最高,為22.53%,其次為處方書寫不規范和修改未簽名、重復用藥、適應證不適宜、用法用量不適宜,占比分別為18.13%、13.74%、13.19%、10.44%。見表2,表3。
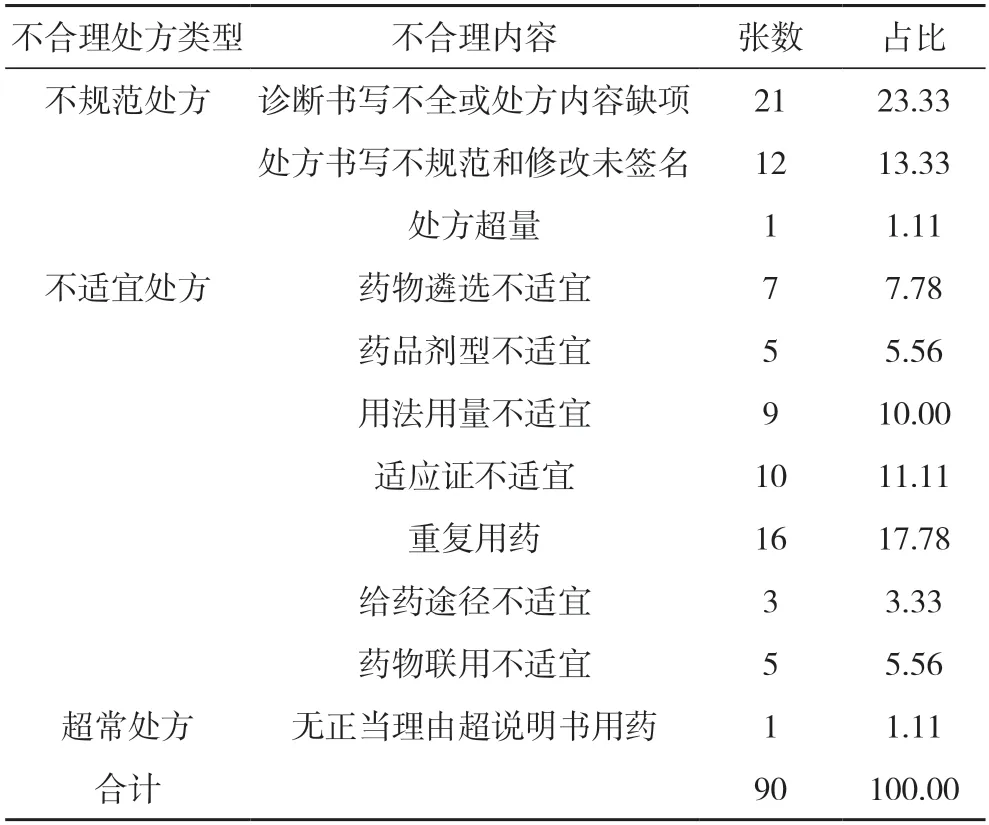
表2 實驗組不合理處方類型分析(張,%)
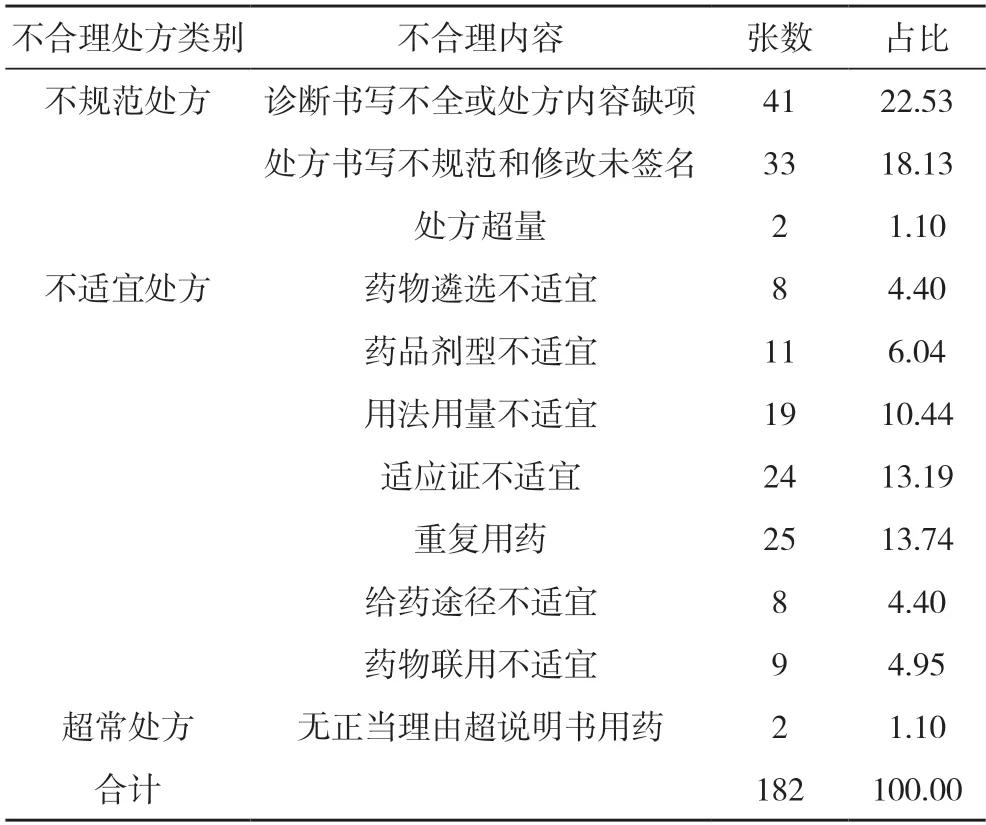
表3 參照組不合理處方類型分析(張,%)
3 討論
處方是指醫生在臨床診療過程中結合患者實際情況為患者開具的醫療文書,也是臨床比較重要的用藥憑證,對提升患者的臨床治療效果有重要價值,也有一定法律效益,處方質量會影響到患者的生命安全,因此需要嚴格遵守安全、有效基本原則[5-7]。處方點評以及藥師全面審核對提升處方質量改善效果比較明顯,有助于保證患者用藥安全性與用藥合理性,進一步提升醫院整體醫療質量。從目前我國實際情況來看,我國已經步入人口老齡化社會,并發癥發生風險逐漸上升,新型藥物種類不斷上升,導致臨床用藥情況越來越復雜,不合理用藥問題也逐漸受到人們的廣泛關注[8]。因此臨床應該要應用有效的藥師干預措施提升臨床合理用藥幾率。藥師職責不但包括監督與指導作用,處方調劑之前藥師能及時對處方中存在的問題予以有效解決,也能進一步提升藥物合理性,預防不合理用藥情況的發生,保證患者生命安全,減少醫療糾紛等情況的發生,進一步提升醫院整體形象,對改善患者預后有重要作用[9,10]。
根據本次研究結果進行分析,不合理處方主要類型包括不規范處方、超常處方以及用藥不適宜等,其中最常見的是不規范處方,超常處方相對較少,在不規范處方中發生率最高的是診斷書寫不全或處方內容缺項[11,12]。全面分析發生這一情況的原因主要在于院內門診藥房規章制度并不完善,醫生在開具相關處方時可能會應用自創數字或字體便于記錄,在處方內容書寫方面也不規范,缺乏相關規章制度進行約束,對醫生的臨床工作產生不良影響,同時也存在經驗優先、專業水平不足等問題[13-15]。同時醫院門診藥房藥品說明書有待完善,藥物相關信息也需要及時進行更新,處方質量考核機制缺失也是導致不合理處方發生的重要原因[16]。根據不合理處方發生原因進行分析,并予以相應措施,讓藥師參與處方點評,能有效提升處方質量,實現對處方流程與開具工作的優化與完善,以患者作為中心,為其提供優質護理服務[17]。藥師應該充分發揮自身的專業職能,同時也要充分發揮自身的臨床經驗,對每一張處方都應該要進行全面審核。在藥品調劑過程中也要為患者提供必要的藥學服務,講解藥物使用方式以及使用期間的注意事項,耐心解答患者的疑問[18]。不同工作模式能發現不同的錯誤,如今通過對處方藥物相互作用不合理進行相關審核,及時發現其中存在的問題,同時還要緊跟時代發展腳步,完善自身知識體系,進一步提升藥師的綜合素質,積極參與相關培訓,保證給患者提供更好的藥學服務[19-21]。本次研究結果顯示,實驗組不合理處方占比顯著低于參照組,差異有統計學意義(P<0.05)。
綜上所述,門診藥房處方管理過程中采用藥師參與管理的效果顯著,能降低藥房不合理處方發生風險,保證患者用藥安全性與有效性,值得推廣。

