盆底組織結構四維超聲參數與盆底功能性障礙的相關性分析
黨苗苗 李轉平
(銅川市人民醫院(南院)超聲醫學科,陜西 銅川 727031)
盆底主要維持膀胱、子宮以及直腸等女性盆腔臟器的正常位置,一旦其盆底結構或者功能出現障礙,可導致盆腔臟器位置及功能發生變化,進而引起盆底功能性障礙[1]。而盆底功能性障礙中包含盆腔器官脫垂以及壓力性尿失禁等,若未能夠盡早發現并及時給予對應處理,隨著疾病持續加重,可給患者身心健康造成極大危害。由此看出,盡早發現、準確診斷、及時治療及預防在保障女性安全上至關重要[2]。近幾年,隨著影像技術的完善發展,四維超聲被廣泛應用于產科,其可從多個層面動態觀察患者盆底結構的具體情況,經后期處理后獲得清楚的圖像,可清楚的觀察到整個盆底組織結構[3]。因此本文展開試驗,結果如下:
1 資料與方法
1.1一般資料 選取我院2018年1月至2021年9月收治的盆底功能性障礙患者82例,年齡23~37歲,平均(31.05±2.48)歲;孕周37~41周,平均(39.55±0.42)周;產次1~4次,平均(2.63±0.51)次;剖宮產22例,陰道分娩60例;體質指數19~28 kg/m2,平均(24.36±1.51)kg/m2。納入標準[4]:均屬于單胎妊娠;與臨床診斷相符,經各項檢查確診;患者與親屬知情同意。排除標準:存在盆腔手術史、盆腔器官脫垂史;合并妊娠期糖尿病/高血壓、盆底損傷、前置胎盤、慢性咳嗽、早產、長期便秘者;存在四維超聲禁忌癥。
1.2方法 選擇彩色多普勒超聲診斷儀(美國GE E10)及MR6C探頭,調整頻率5~10 MHz,要求患者排盡膀胱,協助其采取膀胱截石位,將耦合劑涂抹在陰道探頭上,并套上避孕套,使探頭置于恥骨聯合下緣會陰位置,仔細觀察盆底正中矢狀位切面,同時檢查Valsalva動作及靜息狀態時盆腔臟器具體情況。將獲得圖像傳送至專業工作站,選擇4D View離機分析軟件重建數據資料,并在重建的四維圖像上檢查肛提肌形態。
1.3觀察指標 比較不同分娩、產次及年齡患者的膀胱尿道后角、膀胱頸旋轉角、膀胱頸活動度、膀胱頸傾斜角以及Valsalva、靜息、縮肛狀態的肛提肌裂孔面積(LHA)。

2 結 果
2.1不同分娩方式的盆底結構參數對比 陰道分娩組膀胱尿道后角、膀胱頸旋轉角、膀胱頸活動度、膀胱頸傾斜角以及Valsalva、靜息、縮肛狀態的LHA均高出剖宮產組(t=2.754、5.940、4.647、4.502、3.469、5.109、3.661,P<0.05)。見表1。
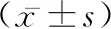
表1 不同分娩方式的盆底結構參數對比
2.2不同產次的盆底結構參數對比 產次>2次組膀胱尿道后角、膀胱頸旋轉角、膀胱頸活動度、膀胱頸傾斜角以及Valsalva、靜息、縮肛狀態的LHA均高出產次≤2次組(t=5.423、4.927、3.794、6.051、2.990、3.629、2.990,P<0.05)。見表2。
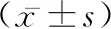
表2 不同產次的盆底結構參數對比
2.3不同年齡的盆底結構參數對比 <30歲組膀胱尿道后角、膀胱頸旋轉角、膀胱頸活動度、膀胱頸傾斜角以及Valsalva、靜息、縮肛狀態的LHA與≥30歲組相比無差異(t=0.105、0.203、0.130、0.226、0.282、0.341、0.885,P>0.05)。見表3。
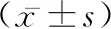
表3 不同年齡的盆底結構參數對比
3 討 論
經分析發現,孕期、分娩的生理性改變可導致女性腹壓升高,激素分娩異常,并降低膠原,使得盆底解剖結構以及生理結構發生變化,最終造成盆底組織松弛、盆底肌力降低,逐漸發展成盆底功能性障礙,不僅危及女性機體健康,同時降低其生存質量[5]。
四維超聲作為產科常見的檢查方式,存在操作簡便、可重復、無創等優勢,同時可規避陰道與直腸氣體的影響,動態下觀察膀胱頸恥骨聯合的情況,更加直觀看到盆底結構變化[6]。本文結果顯示,不同分娩方式及產次患者在膀胱尿道后角、膀胱頸旋轉角、膀胱頸活動度、膀胱頸傾斜角以及Valsalva、靜息、縮肛狀態的肛提肌裂孔面積(LHA)上差異顯著(P<0.05),但不同年齡患者的上述指標比較無差異(P>0.05),說明分娩方式及產次對盆底結構存在較大影響,而四維超聲在診斷疾病上意義重大。其中陰道分娩期間,胎兒可對盆底組織造成壓迫,并牽連陰道與周邊組織受到擠壓,進而造成產道拉扯、會陰裂傷、盆底肌肉纖維受損以及神經損傷等,同時降低陰道張力,提升盆底支持結構承受的壓力,最終導致盆底功能障礙[7]。而剖宮產時,胎兒未經過陰道生產,僅可能在妊娠期間對盆底結構造成壓迫,因此剖宮產對患者盆底結構的影響較小。另外生產次數較多者,可導致盆底組織結構反復受損,從而導致盆底功能性障礙的風險大大提升[8]。
綜上所述,四維超聲在盆底功能性障礙的診斷上具有重要價值,可清楚觀察到患者盆底組織結構,為指導臨床治療提供參考。

