改良PREP2對腦卒中后上肢功能恢復的預測價值
吳希杭 徐月花 楊湘英 陳麗娜
腦卒中是全球范圍導致死亡和殘疾的主要原因。據報道,卒中幸存者中33%~66%的患者存在上肢功能障礙[1]。大部分功能恢復發生在卒中后3個月內,因此,準確預測上肢功能的恢復情況可以給患者和康復醫師/治療師提供現實預期,從而幫助患者制定和調整康復策略,且可以更有效利用醫療資源。目前單獨通過臨床評估或生物標志物無法準確預測所有腦卒中后患者運動功能的恢復和預后情況[2]。國外學者Stinear在結合臨床評估和生物標志物后提出卒中后上肢運動功能恢復預測工具2(the predict recovery potential 2,PREP2)[3],并計算其預測準確率約為75%。本研究在PREP2基礎上根據國內實際應用情況進行改良,并預測上肢功能恢復情況,提出其臨床應用價值。
1 資料與方法
1.1 臨床資料 選擇2019年1月至2021年1月本院康復中心腦卒中后偏癱的患者86例。納入標準:①首次發生的腦卒中,診斷符合《中國急性缺血性腦卒中診治指南2018》[4]或《中國腦出血診治指南(2019)》[5],病變位于一側大腦半球;②年齡>18歲;③發病3 d內就診并完成美國國立衛生研究院卒中量表(national institutes of health stroke scales,NIHSS)評分,且卒中后2周內轉入本院康復中心;④認知功能滿足MMSE≥21分,能正常交流。排除標準:①既往存在影響上肢功能的疾病;②進行靜脈溶栓或取栓術;③合并重要臟器疾病或嚴重并發癥影響康復治療;④住院期間再發腦卒中;⑤存在經顱磁刺激禁忌證如顱內金屬植入物、心臟起搏器、耳蝸植入物、癲癇病史、孕婦。患者一般資料見表1。

表1 納入患者的一般資料
1.2 方法 根據改良PREP2流程圖(見圖1)對納入患者進行評估:①在卒中后第14天通過徒手肌力評定法分別對患側肩外展和手指伸展力量進行評分,每項0~5分,相加后得到0到10分的安全分數;②對于安全評分≥5分的患者,結合年齡信息預測預后情況;③安全評分小于5分的患者,進一步利用經顱磁刺激儀進行運動誘發電位(motor-evoked potentials,MEPs)檢查,如存在MEPs,即MEP(+),判斷預后良好;如不能誘發MEPs,即MEP(-),根據發病3 d內的美國國立衛生研究院卒中量表(NHISS)評分判斷預后情況。研究期間所有患者均在康復中心住院接受診療,包括基本的藥物治療和康復治療。運動誘發電位(MEPs)檢測:采用南京偉思醫療科技有限公司生產的經顱磁刺激儀(Magneuro60),刺激線圈為8字型線圈,直徑70 mm,最大輸出6T。囑受試者坐位,患側上肢處于放松狀態,肘關節屈曲,利用標準表面電極記錄患側第一骨間背側肌和橈側腕伸肌的肌電圖活動,刺激病灶側大腦半球,刺激強度從最大刺激輸出的50%開始,以10%的幅度遞增,直至100%。如出現至少連續5次MEPs波幅>50 uV,判斷為MEP(+),否則為MEP(-)[6]。預后判斷標準:在病程第3個月采用上肢動作研究測試量表[7](action research arm test,ARAT)對患者上肢功能進行評價,共0~57分,51~57為極好,34~50為良好,13~33為有限,0~12為較差[3]。
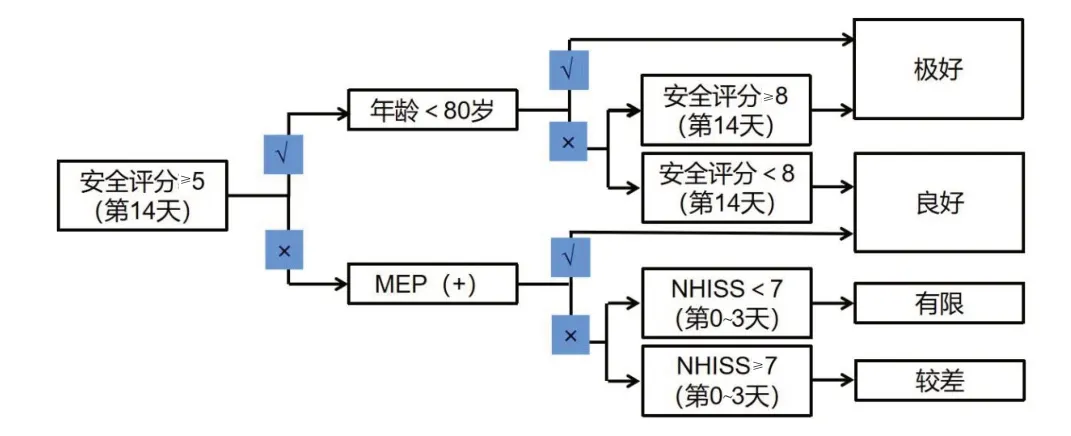
圖1 PREP2改良版
1.3 統計學分析 采用SPSS 25.0統計學軟件。符合正態分布計量資料用(±s)表示,偏態分布計量資料用中位數表示,對有序分類變量資料采用加權kappa進行一致性檢驗,以κ≤0.4表示一致性較差,0.4<κ≤0.6表示中度一致性,0.6<κ≤0.8表示較高的一致性,κ>0.8表示極好的一致性,以P<0.05為差異有統計學意義。
2 結果
改良PREP2對卒中后患者上肢運動功能恢復的預測結果與實際結果具有中度一致性,加權Kappa系數為0.532,P<0.001,95%CI:0.392~0.671,總預測準確率(Po)為58.14%。

表2 3個月后上肢運動功能恢復情況預測結果和實際結果的一致性檢驗
3 討論
卒中后上肢運動功能的恢復對患者日常生活能力具有重要意義。在卒中后3個月內遺留肢體功能障礙的患者常在醫療機構接受康復治療。因此,在卒中早期預測3個月內上肢功能的恢復對于設定康復目標、制定康復計劃、管理患者期望及篩選臨床對象有重要意義。目前臨床上針對卒中后運動功能的預后評估常根據卒中類別、年齡、病情嚴重程度、共患病等綜合因素進行分析,常用一些量表輔助對早期損傷或治療過程中的評估,如美國國立衛生研究院卒中量表(NHISS)對神經功能缺損程度的評估、Fugl-Meyer量表對運動功能的評定等,但在個體水平的預測仍是困難的。近年來神經生理及影像學標記物在卒中后運動功能恢復預測研究逐漸成為熱點[8]。經顱磁刺激作為一種無創神經調控技術,即可用于卒中后的治療,也可通過檢測運動誘發電位(MEPs)是否存在從而評估皮質脊髓束(corticospinal tract,CST)的完整性。皮質脊髓通路的完整意味著神經傳導束不完全損傷,為運動功能的恢復提供條件。已有研究證實卒中后存在MEPs的患者通常有更好的運動功能的恢復[9]。
國外學者Stinear在結合年齡、肌力、NHISS評分、運動誘發電位、頭顱磁共振信息后,于2012年提出了卒中后上肢運動功能恢復預測工具(PREP)[10],并驗證通過該工具預測卒中后上肢運動功能的恢復具有一定價值。但由于并非所有患者都可以獲得經顱磁刺激和磁共振信息,其臨床應用受到限制。2017年該學者在前者基礎上改良后提出另一版本PREP2,無需提供頭顱磁共振影像資料,且對經顱磁刺激的評估指征限定范圍,擴展了該工具的適用性和便捷性。SMITH等[11]通過86例將PREP2隨訪至卒中后2年,結果顯示在2年內該算法準確率達80%,表明該工具預測結果具有較長的時間效應。另一項研究[12]將SAFE評分和MEPs檢測延長至卒中后2周內,發現隨訪3個月后PREP2的準確率降低至60%,提出不推薦此改版用于臨床。國外學者Lundquist提出PREP2在應用過程中仍存在不足之處,其中安全評分和經顱磁刺激評估分別要求在卒中后第1~3天和第3~7天獲得,而患者由卒中中心轉到康復中心往往在卒中1~2周左右,這將限制該工具在臨床領域的應用,因此建議將時間擴展至2周內[13],在國內康復環境中亦是如此。Connell采用訪談的方法研究實施PREP2的內外在影響因素,發現大部分康復醫師/治療師、患者對預測行為是接受的,且準確預測結果有助于醫患雙方能將時間和精力集中于更有效的訓練上,同時在心理層面的患者康復也是積極的[14]。
本研究將PREP2量表中的安全評分(SAFE)以及經顱磁刺激對MEPs的評估統一調整至卒中后14 d內,結果顯示改良PREP2對卒中后上肢結果的預測與實際結果存在中等程度的一致性,預測準確率較原版PREP2有所降低,其原因可能為,入院患者限定為卒中后2周內轉至康復中心,部分患者因病情過輕或過重未能轉至康復病房,將導致選擇偏倚。另外,部分患者在卒中后數天內運動功能已開始自主恢復,導致第14天評估安全評分過高,同時,少部分卒中后1周內MEP(-)的患者也可能發生轉變。本研究結果還發現對上肢功能預測較好或較差的準確率比其他類型高,這與STINEAR的研究結果有相似之處。在卒中后MEP(+)提示預后良好,表明皮質脊髓束的完整性與更好的運動功能恢復相關,但本研究14例MEP(-)患者中有2例實際結果好于預期,反映了MEPs狀態相對較低的陰性預測能力,這主要由于經顱磁刺激檢測區域局限于初級運動皮質,對運動前皮質及交替運動皮質的檢測需要神經影像學評估進一步完善。另一方面,PREP2忽略疼痛、感覺障礙、認知功能、心理狀態[15]、治療情況等方面對預后的影響,在一定程度上影響其預測準確性。在研究過程中,康復醫師、康復治療師對其熟悉度、接受度偏低,因此,提高康復專業人員對卒中后運動功能預測模型、工具的宣教和認識也是重要環節。
預測卒中后上肢運動功能的恢復仍是困難且復雜的,PREP2為其提供新思路,其操作簡便、有一定預測效力,對實施卒中后康復的目標和策略有指導意義。本研究采用改良PREP2對卒中后上肢功能的預后評估,其預測結果準確性較原版下降。因此,在臨床應用中應側重改善卒中早期的評估環境和條件,從而提高該工具的實用性和準確性。PREP2工具仍具有進一步完善的空間,需要廣泛的實施加以驗證。

