不同起源位置對室性期前收縮患兒動態心電圖心率變異性的影響
楊展玲,施振華,樊梁軍
室性期前收縮是極為常見的心律失常之一,近年來兒童室性期前收縮的發病率有逐年增高趨勢,且多數患兒并無明顯心悸等臨床癥狀,容易被忽視[1]。該疾病會引起心肌病樣改變,主要特點為左室功能障礙或左室擴大,及時采取有效治療后,心臟功能及心臟結構均可恢復至正常狀態[2-3]。若為頻發性室性期前收縮,則可導致心臟肥厚、心臟增大及心肌病,進而出現左心功能不全,甚至惡性心律失常,最終發生心源性猝死[4]。分析心率變異性能夠掌握室性期前收縮患兒逐次心跳周期的變化,對反應心血管系統調節信息的準確性已被眾多臨床醫生認可,同時心率變異性還具有測量簡單、無創等優點[5-6]。因此,本研究圍繞不同起源位置對室性期前收縮患兒動態心電圖心率變異性的影響進行分析,為早期篩查出高危室性期前收縮患兒提供參考依據,報道如下。
1 資料與方法
1.1 一般資料 選擇2012年1月至2021年12月浙江省麗水市人民醫院收治的室性期前收縮患兒104例。納入標準:(1)24 h動態心電圖提示單源性室性期前收縮;(2)年齡≤16歲;(3)除室性期前收縮外,無其他心律失常;(4)近6個月無抗心律失常藥物、血管活性藥物或可導致心肌損害藥物的使用史;(5)臨床資料齊全。排除標準:(1)與先天性心臟病、心肌炎等基礎性心臟病有關的器質性室性期前收縮;(2)多源性室性期前收縮;(3)心臟起搏器植入;(4)患有遺傳代謝病、染色體病等基礎疾病。按照起源位置的不同將患兒分成右室流出道起源組30例,左室流出道起源組16例,右室乳頭肌起源組14例,右室心尖部起源組12例,主動脈根部起源組11例,左室游離壁起源組11例,左室流入道起源組10例。本研究已獲浙江省麗水市人民醫院倫理委員會批準(倫理號:LLWFO-403)。
1.2 方法
1.2.1 24 h動態心電圖檢查 檢查前夜患兒需保證充足的睡眠時間,檢查儀器選擇深圳市博英醫療儀器科技有限公司BI6812型12導聯動態心電圖機,連續記錄患兒24 h的心電圖數據變化。檢查期間患兒可進行日常各項活動,檢查完成后借助電腦對相關結果進行逐步分析。
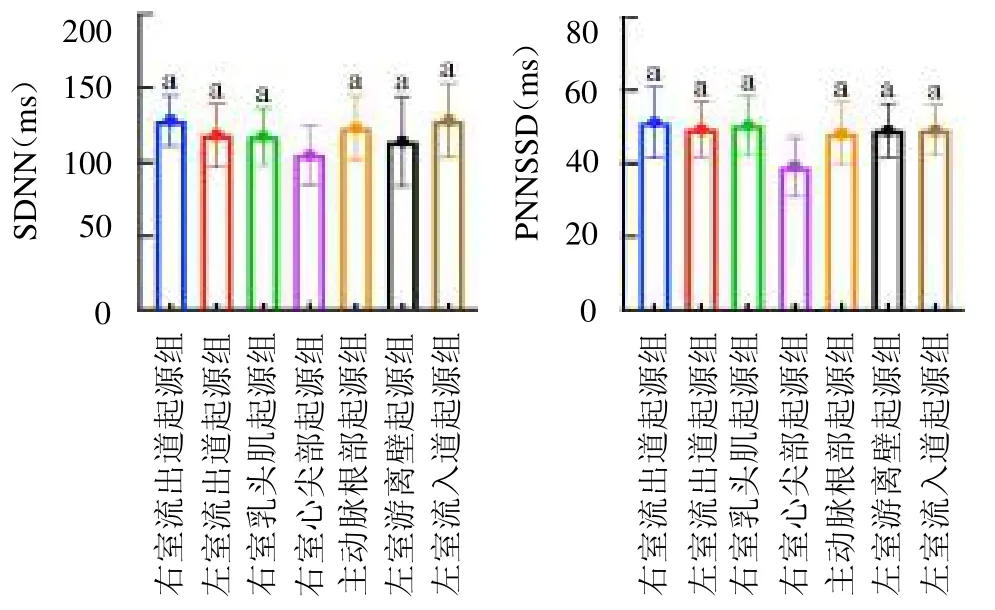
圖3 不同組別患兒的SDNN及RMSSD比較
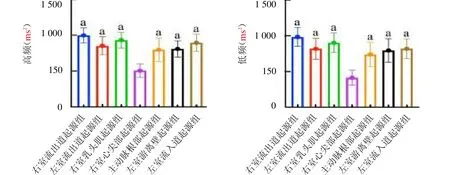
圖4 不同組別患兒的高頻及低頻比較
1.2.2 不同室性期前收縮起源位置判定標準[7-8](1)右室流出道起源。心電圖胸前導聯QRS波群移行推遲至竇性心律之后,V1導聯QRS波群為rS型或QS型,aVL導聯以負向波為主,而心臟下壁心肌Ⅱ導聯、Ⅲ導聯及aVF導聯QRS波群主要為直立R波。(2)左室流出道起源。心電圖胸前導聯QRS波群移行提前至竇性心律之前,I、V1導聯波群為QS型或R型,Sv2/Rv3指數≤1.50,而心臟下壁心肌Ⅱ、Ⅲ、aVF導聯QRS波群主要為高大R波。(3)右室乳頭肌起源。心電圖胸前導聯QRS波群移行推遲至竇性心律之后,心電軸左偏,V1導聯QRS波群與左束支阻滯形態相似,心臟下壁心肌Ⅱ導聯、Ⅲ導聯及aVF導聯QRS波群出現切跡(時限>140 ms),R波時限>30 ms。(4)右室心尖部起源。心電圖胸前導聯QRS波群移行推遲至竇性心律之后,心電軸左偏,心臟下壁心肌Ⅱ導聯、Ⅲ導聯及aVF導聯為負向波,V1導聯主波方向向下。(5)主動脈根部起源。左冠竇起源:心臟下壁心肌Ⅱ、Ⅲ、aVF導聯QRS波群為高聳直立R波,Ⅰ導聯出現rS型改變,III振幅>II導聯,QSaVL>QSaVR;右冠竇起源:心臟下壁心肌Ⅱ導聯、Ⅲ導聯及aVF導聯QRS波群為高聳直立R波,Ⅰ導聯呈R型波且≥1.50 mV,V1導聯呈R型波且≥2.00 mV,II振幅>III導聯,QSaVR>QSaVL。(6)左室游離壁起源。心臟下壁心肌Ⅱ導聯、Ⅲ導聯及aVF導聯QRS波群主波方向向上,Ⅰ導聯和aVL導聯QRS波群主波方向向下,胸前導聯QRS波群出現完全性右束支傳導阻滯。(7)左室流入道起源。心電圖胸前導聯QRS波群移行比V2導聯更早,Ⅰ導聯和aVL導聯QRS波群主波方向向上(為直立R波),心臟下壁心肌Ⅱ導聯、Ⅲ導聯及aVF導聯QRS波群有一定頓挫;V1導聯QRS波群主要為直立R波,V5導聯、V6導聯無R波/形態為RS型,與預激綜合征A型波形相似。
1.2.3 心率變異性 該結果為動態心電圖機檢查后自動計算所得,包含心率變異性時域指標及頻域指標2個部分。其中心率變異性時域指標:每5分鐘竇性RR間期標準差(SDANN)、相鄰R-R間期差值<50 ms的百分數(PNN50)、24 h全部正常竇性R-R間期標準差(SDNN)及相鄰正常R-R間期差值均方根(RMSSD);心率變異性頻域指標:高頻、低頻及低頻/高頻。
1.3 統計方法 采用SPSS 26.0統計軟件進行處理,計數資料采用例(%)表示,多組比較行2檢驗;計量資料采用均數±標準差或M(P25,P75)表示,多組比較行單因素方差分析或Kruskal-Wallis H檢驗,多重比較經Bonferroni校正后行LSD檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1 室性期前收縮患兒一般情況 入選的104例患兒中男59例,女45例;年齡1~16歲,中位年齡6.82歲;體質量指數13.36~23.15 kg/m2,中位體質量指數15.59 kg/m2;以右室流出道起源人數最多,占比28.85%(30/104)。不同起源位置室性期前收縮患兒的一般情況差異均無統計學意義(均P>0.05),見表1。

表1 不同起源位置室性期前收縮患兒的一般情況比較
2.2 不同起源位置室性期前收縮患兒的心率變異性比較 除低頻/高頻外,不同起源位置室性期前收縮患兒的其他各項心率變異性指標差異均有統計學意義(均P<0.05);其中右室心尖部起源組患兒的SDANN、PNN50、SDNN、RMSSD、高頻及低頻明顯低于其他組別(均P<0.05),見封四彩圖2~4。
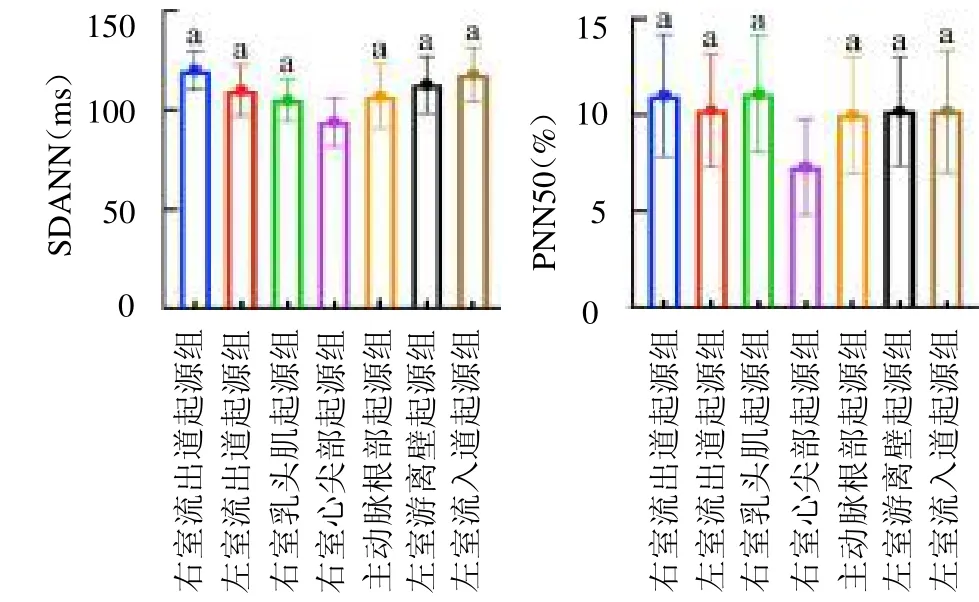
圖2 不同組別患兒的SDANN及PNN50比較
3 討論
本研究顯示,室性期前收縮患兒存在多種不同的起源位置,其中以右室流出道起源患兒人數最多(占28.85%),與白小帥等[9]針對成年室性期前收縮患者的研究一致。不同起源位置對成人室性期前收縮患者心功能及心臟結構的影響各不相同,而主動脈瓣下起源或低位起源患者受到的影響更明顯[10-11]。但上述研究均基于成人患者,關于兒童室性期前收縮不同起源位置對預后影響的相關研究仍然少見。
正常情況下,人體交感神經與迷走神經相互影響、相互制約,處于一種動態平衡狀態,心臟自主神經活性具有晝夜節律變化,其中交感神經一般在白天較為興奮,迷走神經在晚上較為興奮,當上述平衡打破后,心率變異性則會出現變化[12]。心率變異性各項指標中SDANN、低頻反映的是交感神經敏感性,SDNN可用于評估自主神經系統總活性,PNN50、RMSSD及高頻可用于評估迷走神經張力,低頻/高頻則可用于評估迷走神經與交感神經的平衡性[13-14]。本研究發現,右室心尖部起源組患兒的SDANN、PNN50、SDNN、RMSSD、高頻及低頻均明顯低于其他組別(均P<0.05)。這說明右室心尖部起源的室性期前收縮患兒,出現心力衰竭、嚴重心律失常等各種心血管事件的風險比其他位置起源患兒更大。從病理生理學角度來看,右室心尖部起源的室性期前收縮可能因室壁激動順序變化(心尖部傳至心底部、先右室激動后左室激動),室壁激動時間增加,導致室壁運動及心室收縮同步性失調,進而影響心臟功能。另外一項針對老年右室心尖部起搏的隨訪研究表明,右室心尖部起搏出現心力衰竭的風險更高,預后更差[15]。本研究結果與之相似。但本研究納入的樣本數量有限,有待加大樣本量行進一步證實。

