“1+2+N”合理用藥管理模式實踐與成效*
劉 暢,于寶東,閆美興,尚 濤
(山東省青島婦女兒童醫院,山東 青島 266027)
藥物的不合理使用嚴重影響患者的用藥安全,合理用藥管理作為醫院質量管理的重要一環,亟須從“過去經驗型管理模式”“粗放型管理模式”向“精細化管理模式”轉變[1],要最大限度地避免用藥錯誤,更要建立長效的合理用藥管理體系,保障患者藥物治療的安全、有效、經濟。當前,各級醫療機構對合理用藥管理愈加精細化,運用PDCA循環法結合多學科協作管理在抗菌藥物的合理使用、輔助用藥管理等方面均取得良好成效[2-4]。在醫院合理用藥管理從“以行政部門干預為主”轉變為“多學科協作管理”的實踐中,我院近年來不斷創新管理模式,堅持以合理用藥為“1”個核心,充分發揮合理用藥評價工作組、合理用藥多學科會診(MDT)專家組“2”個組織的協同作用,多部門聯動,共同構建長效監管機制,通過PDCA循環法使醫院合理用藥水平持續提升,形成了以精細化、閉環式管理為特點的“1+2+N”合理用藥管理模式。現報道如下。
1 資料與方法
1.1 資料來源
收集醫院信息系統(HIS)2018年1月至2019年6月(干預前組,209 471張)和2020年1月至2021年6月(干預后組,2 076 954張)的門急診處方,分析全院合理用藥等藥事管理指標,包括處方/醫囑點評率、抗菌藥物管理指標、門診/住院患者次均藥費、靜脈輸液率、重點監控藥品金額占比等。
1.2 方法
1.2.1 計劃(P)階段
醫院臨床合理用藥管理仍存在問題,如住院患者抗菌藥物使用率超過國家管控要求的60%;無指征聯合用藥等導致患者次均藥費不能得到有效控制;門急診靜脈輸液率高達18%,其中以抗菌藥物、抗病毒藥物、激素類藥物無指征輸液最突出;重點監控藥品管理壓力較大,如將磷酸肌酸鈉隨意用作心肌保護藥物、鼠神經生長因子用作營養神經藥物而被廣泛使用等。針對上述問題分析原因發現,醫院合理用藥管理存在藥學部門單向化監管,缺乏有效聯動;臨床藥師傳統處方點評方式下常有臨床科室被遺漏;專項藥物合理應用方面醫院內部缺乏統一共識;合理用藥考核溝通形式僵化,需較高的協調成本和時間成本。為進一步提升臨床合理用藥水平,我院擬通過建設“1+2+N”的多學科協作合理用藥管理模式,優化閉環工作流程,開展精細化專項管理,完善信息化管理,持續改進醫院合理用藥管理質量。
1.2.2 實施(D)階段
構建合理用藥精細化管理體系:醫院藥事管理與藥物治療學委員會下設合理用藥工作領導小組,分管副院長為組長,藥學部主任、醫務部主任、總會計師為副組長,組織架構見圖1。其中,合理用藥評價工作組由藥學部各部門的骨干藥師組成,負責日常處方的監管;合理用藥MDT專家組由臨床專家、高年資臨床藥師組成,負責處理臨床用藥爭議性問題,制訂專項用藥評價標準;質量控制辦公室由藥學部主任助理(藥學部質控辦主任)兼任,負責循證資料整理及多學科工作協調,對藥師監管工作質量予以考核,并督導落實合理用藥MDT專家組的決議方案;醫務部負責臨床工作協調;合理用藥評價績效考核辦通過績效考核落實獎懲;監察科負責對連續3次以上發生典型不合理用藥問題的醫師進行誡勉談話;信息科和院感科分別負責信息系統支持及耐藥菌管理。
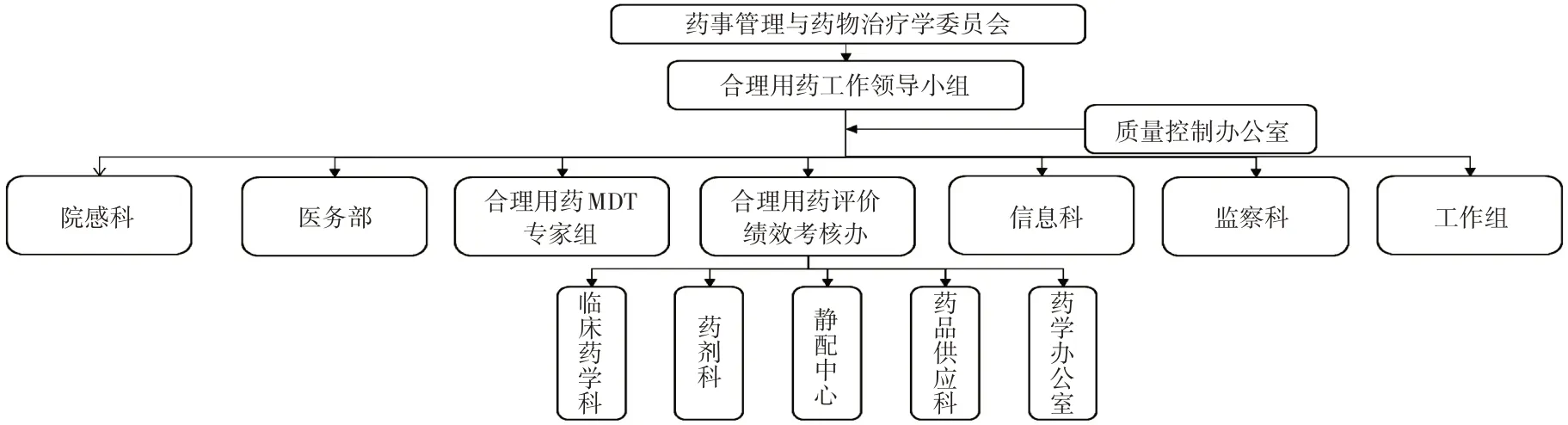
圖1 我院合理用藥精細化管理組織架構Fig.1 Organizational structure of refined management for rational drug use in our hospital
優化合理用藥精細化管理流程:合理用藥評價工作組對用藥評價、反饋考核、標準制訂3個方面開展精細化點評監管,專項藥物監管和合理用藥MDT專家組定期介入解決爭議性問題、信息聯動及不斷改進,形成PDCA閉環管理。合理用藥精細化管理工作流程見圖2。
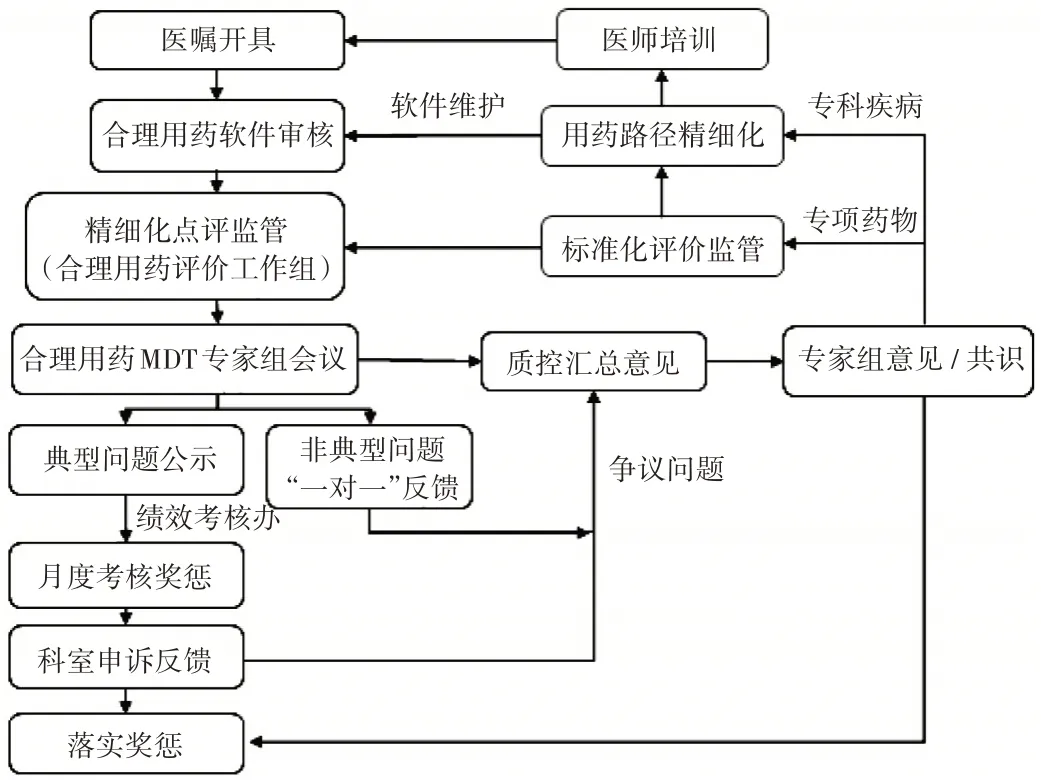
圖2 我院合理用藥精細化管理工作流程Fig.2 Flow chart of refined management for rational drug use in our hospital
合理用藥管理工作主要包括以下7個方面。
1)建立合理用藥評價工作組工作模式。合理用藥評價工作組下設5個合理用藥監管工作小組,對住院病區、門急診科室采取分片包干的方式進行管理,不遺漏任何一個盲區。各組設組長1人,負責日常點評不合理用藥及即時指導反饋情況。
2)定期召開合理用藥MDT專家組會議。質量控制辦公室每月組織召開合理用藥MDT專家組會議,對合理用藥評價工作組發現的不合理用藥問題集中進行匯總、點評,篩選典型不合理用藥并公示,并以循證藥學為基礎結合院內實際逐步形成合理用藥專項評價標準。
3)發布藥品合理使用監管報告。根據合理用藥MDT專家組會議討論結果,每月通過院周會、醫院OA進行全院通報典型用藥問題,每周公示《靜脈輸液率周報》。
4)發布院內藥品合理使用共識。結合循證依據及合理用藥MDT專家組會議討論結果,制訂藥品臨床合理使用專項標準,已完成《醫院重點監控藥品臨床應用原則》《門急診靜脈輸液管理制度》《中成藥臨床合理用藥原則》《門診靜脈用激素類藥物應用標準》《靜脈用抗流感藥物應用標準》等的制訂,并規范兒童/婦產專科疾病臨床路徑中藥物的合理選用。如磷酸肌酸鈉藥品說明書的適應證為“心臟手術時加入心臟停搏液中保護心肌,缺血狀態下的心肌代謝異常”,臨床對“心肌代謝異常”指征掌握較寬泛,合理用藥MDT專家組討論后制訂如下使用指征,如①進行體外循環手術,②重癥心肌炎,③心肺復蘇,④各種原因導致的急性心衰”。對于門急診患兒,靜脈用激素僅限于考慮有①哮喘重癥發作或持續狀態,②喘憋明顯,③重癥肺炎伴并發癥(如胸膜炎、肺不張),④系統性炎性反應綜合征,⑤急性喉炎,⑥嚴重蕁麻疹,⑦既往有抽搐驚厥病史的高熱患兒。
5)精準化溝通反饋。反饋前需經該小組組長審核后執行(時長不得超過1個工作日);藥師可通過企業微信平臺與處方醫師進行“一對一”反饋溝通,也可在查房、會診過程中對用藥問題進行現場反饋;對有效反饋記錄留存,定期予以考核獎勵。
6)閉環式考核。典型不合理用藥問題按月度通過績效考核辦對臨床進行考核并落實獎懲至科室和個人,爭議性問題統一提交合理用藥MDT專家組進行討論,并落實討論結果。
7)開展藥物安全合理使用精準培訓。根據科室常見不合理用藥問題進行專題培訓,提升醫務人員合理用藥水平。
1.2.3 檢查(C)階段
充分發揮合理用藥工作領導小組、合理用藥監管工作小組、合理用藥MDT專家組作用,開展臨床用藥合理性檢查并即時反饋,動態監控和分析合理用藥指標,落實考核獎懲并形成閉環管理。
1.2.4 處理(A)階段
根據“1+2+N”合理用藥管理工作成效與存在問題,不斷完善修訂和工作流程,實現多學科管理模式逐步改進,合理用藥水平持續提升。其中,工作模式改進主要包括4個方面:1)合理用藥MDT專家庫建立與遴選。以各臨床中心主任、藥事管理與藥物治療學委員會專家為主,根據討論主題,每次抽取3~6位臨床專家與會。2)專家討論會議模式。以盲評方式對不合理用藥問題進行點評與討論,確定公示案例。3)藥師合理用藥評價工作改進。從最初按處方信息點評轉變為根據門急診病歷、檢查檢驗結果、歷史就診情況等綜合判斷合理用藥評價方式。4)不斷提高藥師隊伍專業水平。(1)根據職稱、學歷、工作年限、個人意愿選拔骨干藥師參與監管工作;(2)所有藥師必須通過現場/視頻會方式參與每月1次的合理用藥評價工作組會議,會議總結傳達到每位藥師;(3)工作質量考核,按點評處方數、普通不合理處方數、嚴重不合理處方數、有效反饋數量分別統計,按不同系數績效獎勵至藥師個人;(4)藥學部每月組織1~2次集中學習并考試,連續2次低于70分的藥師暫停參與監管工作;(5)充分發揮各組組長的專業優勢,并將其部分績效與該組工作質量掛鉤。
1.3 統計學處理
采用SPSS 20.0統計學軟件分析。計量資料以±s表示,行t檢驗;計數資料以率(%)表示,行χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 擴大用藥問題監管范圍
門急診處方人工點評覆蓋率由干預前的1.48%(31068/2099471)升至干預后的9.36%(194463/2 076 954),住院醫囑點評率由干預前的1.85%(1 402/75 794)升至干預后的18.02%(14 714/81 638)。
2.2 抗菌藥物管理指標改進
干預后,住院患者抗菌藥物使用率由63.44%(48 080/75 794)降至52.78%(44 337/84 004),降幅為16.80%(P<0.01);住院患者抗菌藥物用藥頻度(DDDs)由28.94±0.51降至27.87±1.81,降幅為3.70%;Ⅰ類切口抗菌藥物預防使用率由24.78%(1 542/6 223)降至18.53%(1 049/5 661),降幅為25.22%(P<0.01);特殊使用級抗菌藥物使用率由4.07%(1 957/48 080)降至2.77%(1 228/44 337),降幅為31.94%(P<0.01)。
2.3 其他合理用藥指標改進
干預后,我院門診患者次均藥費由91.62元降至87.57元,降幅為4.42%(P<0.05);住院患者次均藥費由1 926.47元降至1 735.85元,降幅為9.89%(P<0.05);重點監控藥品(磷酸肌酸鈉、鼠神經生長因子、前列地爾、胸腺五肽品種未變)金額占比由1.28%降至0.44%,降幅為65.62%(P<0.05);門急診靜脈輸液率由17.81%降至5.45%,降幅為69.40%(P<0.01)。
3 討論
3.1 項目效果分析
參考文獻[5-6],并結合醫院發展特點,我院形成了“1+2+N”的多學科協同合理用藥管理模式,以“整合協同”的模式創新為核心特色,以“合理用藥管理流程無縫隙結合,合理用藥精細化標準多學科制定”為基本路徑,以“閉環式常態化管理”為手段,逐步形成以監管精細化、評價標準化、考核精準化、反饋及時化、信息集成高效化為特色的醫院合理用藥精細化管理新模式。在醫院“強專科,強綜合”的發展布局下,我院成人綜合學科快速發展,但通過“1+2+N”合理用藥管理模式的持續改進,醫院抗菌藥物使用率、抗菌藥物DDDs、門診/住院患者次均藥費、重點監控藥品金額占比等指標均得到良好控制。靜脈輸液存在較高用藥安全隱患[7],《國家藥品不良反應監測年度報告(2020年)》[8]顯示,藥品總體不良反應報告中注射劑占57.0%,嚴重不良反應報告中注射劑占73.0%。經該項目的持續改進,兒童門急診輸液率銳減,降低了無指征輸液的醫療安全風險,減輕了患者的藥品費用負擔。
3.2 項目組織管理特點
3.2.1 整合協同式管理
“1+2+N”模式依托于部門內協同、部門間合作整合協同式框架的順利有序推進,形成了更加高效、有序的工作模式及管理部門間合作模式。部門內協同是指發揮合理用藥評價工作組功能,藥師在合理用藥評價、問題溝通反饋、績效考核、路徑與評價標準執行方面的標準化與整體推進。部門間合作是指充分發揮合理用藥MDT專家組優勢,實現醫院多部門在標準制訂、信息反饋、獎懲落實等多方面的整體聯動管理,實現醫院合理用藥的閉環管理;以MDT模式將醫師和藥師在工作中形成的差異化藥物使用視角在合理用藥的框架內充分整合,使醫師積極、主動參與到醫院合理用藥建設工作中。
3.2.2 閉環式管理
PDCA循環管理作為一種有效的管理方法,在提升醫療質量管理方面的作用已得到充分驗證[9-12]。通過PDCA模式實現精細化閉環式管理,及時引入合理用藥MDT專家組會議機制,醫療、藥學與行政科室信息共享且達成有效共識,并通過信息規則維護避免問題的重復發生,保障用藥安全。
3.3 局限性
我院“1+2+N”合理用藥管理模式中仍有部分尚待解決的問題,如藥師團隊專業能力仍有較大提升空間,婦女、兒童等特殊人群的循證藥學資源相對不足,前置審方系統規則仍需加強管理等。后期將通過加強軟硬件提升、多學科協作、人才培養等方式持續改進。

