妊娠期癌癥患者心理體驗質(zhì)性研究的Meta整合
溫瑞芳,張家馨,陳燕飛,郭冰潔,江子芳
1.浙江大學(xué)醫(yī)學(xué)院附屬婦產(chǎn)科醫(yī)院,浙江杭州 310006;2.浙江中醫(yī)藥大學(xué)護理學(xué)院,浙江杭州 310053; 3.杭州市腫瘤醫(yī)院,浙江杭州 310005;4.浙江省腫瘤醫(yī)院,浙江杭州 310022
妊娠期癌癥(gestational cancer,GC),即在妊娠期間或分娩后12個月內(nèi)診斷出任何種類的癌癥,其發(fā)生率約為1/1 000[1-2]。其中乳腺癌是妊娠期最常見的癌癥類型,其余包括血液系統(tǒng)惡性腫瘤、皮膚系統(tǒng)惡性腫瘤和婦科腫瘤等[3-4]。患者妊娠期一旦診斷癌癥,處于罹患癌癥和孕育生命的雙重沖擊,面對多種復(fù)雜矛盾情況,極易發(fā)展為嚴重的精神疾病[2]。目前對于GC患者的心理體驗已有質(zhì)性研究進行探究,但單一質(zhì)性研究難以全面反映GC患者的觀點和體驗。因此,本研究通過Meta整合方法歸納國內(nèi)外GC患者相關(guān)質(zhì)性研究,了解其心理體驗及目前存在的問題,為臨床GC患者的護理提供循證依據(jù)。
1 資料與方法
1.1 文獻檢索策略
檢索PubMed、CINAHL、Cochrane Library、Embase、Web of Science、PsycINFO、SinoMed、中國知網(wǎng)、維普資訊中文期刊服務(wù)平臺(簡稱維普)、萬方數(shù)據(jù)知識服務(wù)平臺(簡稱萬方)中所有關(guān)于GC患者心理體驗的質(zhì)性研究,檢索時限均從建庫至2021年12月,并追溯納入文獻的參考文獻,以補充獲取相關(guān)文獻。采用主題詞與自由詞相結(jié)合的方式進行檢索。英文檢索詞包括:(neoplasms OR cancer) AND (pregnancy OR parturition OR gestational OR gravidity) AND (experience OR feelings OR perceptions OR attitudes OR needs OR expectations) AND (qualitative research OR qualitative study OR phenomenology OR grounded theory OR ethnography OR narrative);中文檢索詞包括:(腫瘤 OR 癌)AND (妊娠期 OR 哺乳期 OR 懷孕)AND(體驗 OR 感受 OR 認知 OR 態(tài)度 OR 需求 OR 期望)AND(質(zhì)性研究 OR 定性研究 OR 現(xiàn)象學(xué) OR 扎根理論 OR 民族志 OR 人種學(xué) OR 敘事)。
1.2 文獻納入與排除標(biāo)準(zhǔn)
納入標(biāo)準(zhǔn):研究類型為質(zhì)性研究,包括現(xiàn)象學(xué)、扎根理論、描述性、民族志等;研究對象為經(jīng)歷過在妊娠期或分娩后12個月期間診斷癌癥的婦女;感興趣的現(xiàn)象為GC患者心理感受、患病體驗等;情景為患者家中或病房。排除標(biāo)準(zhǔn):非中英文文獻;不能獲取全文;重復(fù)發(fā)表或信息不完整文獻。
1.3 文獻資料提取
由2名接受過系統(tǒng)循證護理培訓(xùn)的碩士研究生按照文獻檢索策略和文獻納入與排除標(biāo)準(zhǔn)分別獨立進行文獻檢索、文獻篩選和資料提取,如意見不統(tǒng)一時,由第3名研究者商議決定。采用EndNote X9.1對檢索文獻進行查重,通過閱讀題目和摘要初篩,排除與研究主題明顯不相關(guān)文獻,然后閱讀全文復(fù)篩。資料提取內(nèi)容包括:作者、國家、研究方法、研究對象、感興趣的現(xiàn)象及研究主題。
1.4 文獻的方法學(xué)質(zhì)量評價
由2名研究者按照澳大利亞JBI循證衛(wèi)生保健中心質(zhì)性研究質(zhì)量評價標(biāo)準(zhǔn)(2016)[5]對納入文獻的方法學(xué)進行背對背評價。評價內(nèi)容共10項,每個評價項目均以是、否、不清楚和不適用進行評價,文獻質(zhì)量分為A、B、C 3個級別。完全滿足評價標(biāo)準(zhǔn),發(fā)生偏倚可能性較小,為A級;部分滿足評價標(biāo)準(zhǔn),發(fā)生偏倚可能性中等,為B級;完全不滿足,發(fā)生偏倚可能性較高,為C級。2名研究者對于評價結(jié)果意見不一致時,由第3名研究者進行裁決。最終納入質(zhì)量評價等級為A、B的研究。
1.5 資料分析方法
本研究采用Meta整合中的匯集性整合法[6]對納入文獻進行整合。研究者在考慮各質(zhì)性研究的哲學(xué)思想及其方法學(xué)的特異性和復(fù)雜性的基礎(chǔ)上,反復(fù)閱讀理解原始研究,匯集性整合收集主題、隱含的意義、分類等研究結(jié)果,充分理解并闡釋每個結(jié)果的含義,將相似的結(jié)果進行組合形成新的類別,然后將新類別歸納為整合結(jié)果。
2 結(jié)果
2.1 文獻檢索及篩選結(jié)果
初步檢索獲得文獻共329篇,追溯納入研究的參考文獻獲得文獻1篇。剔除重復(fù)文獻后得到209篇,通過閱讀標(biāo)題和摘要,排除與主題無關(guān)、非中英文和非質(zhì)性研究文獻后,得到20篇文獻;通過閱讀全文復(fù)篩無法獲取全文、內(nèi)容不相關(guān)文獻,排除質(zhì)量評價等級為C的文獻,最終納入10篇[7-16]。文獻篩選流程圖見圖1。
2.2 納入文獻的基本特征
本研究納入的10篇文獻中9篇英文、1篇中文;2篇[7,16]現(xiàn)象學(xué)研究,2篇[9,11]扎根理論研究,1篇[12]描述性質(zhì)性研究,其余5篇[8,10,13-15]僅描述為質(zhì)性研究。納入文獻的基本特征見表1。

表1 納入文獻的基本特征

表1(續(xù))
2.3 納入文獻的方法學(xué)質(zhì)量評價
納入的10篇文獻中3篇文獻質(zhì)量為A、7篇為B,見表2。
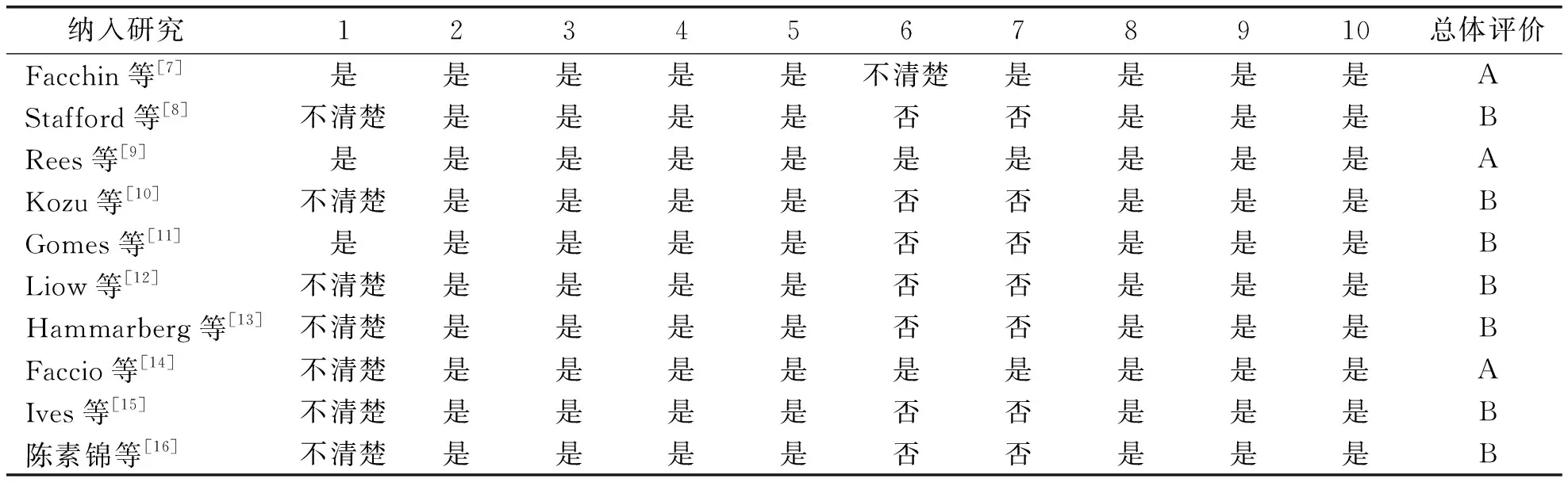
表2 納入文獻的方法學(xué)質(zhì)量評價
2.4 Meta整合結(jié)果
通過對納入的10篇文獻反復(fù)閱讀、分析和解釋,最終共提煉出49個研究結(jié)果,將相似研究結(jié)果整理歸納組成10個新類別,得到4個整合結(jié)果:情緒、女性社會形象的改變、對醫(yī)療保健知識的需求及對心理社會支持的需求。
2.4.1情緒
2.4.1.1 類別1:負性情緒
GC患者確診最初3個月時主要為負性情緒,包括憂慮、焦慮、恐懼和矛盾等心理。罹患癌癥與其認為自己是年輕健康女性的觀念相悖,孕育新生命的喜悅被疾病所替代(“這本該是我一生最快樂的時光之一,卻染上了我所能聽到的最糟糕的事情之一”[9]),癌癥污名化給患者帶來憂慮和恐懼(“當(dāng)你發(fā)現(xiàn)自己患有癌癥時,你會立刻想象自己躺在棺材里”[7])。頻繁檢查和與不同學(xué)科的醫(yī)生溝通等,使患者感到不安和孤獨(“我覺得自己有點像‘搖滾明星’……我不想成為‘馬戲團演員’……”[8]),優(yōu)先考慮自己還是考慮胎兒的心理沖突、疾病治療的不確定性(“我不清楚疾病的發(fā)生率和預(yù)后,有一段時間我陷入了絕望之中”[7])、早產(chǎn)或治療對胎兒未來健康的潛在影響等(“我做了骨掃描檢查,他們必須給我注射放射性物質(zhì),我很擔(dān)心……我不想我的孩子長大后不育……”[15]),以及終止分娩后是否會導(dǎo)致不孕(“最焦慮和最痛苦的事情是如果我不能生育會發(fā)生什么”[10])等,都是患者恐懼及焦慮的來源。此外,妊娠期患乳腺癌的婦女還表達了對于分娩和母乳喂養(yǎng)的焦慮(“我很擔(dān)心是否可能、是否應(yīng)該母乳喂養(yǎng)”[14])。
2.4.1.2 類別2:正性情緒
當(dāng)了解到關(guān)于治療的全面信息之后,患者最初的消極負性情緒會減少,甚至消失,轉(zhuǎn)變?yōu)榻邮墁F(xiàn)實,積極治療疾病的正性情緒(“我感到如釋重負,我迫不及待地想開始治療”[7])。許多患者認為,擁有積極的態(tài)度對于應(yīng)對癌癥至關(guān)重要(“做一個微笑的人,不管發(fā)生什么事都積極思考”[7]),得到家人和朋友的支持也是積極心態(tài)的來源(“他們每天給我打電話,了解我的感受,讓我安心”[7]),此外,對醫(yī)療團隊的信任是積極醫(yī)療體驗的關(guān)鍵(“我完全信任我的產(chǎn)科醫(yī)生……我對她有信心”[8])。部分患者對于自己的經(jīng)歷感到自豪,并希望鼓勵和幫助他人(“我經(jīng)歷了所有這些,我做到了,所以你也可以做到”[9])。
2.4.2女性社會形象的改變
2.4.2.1 類別1:母親和患者的社會角色沖突
由于罹患癌癥使患者在社會中的女性形象發(fā)生改變,導(dǎo)致部分患者無法進行角色轉(zhuǎn)換,出現(xiàn)癌癥患者與母親角色之間的巨大沖突。部分患者表示,自己無法像健康母親一樣照顧自己的孩子和家庭(“我沒有太多時間和他玩……他開始和他的奶奶更親近”[12])。GC患者有雙重角色扮演,而患者角色干擾了患者作為母親角色的扮演(“我可以說我沒有經(jīng)歷過懷孕,因為我一直在接受檢查、化療、手術(shù)……”[11])。母乳喂養(yǎng)與社會對母親的期望交織在一起,剝奪母乳喂養(yǎng)的選擇權(quán)對于患者的母親角色有影響(“最讓我痛苦的不是治療,而是不能母乳喂養(yǎng)……我是一個不完整的母親”[11]),患者在產(chǎn)科遭遇特殊眼光使患者感覺自己被排除在母親身份之外(“我問了助產(chǎn)士一些關(guān)于喂奶的問題,她說你需要一邊喂10 min,另一邊喂10 min,我說,哦,對不起,我已經(jīng)做了乳房切除術(shù),她說哦,哦,你就是那個女人……就好像我不屬于產(chǎn)科病房”[15]),尤其是當(dāng)嬰兒需要放入新生兒監(jiān)護室時,母親與孩子的隔離導(dǎo)致母親的內(nèi)疚感加重(“我看到他時,我又哭了……所有的管子都從他身上出來,我感到很難過”[15])。
2.4.2.2 類別2:自我形象紊亂
癌癥本身及治療帶來的身體改變,如虛弱、乳房缺失、頭發(fā)脫落等,導(dǎo)致患者產(chǎn)生較為嚴重的自我形象紊亂。部分患者感到自身與健康女性有差異感(“我不能再像以前一樣陪孩子玩了……我看到其他孕婦,她們比我活躍……對此我很抱歉”[7]),外表的改變包括乳房缺如(“我很震驚為什么乳房會是這種形式……就像沒有乳頭一樣”[12])、脫發(fā)(“我已經(jīng)去過幾家假發(fā)店了……我希望假發(fā)在我身上看起來很自然”[7])等使患者難以接受,此外,在妊娠期間被診斷癌癥的女性無法提前選擇凍卵等生育保護措施,所以很多患者面臨以后將不能妊娠的風(fēng)險,這使她們覺得自己缺失了女性魅力(“不能有孩子的這件事你知道的,這是很困難的,因為那會帶走你的女性氣質(zhì)”[9]),患者想要盡可能地為當(dāng)前的孩子盡到母親的責(zé)任(“這真的很難,但我可能不會再有更多的孩子了,所以我還是想自己做大部分的事情”[9])。
2.4.3對醫(yī)療保健知識的需求
2.4.3.1 類別1:對疾病知識的缺乏及渴求
醫(yī)患存在較為嚴重的信息不對等,患者渴求正確的疾病知識,以便擁有對疾病的掌控權(quán)。GC患者對于疾病普遍缺乏認知,認為乳房腫塊是妊娠引起的正常生理變化(“懷孕時好像就有腫塊,但我都沒當(dāng)回事,以為是懷孕正常現(xiàn)象”[16])。由于沒有足夠的時間和信息,導(dǎo)致部分患者為做出終止妊娠或喪失生育能力的決定而感到遺憾(“如果再給我一周時間,我就能收集到足夠多的關(guān)于化療對胎兒影響的信息”[10])。大部分患者會選擇上網(wǎng)搜索相關(guān)信息(“我將自己的病理結(jié)果用手機拍下來,到網(wǎng)上查乳腺癌的資料”[16]),部分患者希望能夠得到治療后的性生活及更年期等問題的幫助(“我在親密關(guān)系和激素治療導(dǎo)致的一些其他事情上有很多問題……沒有人可以求助”[13]),患者希望醫(yī)生能夠在治療方案、生育計劃等方面提供更多的信息,從而使其對自己的治療擁有選擇權(quán)、系統(tǒng)的規(guī)劃和掌控感(“我問醫(yī)生的每一個問題,他都去研究了……我覺得自己被賦予了權(quán)力”[8])。
2.4.3.2 類別2:育兒需求及規(guī)劃
GC患者對于育兒與癌癥治療期間養(yǎng)育子女方面的知識有較強的需求,尤其是渴望了解癌癥治療過程中服用藥物及接受各項診療技術(shù)對胎兒及未來生育能力的影響。很多患者比起自身更加關(guān)注治療對于胎兒的影響(“他說我們沒有任何真實的事實和數(shù)據(jù)來告訴你孩子將來會怎么樣……所以這顯然是最可怕的部分”[13]),患者迫切希望得到關(guān)于生育力保護(“我確實考慮過切除子宮,一勞永逸地結(jié)束這一切……這是一個非常艱難的決定”[11])、母乳喂養(yǎng)(“我真的很想這么做,但是我得到的信息很復(fù)雜,關(guān)于這是否可行,可行的時間有多長”[13])及產(chǎn)后遇到的障礙等一系列信息(“你很清楚為什么要接受放射治療,但在我的孩子接種疫苗和其他困難的事情之前離開并不容易……”[8])。
2.4.3.3 類別3:對醫(yī)療信息協(xié)調(diào)的需求
學(xué)科之間進行及時的溝通協(xié)作并提供恰當(dāng)?shù)淖o理服務(wù),對于GC患者的治療及其預(yù)后具有重要的作用。GC患者通常需要在一家或者兩家醫(yī)院接受產(chǎn)科和腫瘤科的治療和護理。因此,患者對于醫(yī)療信息的協(xié)調(diào)有強烈的需求。部分患者覺得醫(yī)療團隊內(nèi)部和醫(yī)療團隊之間的協(xié)調(diào)(“我知道我在兩次會議上都被討論過,所有醫(yī)生都互相交談過……他們還聯(lián)系了我的產(chǎn)科醫(yī)生”[13])與信息交流(“他們傳達這些信息的方式是如此的同步,我從來沒有重復(fù)過自己的話,這讓事情變得更容易處理”[8])及時準(zhǔn)確,就醫(yī)體驗較好。但醫(yī)療機構(gòu)或者醫(yī)療團隊之間信息溝通不良時,極易引起患者的不安。如部分患者面對不同醫(yī)生對于治療方案意見不一致時,表示對自己的預(yù)后十分擔(dān)心(“我想要進行治療,但醫(yī)生給了我不同的治療方案,產(chǎn)科醫(yī)生認為‘你絕對應(yīng)該做乳房切除術(shù)’,而外科醫(yī)生則說‘沒有必要做乳房切除術(shù)’”[13])。不同學(xué)科間無法做到醫(yī)療信息的及時準(zhǔn)確共享,降低了患者的就診效率(“他們沒有將腫瘤檢查結(jié)果送來,這有點讓人惱火,無法使人安心”[8]),也降低了患者對于醫(yī)療團隊的信任程度(“在手術(shù)前我開了個笑話:如果他們做錯了乳房怎么辦”[8])。GC患者希望自己的治療團隊間能夠進行準(zhǔn)確及時的溝通和信息共享,從而擁有較好的就醫(yī)體驗,安心地接受治療。
2.4.4對心理社會支持的需求
2.4.4.1 類別1:家庭的支持
由于罹患癌癥,GC患者無法承擔(dān)原有的家庭責(zé)任,其配偶或父母往往需要承擔(dān)照顧孩子及家庭的責(zé)任,承受更重的經(jīng)濟負擔(dān)。因此,家庭的支持能夠使患者專注于治療和康復(fù),尤其是配偶的支持。家庭是女性積極治療的主要動力,患者表達了對于維護家庭完整性的強烈愿望(“他們需要一個媽媽……我不希望他們在一個不完整的家庭中長大,所以我必須更加努力地從疾病中恢復(fù)過來”[12])。大部分患者都提到自己受到了配偶及家人對她的支持和鼓勵(“他一直告訴我‘我們會挺過去的’,別擔(dān)心,一切都會好的”[14])。大多數(shù)患者的配偶都做到了支持、理解、體貼和陪伴(“我丈夫,從我確診一直到治療結(jié)束他一直都在,我的頭發(fā)脫落了……我們一起剃了光頭……”[12])。少部分女性因為家人建議她終止妊娠,所以認為很難和家人分享自己的觀點(“我認為除了我自己沒有人能理解這種情況,因為他們沒有懷孕”[10])。
2.4.4.2 類別2:心理支持
部分GC患者表示,除進行疾病治療之外,還需要接受系統(tǒng)的心理支持。如GC患者認為全面的心身護理比疾病治療更為重要(“你的精神健康是奢侈品……他們治療的是癌癥,而不是患者……”[8])。由于經(jīng)濟原因,以及育兒和癌癥治療占據(jù)了患者的時間和精力,部分患者無法尋求心理醫(yī)生的幫助,尋求親友或伴侶的支持也十分有限(“真的沒有那么多錢讓你去花費250澳元看心理醫(yī)生”[8])。在接受了心理咨詢的患者中有些人認為很有幫助(“他們真的很深入地詢問我的情緒,我的精神狀態(tài)如何”[13]),有些人認為沒有幫助(“我覺得她試圖讓我做好最壞的打算,這讓我感覺非常不舒服”[13])。同伴支持也成為心理支持的重要來源,有患者參加了社會支持團體(“我遇到過和我經(jīng)歷同樣事情的女性……在懷孕期間戰(zhàn)勝癌癥是可能的”[11]),也有患者覺得她加入的同伴支持小組沒有幫助(“我參加了幾個互助小組之類的團體,我覺得自己格格不入,覺得他們不太能理解我”[13])。除了交流信息之外,同性之間能夠更好地理解彼此,所以許多患者能夠與其他女性癌癥患者成為朋友(“我能夠得到一些建議,并應(yīng)用到我身上”[12])。
2.4.4.3 類別3:醫(yī)療專業(yè)人員的支持
醫(yī)療專業(yè)人員的支持對于患者來說十分關(guān)鍵,患者需要有專業(yè)人員的幫助,提供意見和建議,必要時傾聽和安慰患者。部分患者認為年輕的男性醫(yī)生無法理解他們在患癌情況下仍舊要生下孩子的想法,他們很難坦率地與醫(yī)生討論墮胎和早產(chǎn)的問題(“醫(yī)生建議我早產(chǎn),并向我解釋了對于胎兒的風(fēng)險,但我不能立即同意”[10])。大多數(shù)妊娠期乳腺癌患者在治療過程中都能夠獲得乳腺護理護士(breast care nurse,BCN)[17]的幫助(“當(dāng)我需要了解一些事情或想更好地理解一些事情的時候,我可以給她打電話或與她交談”[13]),乳腺護理護士擁有豐富的專業(yè)知識和良好的溝通技巧。一些患者因不了解乳腺護理護士的存在而感到遺憾(“在我知道乳腺護理護士的存在之前,我經(jīng)歷了相當(dāng)多的痛苦”[13])。
3 討論
3.1 GC患者存在較重心理負擔(dān)
Meta整合結(jié)果顯示,大部分的GC患者存在較重的心理負擔(dān)。分析原因可能是由于患者的社會角色轉(zhuǎn)變?yōu)槠鋷砭薮鬀_擊,從而出現(xiàn)恐懼和不知所措的心理。一方面,患者需要平衡由健康孕婦轉(zhuǎn)變?yōu)榘┌Y患者之間的沖突,患者要承受情緒上的巨大落差,以及因疾病和治療產(chǎn)生的疼痛、疲乏、惡心嘔吐等癥狀之外,還需要承受自身形象的改變,如手術(shù)創(chuàng)傷及治療不良反應(yīng)導(dǎo)致的頭發(fā)脫落、乳房缺如、喪失生育能力等;另一方面,患者需要平衡作為母親、妻子角色與癌癥患者角色之間的沖突,患者擔(dān)心癌癥的治療會對胎兒不利,并且癌癥治療帶來的自身不良反應(yīng),也使患者無法像往常一樣擔(dān)負起照顧家庭與子女的責(zé)任。此外,患者對疾病、預(yù)后及育兒知識匱乏,導(dǎo)致患者對癌癥產(chǎn)生恐懼心理,對治療持消極心態(tài),進一步加劇了患者的心理負擔(dān)。總之,患者自身對于癌癥認知缺乏、自我效能低下、外界的誤解與歧視、較少的社會支持等多種內(nèi)外因素的共同作用下,導(dǎo)致患者產(chǎn)生愧疚自責(zé)、自我認同感低下、病恥感等較為嚴重的負性情緒及心理負擔(dān)[18]。因此,醫(yī)護人員需密切關(guān)注患者心理調(diào)適過程,給予適當(dāng)支持。
3.2 GC患者對疾病知識和心理社會支持有強烈需求
Meta整合結(jié)果顯示,患者對于建立支持系統(tǒng),如信息支持、心理社會支持方面具有強烈的需求。分析原因如下,首先,患者妊娠期間或分娩后12個月內(nèi)將注意力放在妊娠及育兒等方面的信息,較少關(guān)注癌癥相關(guān)的知識,容易忽略疾病早期癥狀,或自行網(wǎng)絡(luò)搜索導(dǎo)致接收了錯誤的疾病知識,如結(jié)腸癌的表現(xiàn)與妊娠癥狀類似,妊娠期間出現(xiàn)的直腸出血等癥狀常被忽視,并被誤診為痔瘡出血[19],因此,多數(shù)GC患者表示自己需要辨別異常身體狀況的基礎(chǔ)生理病理常識,并擁有能夠及時、便捷地檢索權(quán)威醫(yī)療資訊和信息的網(wǎng)絡(luò)平臺。此外,GC造成疾病及后續(xù)治療較為復(fù)雜、腫瘤與產(chǎn)科之間醫(yī)療信息不協(xié)調(diào)、患者對自身疾病知識及治療方案了解甚微等多種因素,導(dǎo)致患者在治療過程中出現(xiàn)較為嚴重的不安感和對醫(yī)療團隊的不信任感。因此,患者對于了解自身疾病狀況及治療方案有強烈的需求,并且希望對自己的治療擁有一定的決策權(quán)和掌控感。最后,由于妊娠期間或分娩后12個月內(nèi)診斷為癌癥,患者存在較重心理負擔(dān),而心理負擔(dān)會加重疾病進展,同時影響生活質(zhì)量。研究[20]顯示,良好的社會心理支持能夠降低患者心理負擔(dān)、提高患者社會支持度和生活質(zhì)量。因此,患者極需要外界給予心理社會支持,以緩解不良情緒程度。
3.3 本研究局限性及展望
本研究的局限性在于納入文獻的研究方法較為單一,納入中文文獻較少,且多為乳腺癌患者,不足以全面詮釋國內(nèi)外GC患者心理體驗。建議今后進一步探索本土文化背景及國情下的GC患者患病心理體驗,從而為GC患者及其家庭提供針對性的心理干預(yù)意見和建議。

