多發性骨髓瘤患者貧血發生的影響因素
張婕,王娟
(信陽職業技術學院附屬醫院 消化血液科,河南 信陽 464000)
多發性骨髓瘤(multiple myeloma,MM)是一種惡性腫瘤,至今仍是臨床上難以治愈的血液系統性疾病,發病率呈逐年上升的趨勢,其腫瘤細胞的起源最初依據骨髓中的漿細胞的惡性增生,而骨髓中的漿細胞對機體的體液免疫有重要作用,同時因為骨髓漿細胞的異常增生導致患者器官或者組織嚴重受損而容易感染細菌,從而引起患者的身體系統和機能逐漸下降[1]。貧血是MM最常見的臨床癥狀之一,超過90%的患者在MM病情初診時會出現貧血的癥狀,且隨著MM病情的緩慢進展,幾乎所有的患者最后都會出現貧血的癥狀[2]。研究顯示,MM患者出現的貧血癥狀可隨著病情的發展而逐漸加重,嚴重貧血時能夠誘發患者發生貧血性心臟病或者惡性心律失常等臨床癥狀,降低了患者的生活質量,且影響患者的預后和生存狀態[3]。因此,臨床要積極研究影響MM患者發生貧血的影響因素,并針對影響因素進行早期的干預,對防治貧血的發生、改善MM患者的預后和其長期生存具有重要意義。鑒于此,本研究旨在探討MM患者貧血發生的影響因素。
1 資料與方法
1.1 一般資料采用回顧性分析的方式,收集2018年12月至2021年12月信陽職業技術學院附屬醫院消化血液科收治的MM患者資料。根據患者是否發生貧血癥狀進行篩查,最終納入70例MM患者,其中貧血組納入30例,非貧血組納入40例。
1.2 入選標準(1)納入標準:①臨床資料完整可查;②符合《中國多發性骨髓瘤診治指南(2017年修訂)》[4]中的相關診斷標準;③貧血癥狀符合國內貧血的診斷標準,在海平面地區,成年男性的血紅蛋白<120 g·L-1,成年女性(非妊娠)的血紅蛋白<110 g·L-1。(2)排除標準:①合并有其他惡性腫瘤的患者;②心肺功能不全的患者;③免疫系統異常的患者;④近期接受過其他相關性治療的患者;⑤有其他非因MM而引起的腎功能損傷者。
1.3 研究方法本次研究采用回顧性分析的方法,對所有MM患者的臨床資料和實驗室指標進行回顧、收集、分析和分類。臨床資料包括性別、年齡、體質量指數(body mass index,BMI)、受教育程度(大專及以上、高中及以下)、既往飲酒史和吸煙史(有、無);實驗室指標包括乳酸脫氫酶(lactate dehydrogenase,LDH)、血清Ca+指標、白細胞介素-6(interleukin-6,IL-6)、血肌酐、球蛋白、清蛋白、骨髓漿細胞比例等實驗室指標資料。
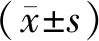
2 結果
2.1 臨床資料和實驗室指標貧血組與非貧血組在臨床資料方面對比,差異無統計學意義(P>0.05);貧血組的IL-6、血肌酐高于非貧血組,差異有統計學意義(P<0.05);貧血組的骨髓漿細胞比例高于非貧血組,差異有統計學意義(P<0.05);兩組其他實驗室指標對比,差異無統計學意義(P>0.05)。見表1。

表1 貧血組與非貧血組的臨床資料和實驗室指標比較
2.2 MM患者發生貧血的影響因素分析將表1中差異有統計學意義的變量(IL-6、血肌酐、骨髓漿細胞比例,均為連續變量)作自變量,將這些變量代入logistic回歸分析,結果顯示,骨髓漿細胞比例高表達、IL-6高表達和血肌酐高表達是MM患者發生貧血的影響因素(OR>1且P<0.05)。見表2。

表2 MM患者貧血發生的logistic回歸因素分析
3 討論
MM是一種骨髓漿細胞惡性增長引發的血液系統性惡性腫瘤疾病,起病徐緩,早期無明顯的癥狀表現,很容易被誤診。貧血、骨痛、腎功能不全、感染等是MM的臨床癥狀,其中又以貧血癥狀較為常見,也是MM的首發癥狀[5]。早期MM患者的貧血癥狀較輕,對患者幾乎沒有影響,等到病情發展到后期以后貧血癥狀逐漸嚴重,且有增加患者病死的風險[6]。因此,及早明確影響MM患者貧血發生的相關因素,且有針對性地輔以防治措施對改善患者的預后和生存狀態、減少或控制MM患者因貧血引起的其他癥狀或疾病的發生,以及降低MM患者病死風險和提高生活質量十分必要。
本研究從兩組患者的臨床資料和實驗室指標進行對比可以得知,貧血組的IL-6、血肌酐、骨髓漿細胞比例均高于非貧血組,將這3個差異有統計學意義的因素進一步經logistic回歸分析,結果顯示IL-6、血肌酐、骨髓漿細胞比例均是MM患者貧血發生的影響因素。
對上述3個影響MM患者貧血發生的因素進行逐一分析。(1)IL-6。李瑛等[7]在研究中曾指出IL-6是骨髓瘤細胞惡性增生的重要刺激因子。IL-6是能夠促進B細胞的增殖、分化并產生抗體的細胞因子之一,對于機體造血調控方面有負調控的作用,多數MM患者的IL-6水平表達與正常人的表達不同。IL-6的過量分泌影響了骨骼的造血功能,刺激人體鐵代謝過程中的鐵調素生成,這是直接導致MM患者貧血產生的原因。另外IL-6高表達增強了破骨細胞的活性以及骨質的溶解,同時也抑制了MM患者體內成骨細胞的分化,影響到造血細胞的正常工作環境,進而導致患者發生貧血[8-9]。對此,臨床建議對患者可以采用紅細胞生成素進行治療,紅細胞生成素是腎臟合成的一種內分泌激素,作用是刺激骨髓紅細胞的生長和發育,同時刺激到紅細胞使之增生,增強骨髓紅細胞的造血功能,從而改善MM患者貧血的癥狀;此外,臨床也建議對MM患者采用IL-6受體抑制劑進行治療,該抑制劑治療主要針對的是MM患者體內鐵調素表達的升高,通過抑制患者體內IL-6的過量分泌降低鐵調素的生成,平衡鐵元素的正常代謝活動從而改善患者的貧血癥狀[10]。(2)血肌酐。血肌酐水平能夠準確反映機體腎臟的實質受損情況,而MM患者的貧血癥狀程度與患者的腎臟損傷息息相關。血肌酐高表達表明患者的腎臟受到損傷,這是引發患者發生貧血的主要原因之一。腎臟是人體內的重要器官,可以分泌機體所需的內源性促紅細胞生成素,主要作用于骨骼造血功能,并且能夠促進原始紅細胞的分化和成熟,促進骨骼細胞對鐵元素的攝取和再利用;此外腎臟還可以加速體內血紅蛋白和紅細胞的生成,促進骨骼網織紅細胞在血液中的釋放[11]。當患者腎功能受損時,體內分泌的內源性促紅細胞生成素的速度會降低,生成素的缺乏使紅細胞的存活壽命在短時間內縮短,骨髓細胞的生成和紅細胞的發育因此而受到影響[12-13];同時骨骼對鐵元素的攝入量也會急劇減少,從而影響到患者體內造血的微環境,引發患者發生貧血。對此,臨床建議患者要重視對腎臟的保護,保持血肌酐處于正常穩定的狀態,從飲食方面入手是最直接和有效的方式,患者可以通過改變自身的飲食習慣以調節腎臟功能。MM患者可以限制食用含鉀、含鈉、含磷高的食物,減少食鹽的攝入,可以多食用一些富含維生素的食物,避免給腎臟帶來額外負擔;其次可以增加飲水量來保證血容量,保護腎臟充分的血液供應,避免腎臟缺血缺氧影響其微循環;MM患者也可以通過改變生活習慣保護腎臟功能的運行,盡量早睡避免熬夜以維持腎臟的陰陽平衡。(3)骨髓漿細胞比例。從研究結果可以看出骨髓漿細胞比例高是影響MM患者發生貧血的因素之一。骨髓漿細胞比例高是指骨髓中漿細胞數量占比增多,這意味著漿細胞分泌的單克隆免疫球蛋白等腫瘤細胞大量增多[14]。過度的腫瘤細胞占據患者體內的生存空間,使得正常的造血細胞不僅失去了生長空間,造血微環境也受到影響。紅細胞的正常造血依賴于體內造血環境,失去了造血環境,紅細胞造血速度大大降低從而導致患者發生貧血[15]。對此,臨床建議對患者可以采用促紅素治療,同時酌情補充鐵劑、維生素B12等。骨髓漿細胞比例的變化是根據患者的病情程度而改變,影響的是患者體內造血功能,因此臨床應從促進造血功能發揮作用這一方向進行干預。
綜上所述,MM患者貧血發生的因素與IL-6、血肌酐與骨髓漿細胞比例高密切相關,及時對上述因素進行有效干預能夠減緩MM病情的發展。

