腫瘤伴失眠患者的熱敏腧穴分布情況及熱敏灸臨床療效觀察
宗婷婷,梅瀚文,祝永福,吳生兵,3
(1.安徽中醫藥大學,安徽 合肥 230012;2.安徽中醫藥大學第一附屬醫院,安徽 合肥 230031;3.新安醫學教育部重點實驗室,安徽 合肥 230038)

1 臨床資料
1.1 診斷標準 ①腫瘤診斷標準:依據腫瘤的病理學診斷標準。②失眠的西醫診斷標準:參照《睡眠障礙國際分類》(第三版)失眠的診斷標準[6]。③失眠的中醫診斷標準:參照《中醫病證診斷療效標準》不寐的診斷標準[7]。
1.2 納入標準 ①性別不限;②年齡18~75歲;③確診為腫瘤患者,預計生存時間≥6個月;④符合腫瘤患者失眠的中西醫診斷標準;⑤匹茲堡睡眠質量指數(Pittsburgh sleep quality index,PSQI)評分>7分;⑥近1個月內未服用精神類藥物;⑦患者及患者家屬充分了解該試驗并簽署知情同意書。
1.3 排除標準 ①施灸部位有皮膚破損者;②四肢水腫、腹水嚴重者;③由其他原因導致的失眠者,如夜晚工作、胃食管反流病、甲狀腺功能亢進;④處于妊娠期或哺乳期的女性;⑤在試驗期間接受了其他中醫外治法者;⑥有語言功能障礙、聽力障礙等灸感表達障礙者。
1.4 剔除標準 ①艾煙不耐受者;②治療過程中死亡;③試驗期間擅自服用其他鎮靜催眠類藥物者;④治療過程中拒絕接受熱敏灸治療者以及自行停用安眠藥者。
1.5 一般資料 將2021年11月至2022年6月在安徽中醫藥大學第一附屬醫院腫瘤科就診且符合納入標準的70例腫瘤伴失眠患者作為研究對象,隨機分為試驗組與對照組,每組35例,其中試驗組予以熱敏灸治療,對照組予以口服艾司唑侖治療。對照組男16例,女19例;年齡33~73歲,平均年齡(57.7±9.45)歲;病程1~42個月,平均病程(9.0±6.4)個月;腫瘤分類:肺癌7例,結直腸癌6例,胃癌4例,食管癌3例,肝癌3例,卵巢癌3例,淋巴癌3例,胰腺癌2例,膽囊癌2例,賁門癌1例,宮頸癌1例。試驗組男17例,女18例;年齡48~74歲,平均年齡(60.9±8.66)歲;病程2~48個月,平均病程(8.0±5.9)個月;腫瘤分類:肺癌12例,結直腸癌5例,卵巢癌4例,肝癌2例,膽囊癌2例,宮頸癌2例,胃癌1例,食管癌1例,胰腺癌1例,賁門癌1例,前列腺癌1例,軟骨癌1例,腹膜癌1例,乳腺癌1例。兩組患者性別、年齡、病程、腫瘤分類比較,差異均無統計學意義,具有可比性。
2 方法
2.1 治療方法
2.1.1 基礎治療 被納入的患者均接受抗腫瘤、鎮痛、抑酸護胃等常規治療,治療前均予以睡眠衛生宣傳指導。
2.1.2 對照組 采用藥物治療,口服艾司唑侖片(H37023047)1 mg,每次1片,每日1次,睡前服用。
2.1.3 試驗組 采用熱敏灸療法治療2周,每日1次,每次選取熱敏感較強的2個穴位進行治療。
2.1.4 熱敏腧穴分布情況觀察 兩組患者在治療前均進行熱敏腧穴的探查以觀察其熱敏腧穴的分布情況,囑患者選擇仰臥位及俯臥位進行懸灸,當患者有透熱、擴熱、傳熱、局部不(微)熱遠部熱、表面不(微)熱深部熱以及產生其他非熱感覺——施灸(懸灸)部位或遠離施灸部位產生酸、脹、壓、重、痛、麻、冷等感覺,即為腧穴熱敏化現象[8]。記錄該穴位。
2.2 觀察指標及療效評價
2.2.1 PSQI評分 該量表由18個計分條目組成,歸類為7個因素:睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物以及日間功能障礙。其中催眠藥物這一因素不納入該量表計分。每個因素計分范圍為0~3分,共6個因素,總分范圍為0~18分,分值越高則睡眠越不好。分別于治療前、治療后、治療結束1周后隨訪3個時間點,采用PSQI對兩組患者進行睡眠質量評估。以PSQI評分減分率作為療效判定標準。PSQI評分減分率=(治療前評分-治療后評分)/治療前評分×100%。痊愈:PSQI評分減分率≥75%;顯效:50%≤PSQI評分減分率<75%;有效:25%≤PSQI評分減分率<50%;無效:PSQI評分減分率<25%。
2.2.2 焦慮自評量表(self-rating anxiety scale,SAS)、抑郁自評量表(self-rating depression scale,SDS)評分 2個量表均由20個條目組成,分為4級評分;標準分<50分為無焦慮/抑郁,50~59分為輕度焦慮或抑郁,60~69分為中度焦慮或抑郁,>70分為重度焦慮或抑郁。分別于治療前、治療后2個時間點,采用SAS、SDS對兩組患者進行焦慮及抑郁程度評估。

3 結果
3.1 兩組患者治療前后PSQI評分比較 兩組患者治療前PSQI評分比較,差異無統計學意義(P>0.05),具有可比性。兩組患者治療后PSQI評分均較治療前顯著減少(P<0.05);兩組患者隨訪時PSQI評分以及差值2比較,差異均有統計學意義(P<0.05)。見表1。

表1 兩組患者治療前后PSQI評分比較
3.2 兩組患者治療前后SAS評分、SDS評分比較 兩組患者治療前SAS評分、SDS評分比較,差異均無統計學意義(P>0.05),具有可比性。兩組患者治療后SAS評分、SDS評分均較治療前顯著減少(P<0.05);兩組患者治療后SAS評分、SDS評分差值比較,差異均無統計學意義(P>0.05)。見表2。

表2 兩組患者治療前后SAS評分、SDS評分比較
3.3 治療后兩組基于PSQI評分的療效比較 治療后兩組基于PSQI評分的療效分布比較,差異無統計學意義(P>0.05)。見表3。
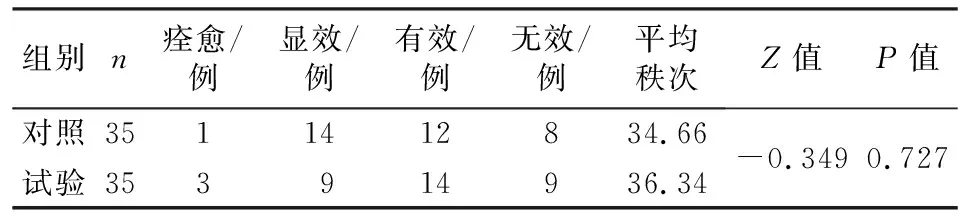
表3 治療后兩組基于PSQI評分的療效比較
3.4 隨訪時兩組基于PSQI評分的療效比較 隨訪時兩組患者基于PSQI評分的療效分布比較,差異有統計學意義(P<0.05),試驗組療效優于對照組。見表4。

表4 隨訪時兩組基于PSQI評分的療效比較
3.5 腫瘤伴失眠患者的熱敏灸腧穴分布情況 以軀體易出現敏化現象的穴位及辨病選穴為探測范圍,以施灸過程中患者自主感覺為熱敏度量,探查兩組共70例腫瘤伴失眠患者,均在治療前有熱敏腧穴區的分布。治療前探查出的熱敏腧穴及該穴位的敏化現象頻次:內關(旁)57次、陽陵泉(旁)53次、手三里(旁)48次、曲池(旁)45次、陰陵泉(旁)45次、天樞(旁)41次、關元(旁)25次、足三里(旁)20次、中脘(旁)13次,共計347次。個體灸感強度頻次:內關(旁)47次、陽陵泉(旁)42次、手三里(旁)35次、曲池(旁)36次、陰陵泉(旁)29次、天樞(旁)31次、關元(旁)18次、足三里(旁)13次、中脘(旁)10次,共計261次。若熱敏化腧穴出現頻次小于或等于3次則不予收錄。熱敏灸組在治療過程中測得個體敏化腧穴,選取個體灸感較強的兩個腧穴作為試驗期間的治療穴,組穴搭配為內關—陽陵泉21例、手三里—曲池8例、天樞—陰陵泉3例、天樞—陽陵泉2例、關元—陰陵泉1例,共計35例。
4 討論
腫瘤伴失眠可歸屬于中醫學“不寐”范疇,總屬本虛標實,病機為虛、痰瘀、毒[9]。熱敏灸具有補虛扶正、通經活絡的作用,對以虛、瘀中醫證候為主的慢性疾病有顯著療效[10]。失眠與心、脾胃、腎均有密切聯系,其中心為五臟六腑之大主,腎、脾胃為先后天之本,因此針灸治療不寐的選穴多以調理心、脾胃、腎的穴位為主[11],選用熱敏灸治療可養心神、補腎陽、通經絡。
《景岳全書·雜證謨》指出:“不寐證雖病有不一,……,蓋寐本乎陰,神其主也,神安則寐,神不安則不寐。”心神失養與失眠密不可分,宜養心安神改善失眠,選內關穴可調和陰陽、助眠安神。臨床研究[12]指出,針刺內關穴可調節患者失眠癥狀。《諸病源候論》曰:“大病之后臟腑尚虛,……,故不得眠。”由此認為,正氣虧耗易致失眠的發生和發展,而正氣的旺盛與否與脾胃密切相關,脾胃為后天之本、氣血生化之源,脾氣健運則氣血充盈,可使正氣旺盛、營衛調和,反之脾氣虛則氣血虧虛乃致衛外不固。《類證治裁·不寐論治》指出:“脾血虧損,經年不寐。”《素問·逆調論》曰:“胃不和則臥不安。”脾胃的強弱可影響睡眠質量,健脾和胃、扶正固本可改善腫瘤患者的失眠癥狀。選穴足三里、陰陵泉可調節脾胃、固本培元。研究[13]表明,電針“足三里”可增強能量代謝、補益脾氣。陰陵泉作為單穴可治療胃痛[14]。中脘穴可調和脾胃、安神定志,現代研究表明,針刺中脘穴可改善失眠、焦慮、抑郁等神志病[15],以及防治化學治療后惡心嘔吐[16]。除上述穴位之外,陽陵泉、天樞、曲池、手三里亦可通過調理脾胃改善失眠[17-20]。腎為先天之本,主骨生髓。若腎陽虛衰,無力鼓動腎陰上濟心陰以制心火,可致心火偏亢,引起不寐。故可以腎水濟心火,使坎離既濟,選穴關元補腎培元、強身健體以改善腫瘤患者化學治療后的失眠癥狀[21]。
本研究結果顯示,兩組患者治療后PSQI量表評分、SDS評分、SAS評分均較治療前顯著減少(P<0.05)。由此認為,熱敏灸治療腫瘤患者的失眠可達到與艾司唑侖相同的療效。與對照組比較,試驗組隨訪時PSQI評分以及治療前與隨訪時PSQI評分的差值差異均有統計學意義(P<0.05);隨訪時兩組患者基于PSQI評分的療效比較,差異有統計學意義(P<0.05),試驗組療效優于對照組。結果表明,在停止治療后,熱敏灸能維持較長期的療效,且隨訪發現對照組患者在停藥后失眠癥狀會再次出現甚至加重,而試驗組患者則未出現這一情況,說明熱敏灸可避免出現治療依賴。
本研究結果表明,熱敏灸可扶正固本抗癌、安眠養神、調暢心情,有效緩解腫瘤伴失眠患者的失眠以及焦慮、抑郁癥狀。且該灸法便于實施、經濟惠民、患者接受度高,易于臨床推行。本試驗所測得的腫瘤伴失眠患者熱敏穴位規律僅在試驗初始進行一次探測時所得,試驗過程中熱敏灸治療組均按照所測得熱敏腧穴進行治療,雖呈現較好的治療效果,但未關注腧穴敏化現象在治療中是否存在變化,后續可進一步進行腧穴熱敏化現象變化規律的臨床研究。

