輕度認知功能障礙病人睡眠障礙與海馬體積的相關性及中醫證候分析
石燕芳,張瑞娟,程 惠,伉 奕
輕度認知功能障礙(mild cognitive impairment,MCI)是常見的認知功能損害,病人臨床表現介于正常和癡呆之間的過渡狀態。目前調查顯示,MCI在老年人中的發病率約為18.8%[1],在我國發病率約為8.9%[2],且MCI的患病率正隨著人口老齡化的加劇而上升。睡眠障礙是MCI的常見并發癥,不僅會導致MCI病情的進一步發展,還嚴重影響病人的生活質量。因此,進一步明確MCI病人睡眠障礙發病的機制對MCI病人睡眠障礙防治具有積極臨床意義。海馬是構成近記憶的重要結構,海馬的體積能夠反映其病理狀態。有研究表明,海馬組織萎縮與認知功能減退密切相關[3-4]。但目前海馬的病理生理改變在MCI睡眠障礙的發病中的具體作用尚不明確。本研究擬通過對比MCI病人的海馬體積,以進一步明確海馬體積與MCI合并睡眠障礙的相關性。MCI可歸屬于中醫學“健忘癥”的范疇。近年來,中醫治療在MCI的早期干預方面取得了不錯進展,如中藥方劑和針灸[5]。但針對MCI合并睡眠障礙治療尚缺乏研究,明確MCI合并睡眠障礙的中醫證候分型特征將有助于為臨床MCI合并睡眠障礙的治療提供理論依據和指導。本研究擬對MCI 合并睡眠障礙的中醫證候分型進行分析,為中醫藥早期干預提供依據,從而提高臨床對MCI 合并睡眠障礙診治能力并有效改善病人癥狀和疾病預后。
1 資料與方法
1.1 一般資料 選取我院2019年8月—2021年2月收治的MCI病人145例。MCI的臨床診斷標準[6]:①病人自訴有認知功能減退,并經知情者證實;②通過簡易智力狀況檢查量表(Mini-mental State Examination,MMSE)檢查,文盲病人MMSE評分>17分,小學文化程度病人>20分,中學及以上文化程度病人>24分;③日常生活活動能力量表(Activities of Daily Living,ADL)評分在正常范圍(>60分);④有足夠的視覺和聽覺分辨力接受神經心理學測試。納入標準:①年齡50~80歲;②符合MCI的臨床診斷標準[6];③病人及家屬簽署知情同意書。排除標準:①不能配合完成研究過程中的各項量表調查的病人;②合并磁共振成像(magnetic resonance imaging,MRI)檢查禁忌證的病人;③合并其他原因可能引起認知功能障礙的的病人,如濫用藥物、酗酒、腦器質性病變、精神疾病等;④合并心、肝、腎、腦等重要臟器功能障礙病人;⑤失眠病程長于MCI病程病人。本研究經我院倫理學委員會審核通過。
根據病人MCI亞型,將病人分為記憶型認知功能障礙組(A組)和非記憶型認知功能障礙組(B組)。其中A組123例(84.83%),B組22例(15.17%)。A組、B組病人性別、年齡、病程、慢性病史以及文化程度比較,差異均無統計學意義(P>0.05),詳見表1。
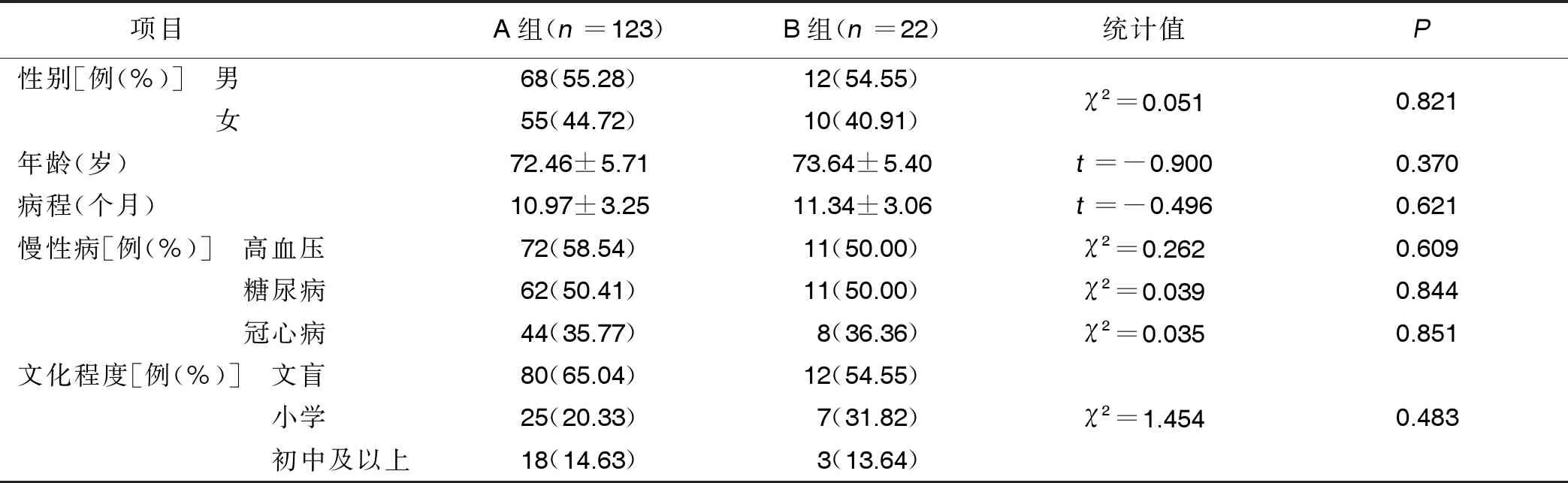
表1 A組與B組病人一般資料比較
1.2 方法
1.2.1 睡眠障礙評定 采用匹茲堡睡眠質量指數量表[7]測評,包括入睡時間、睡眠障礙、睡眠時間、睡眠效率、睡眠質量、催眠藥物、日間功能障礙7個方面,每項0~3分,總分>7分時判定存在睡眠障礙。
1.2.2 海馬體積測量 通過MRI采集病人海馬體積數據,所用儀器為3.0T Siemens Avanto掃描儀,數據采集均由同一名經驗豐富的影像科醫師完成。對病人行頭顱常規MRI掃描和斜冠狀位掃描,斜冠狀位時垂直于海馬長軸,參數設置見表2。在圖像上勾畫出海馬邊界,該層面的海馬體積=計算面積×層厚,總的海馬體積等于各層面海馬體積之和,并采用矯正公式以消除個體顱腔對測量結果的影響:標準化值=測量值×平均顱腔體積/個體實際測量的顱腔體積。

表2 頭顱常規MRI掃描參數
1.2.3 中醫證候分型[8]MCI的中醫證候分型主要分為腎精不足型、痰濁阻竅型、瘀阻腦絡型、肝陽上亢型、氣血不足型。各型的主要臨床表現見表3。

表3 MCI的中醫辨證分型及主要臨床表現
1.3 觀察指標 ①分析不同MCI分型病人睡眠障礙的特點;②分析MCI合并睡眠障礙病人的海馬體積特點;③分析海馬體積大小與MCI合并睡眠障礙的相關性;④分析MCI合并睡眠障礙病人的中醫證候分型特點。

2 結 果
2.1 不同MCI分型病人睡眠障礙發生率比較 A組睡眠障礙發生率為80.49%,B組睡眠障礙發生率為40.91%,A組睡眠障礙發生率明顯高于B組(χ2=15.381,P<0.001)。詳見表4。

表4 不同MCI分型病人睡眠障礙發生率比較 單位:例(%)
2.2 MCI合并睡眠障礙病人的海馬體積特點 將A組再分為A1組(合并睡眠障礙)和A2組(無睡眠障礙),將B組再分為B1組(合并睡眠障礙)和B2組(無睡眠障礙)。左側、右側及總的海馬體積測量結果顯示,A1組左側、右側海馬體積及總海馬體積均較A2組明顯縮小(P<0.05),而B1組與B2組海馬體積比較差異無統計學意義(P>0.05),與B1組及B2組比較,A1組左側、右側海馬體積及總海馬體積明顯縮小(P<0.05)。詳見表5。

表5 4組病人海馬體積比較(±s) 單位:cm2
2.3 海馬體積大小與MCI合并睡眠障礙的相關性分析 Spearman相關性分析顯示,左側海馬體積(r=-0.586,P<0.001)、右側海馬體積(r=-0.452,P<0.001)以及總海馬體積(r=-0.622,P<0.001)均與MCI病人合并睡眠障礙呈負相關。
2.4 MCI合并睡眠障礙病人的中醫證候分型特點 中醫證候分型結果顯示,A1組中醫證候分型主要為痰濁阻竅型(占68.69%)和瘀阻腦絡型(占63.64%),痰濁阻竅型、瘀阻腦絡型占比高于A2組,差異均有統計學意義(P<0.05)。B1組也以痰濁阻竅型與瘀阻腦絡型為主,但痰濁阻竅型、瘀阻腦絡型占比與B2組比較差異無統計學意義(P>0.05)。與B1組相比,A1組痰濁阻竅型比例更高(P<0.05)。詳見表6。
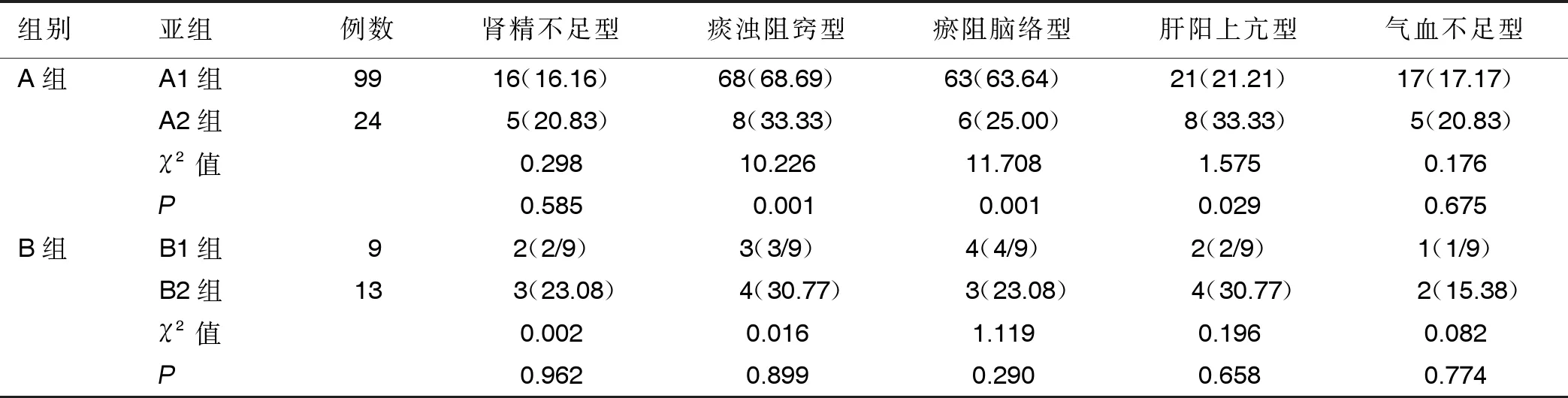
表6 4組病人中醫證候分型比較 單位:例(%)
3 討 論
目前針對MCI的研究主要集中于病人的認知功能減退,對MCI病人常常合并的睡眠障礙未引起足夠重視。研究顯示,睡眠障礙可對認知功能造成損害[9],因此,睡眠障礙也是導致病人病情惡化的重要原因,且睡眠障礙給病人的生活質量造成了極大的影響。已有研究表明,海馬體萎縮與MCI的發生有關[10-11]。本研究通過對比MCI病人的海馬體積,探究海馬體積與合并睡眠障礙的相關性。研究結果顯示,記憶型認知功能障礙病人的左側、右側海馬體積及總海馬體積均小于非記憶型認知功能障礙病人,這可能與海馬體積在記憶功能中的重要作用有關。B1組與B2組左側、右側海馬體積及總海馬體積比較差異無統計學意義,分析其原因可能是本研究病例數太少而導致數據分析結果存在一定的偏倚。張丹偉等[12]的研究中對比了失眠障礙病人與健康者的海馬體積,結果顯示,失眠病人左側、右側及總的海馬體積均較健康者更小,且海馬體積與失眠病程呈負相關。本研究結果也顯示,MCI合并睡眠功能障礙病人左側、右側海馬體積及總海馬體積小于不合并睡眠障礙的病人,且海馬體積與合并睡眠障礙之間存在明顯的相關性。對此現象發生的機制暫無直接證據。但有研究表明,海馬體的糖皮質激素受體分布較多,且庫欣病病人的海馬體積縮小與皮質醇水平相關[13-14],而夜間睡眠狀態較差的病人亦存在較高的皮質醇水平[15-16],故可論證認為睡眠質量下降的病人可能通過影響皮質醇水平而間接導致了海馬體萎縮。因此,臨床上對海馬萎縮明顯的MCI病人更應注重其是否伴有睡眠障礙并進行積極干預,以延緩病情發展、提高病人生活質量。
中醫在睡眠障礙的治療方面具有較好的療效,且副作用小,不產生依賴性,越來越多的睡眠障礙病人傾向于選擇中醫治療。本研究探討MCI合并睡眠障礙病人的主要中醫證候分型,結果顯示:MCI合并睡眠障礙病人的中醫證候分型主要是痰濁阻竅型、瘀阻腦絡型,與無睡眠障礙的病人比較差異有統計學意義。在已有的中醫研究中,已經指出痰瘀是導致失眠的重要病機。當飲食失節,食肥甘厚膩過多,可導致痰熱釀生、痰熱擾心,影響精神,使夜臥不安;痰瘀形成之后可阻滯臟腑經絡,導致失眠久不能愈。李楠等[17]的研究中分析了抑郁合并失眠病人的中醫證候,結果顯示,痰熱擾神、痰熱擾心兩型占較高的比例,指出痰、瘀、熱為主要致病因素。本研究結果顯示,痰濁、瘀阻是導致睡眠障礙發生的主要原因,與既往研究結果[17]相符。還有研究指出,痰邪也是導致認知功能障礙發生的重要病機[18-19]。在《丹溪心法》中有言:“健忘,精神短少者多,亦有痰者”,指出了痰邪對認知功能的影響。病機上的相同之處,可能是導致MCI病人容易合并睡眠障礙的原因。因此,中醫在治療MCI合并睡眠障礙時,應該警惕對痰濁阻竅型、瘀阻腦絡型病人的辨證論治,從而實現更準確、更有效的治療。
本研究的不足之處在于沒有對病人進行進一步的中醫干預,以觀察中醫辨證施治的效果和干預后病人的海馬體的變化,有待在后續的研究中繼續完善。
綜上所述,本研究結果表明,更小的海馬體積與MCI病人睡眠障礙發病風險增加有關,但其中的具體機制臨床需進一步研究驗證,并針對其機制研究相應的治療方法。對合并睡眠障礙的MCI病人,臨床應更注重對痰濁阻竅型、瘀阻腦絡型的辨證論治。

