頸內動脈狹窄與輕度認知障礙的相關性
黃 鷂 ,李 曦 ,嚴 波 ,雷 蕾 ,尹澤鋼 ,范 進 ,白 鵬
(1)中國人民解放軍西部戰區總醫院神經內科,四川 成都 610000;2)廣元市中心醫院腦血管病科,四川 廣元 628000;3)昆明醫科大學第一附屬醫院神經外二科,云南 昆明 650032)
腦血管疾病的發病率隨著人類環境、飲食、生活方式等的轉變而日益增高。在早期的調查中,我國60 歲以上年齡人群顱內動脈狹窄率達5.9%~6.9%[1],顱內動脈狹窄根據臨床表現可分為癥狀性狹窄和無癥狀性狹窄兩類[2],而在臨床工作中,無癥狀性狹窄如在卒中、短暫性腦缺血發作患者當中比例更高。輕度認知障礙(mild cognitive impairment,MCI)是最常見的非軀體功能障礙之一,在1997 年由Petersen RC[3]最先提出,定義為正常老齡至癡呆的過渡狀態,有進展為阿爾茨海默病(alzheimer disease,AD)的可能性。MCI 在65 歲以上人群的發病率高達10%~20%,其中5%~10%每年進展為癡呆,而在正常人群中該比率為1%~2%[4]。MCI 病因多種多樣,血管性認知障礙(vascular cognitive impairment,VCI)是MCI 中的重要亞組,包括由血管性病理變化引起的任何水平的認知障礙,范圍自主觀的認知降低至癡呆[5]。迄今為止,已有多項研究報道在治療血管狹窄后患者認知功能有不同程度的改善[6-10]。以上所列研究中,無論是血管內治療或是外科手術治療,研究對象均為血管嚴重病變患者,均是對嚴重狹窄或閉塞的血管進行治療,根據各項研究的陽性結果,提示認知功能改善和治療腦血管狹窄有顯著相關性。但輕度腦血管狹窄是否會像中重度狹窄一樣引起認知功能障礙,左側腦血管狹窄與右側狹窄引起的認知功能障礙是否有差別,關于此類研究目前尚少。故本研究設計入組不同程度及不同側別的頸內動脈狹窄患者,通過測定患者的記憶及WCST 評分并加以分析比較,旨在了解何種程度腦血管狹窄可能導致認知功能障礙,何側腦血管狹窄所致認知功能障礙更重,以其對臨床工作中發現腦血管狹窄后的預防及治療時機提供幫助。
1 對象與方法
1.1 研究對象
于2017 年6 月至2018 年8 月期間,廣元市中心醫院神經內科接受DSA 檢查或CTA 檢查腦血管的患者,研究總納入65 例,其中女性32 例,男性33 例。根據檢查結果,研究對象被分為狹窄組[共納入34 例,其中男性19 例,女性15 例,平均年齡(65.03±7.54)歲]和對照組[共31 例,其中男14 例,女17 例,平均年齡(60.16±9.55)歲]。根據狹窄程度,狹窄組被分為輕度狹窄組(共15 例)、中重度狹窄組(共19 例)。根據狹窄側別,狹窄組再被分為左側狹窄組(24 例)和右側狹窄組(10 例)。對所有入組患者進行記憶測評量表+改良版WCST 檢查,記錄測評得分。《赫爾辛基宣言》為本研究方案制定原則,且通過廣元市中心醫院倫理委員會審核批準(倫理號:GYZXLL2017022)。
文獻復習后,根據輕度認知功能障礙相關影響因素,制定入排標準[3-5]。納入標準:(1)非文盲,無自述中樞神經功能缺損癥狀及體征,包括頭顱CT 或頭顱MRI 檢查顯示腦實質正在或陳舊性腔隙性腦梗死,但非丘腦、額葉或顳葉等與認知相關部分梗死;(2)住院期間因各種原因行腦血管DSA 或CTA 檢查;(3)3 月內無短暫性腦缺血發作(transient ischemic attack,TIA),無急性腦梗死病史;(4)非文盲、色盲,文化程度及視力可配合完成記憶測評量表、WCST 卡片測評;(5)所有入組者知情同意。
排除標準:(1)AD、額顳葉癡呆等相關神經系統變性疾病導致的認知功能障礙患者;(2)顱內影像學檢查提示腦積水或顱內占位病變等;(3)已明確診斷可導致認知障礙的神經精神系統疾病(如精神疾病、腦炎、帕金森氏病、癲癇、脫髓鞘疾病、神經梅毒、腦外傷等);(4)嚴重的肝腎功能不全、心肺功能不全、低血糖、甲狀腺功能減低、葉酸及維生素 B12 缺乏等系統疾病;(5)長期服用鎮靜、催眠類藥物或酗酒、吸毒等影響認知的特殊病史患者。
1.2 資料收集
患者一般臨床資料信息表:包括年齡、性別、受教育程度、體重指數(body mass index,BMI)、高脂血癥病史、高血壓病史、糖尿病病史、吸煙史、飲酒史,見表1。
1.3 檢查及評價
用于腦血管評估的方法及設備主要有:(1)CTA:設備為寶石能譜CT(GE discovery CT750 HD);(2)DSA:設備為GE Innova 3100 數字血管減影成像系統。
狹窄程度分級:參考北美頸動脈外科學會(NASCET)標準[11]:0%~29%為輕度,30%~69%為中度,70%~99%為重度。狹窄程度的計算公式為:(狹窄病變處遠端正常血管直徑-狹窄最窄處血管直徑)/狹窄病變處遠端正常血管直徑×100%。
神經心理測試:為保證每個受試者所受外界干擾一致,神經心理測試的項目均由經過正規培訓、操作熟練的同一人進行,受試者測評的時間段一致、周圍環境保持安靜無干擾。項目包括記憶測評量表及改良法WCST。
1.4 統計學處理
所搜集數據均錄入SPSS20.0 統計軟件,整理分析。年齡、受教育程度、BMI、記憶測評得分、改良法WCST 得分等計量資料用均數±標準差表示;性別、高脂血癥病史、高血壓病史、糖尿病病史、抽煙史、飲酒史等計數資料,用n(%)表示;計量資料的組間比較,用兩獨立樣本t檢驗;計量資料的多組間數據分析,用單因素方差分析;計數資料的統計分析采用卡方檢驗;P< 0.05 認為差異有統計學意義。
2 結果
2.1 一般臨床資料比較
比較狹窄組(n=34)與對照組(n=31)兩組研究對象的一般臨床資料,計量資料比較方法為t檢驗,計數資料比較方法為卡方檢驗。結果表明,2 組研究對象在年齡、受教育年限、BMI、高脂血癥病史、性別、高血壓病史、糖尿病病史、吸煙史、飲酒史等方面差異無統計學意義(P> 0.05),見表1。
表1 狹窄組與對照組一般臨床資料[n(%)/ ]Tab.1 General clinical data of stenosis group and control group [n(%)/ ]
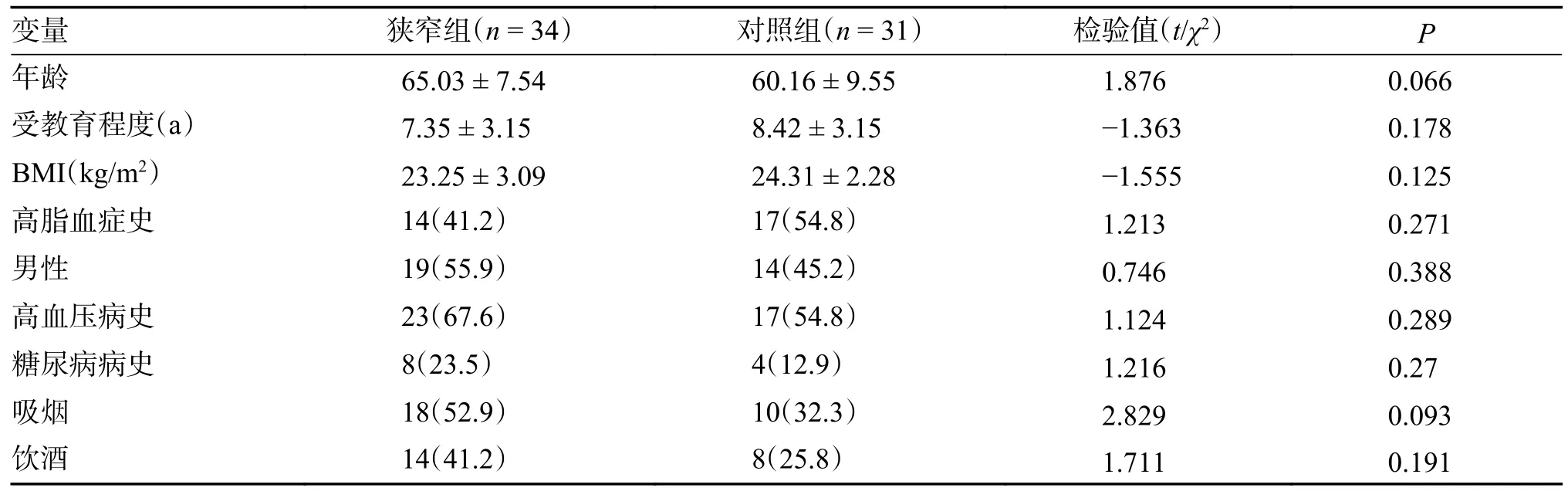
表1 狹窄組與對照組一般臨床資料[n(%)/ ]Tab.1 General clinical data of stenosis group and control group [n(%)/ ]
2.2 狹窄組與對照組比較
2.2.1 狹窄組與對照組記憶測評得分及改良法WCST 得分比較狹窄組與對照組記憶測評得分及改良法WCST 得分,經統計分析后,差異有統計學意義(P< 0.05),表明頸內動脈狹窄組對比對照組,狹窄組表現為有統計學意義的認知功能障礙,見表2、圖1。
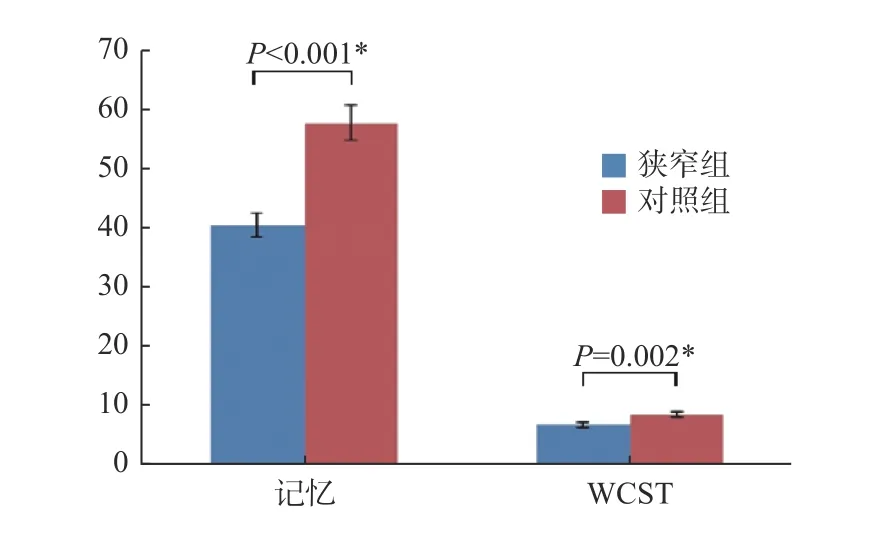
圖1 狹窄組與對照組記憶測評及改良法WCST 得分比較Fig.1 Comparison of memory assessment and WCST scores of the stenosis group and the control group
表2 狹窄組與對照組記憶測評及改良法WCST 得分比較()Tab.2 Comparison of memory assessment and WCST scores of the stenosis group and the control group()

表2 狹窄組與對照組記憶測評及改良法WCST 得分比較()Tab.2 Comparison of memory assessment and WCST scores of the stenosis group and the control group()
*P < 0.05。
2.2.2 輕度狹窄組、中重度狹窄組與對照組的記憶測評及改良法WCST 得分比較根據狹窄程度,輕度狹窄組(n=15)、中重度狹窄組(n=19)與對照組(n=31)的記憶測評及改良法WCST 得分進行組間比較及組內比較,統計分析后,組間比較差異具統計學意義(P< 0.05),組間比較差異無統計學意義(P> 0.05),見表3、圖2。結果表明無論何種程度狹窄均影響患者的認知功能。且輕度狹窄與中重度狹窄之間無差異。
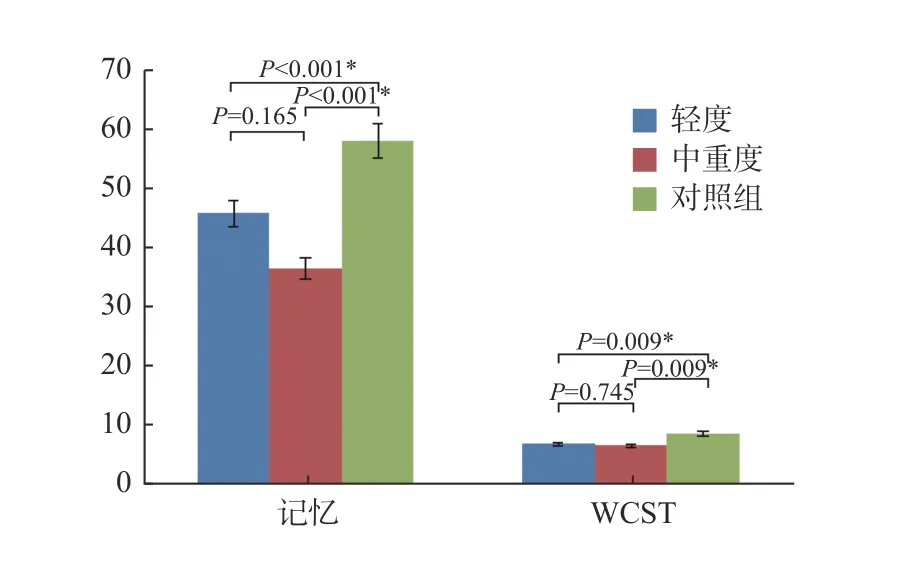
圖2 輕度狹窄組、中重度狹窄組與對照組記憶測評及改良法WCST 得分比較Fig.2 Comparison of WCST scores in memory assessment and modified method between mild stenosis group,moderate-severe stenosis group and control group
表3 輕度狹窄組、中重度狹窄組與對照組記憶測評及改良法WCST 得分比較()Tab.3 Comparison of WCST scores in memory assessment and modified method between mild stenosis group,moderatesevere stenosis group and control group()

表3 輕度狹窄組、中重度狹窄組與對照組記憶測評及改良法WCST 得分比較()Tab.3 Comparison of WCST scores in memory assessment and modified method between mild stenosis group,moderatesevere stenosis group and control group()
*P < 0.05。
2.2.3 左側狹窄組、右側狹窄組與照組的記憶測評及改良法WCST 得分比較根據狹窄側別,左側狹窄組(n=24)、右側狹窄組(n=10)與對照組(n=31)的記憶測評及改良法WCST 得分進行組間比較及組內比較,統計分析后,組間比較差異具統計學意義(P< 0.05),組間比較差異無統計學意義(P> 0.05)。結果表明無論何種側別狹窄均影響患者的認知功能,且左側狹窄與右側狹窄之間無差異,見表4、圖3。
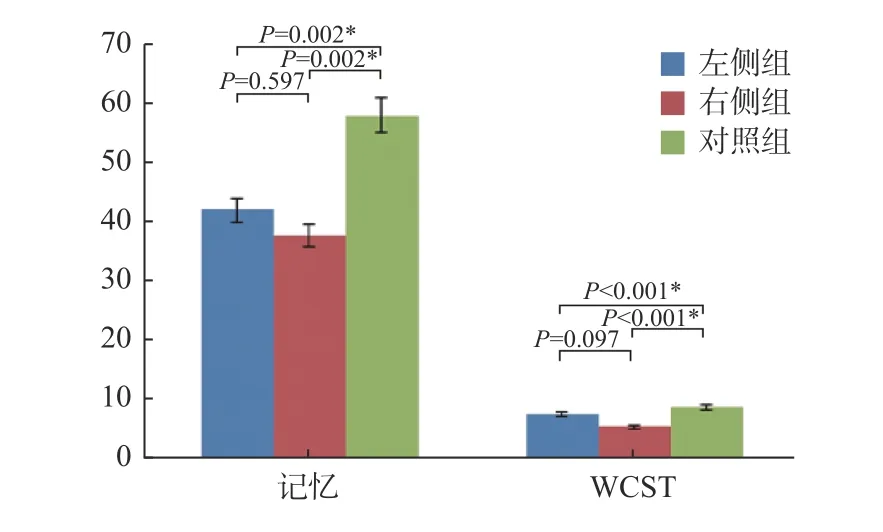
圖3 左側狹窄組、右側狹窄組與對照組記憶測評及改良法WCST 得分比較Fig.3 Comparison of memory assessment and WCST score of the left stenosis group,right stenosis group and control group
表4 左側狹窄組、右側狹窄組與對照組的記憶測評及改良法WCST 得分比較()Tab.4 Comparison of memory assessment and WCST score of the left stenosis group,right stenosis group and control group()

表4 左側狹窄組、右側狹窄組與對照組的記憶測評及改良法WCST 得分比較()Tab.4 Comparison of memory assessment and WCST score of the left stenosis group,right stenosis group and control group()
*P < 0.05。
3 討論
腦血管疾病的發病率隨著人類環境、飲食、生活方式等的轉變而日益增高。顱內動脈狹窄根據有無臨床癥狀,分為癥狀性狹窄和無癥狀性狹窄兩大類[2],而在實際的臨床工作中,在缺血性腦卒中、短暫性腦缺血的患者中,既往為無癥狀性狹窄的比例更高。隨著患者對健康的重視及臨床診療技術的進步,無癥狀性狹窄的檢出率亦日益升高,并被證實為腦卒中的高危因素之一[12]。
多項機制可能聯系腦血管疾病和認知障礙。血管性認知障礙曾經被認為只和大的血管性梗死相關,但事實上,小血管疾病亦能導致認知障礙和癡呆。頸動脈狹窄亦可能起腦灌注降低,從而影響腦功能,可能短暫或者永久損害認知功能[13],隨著動脈中層厚度增加,血管的僵硬度進一步增加,動脈的血流自動調節能力繼續下降,加重腦灌注降低并導致神經元及白質連接纖維的病理變化[14],這些可能與無癥狀性狹窄相關。研究[15]表明,許多病理學改變能預測認知障礙,包括大血管梗死、腔隙性梗死、微小梗死、脫髓鞘、小動脈硬化、CAA 和血管周圍間隙擴大。小動脈硬化、動脈粥樣硬化和CAA 等血管重塑過程,也被常規認為是癡呆的神經病理學評估因素[16]。其他病理生理學進程也可能是VCI 的原因,可能與阿爾茨海默病及其他神經病理生理進程相關的相互損傷,包括α-觸核蛋白病、tau 蛋白、TAR DNA 結合蛋白43 和小膠質細胞反應。除了局部組織損傷或功能障礙,還包括先天免疫損傷和對血腦屏障的破壞[17]。
關于血管狹窄與認知功能的關系,目前較多研究局限于治療血管狹窄對認知功能的改善,血管成型及支架置入術、內膜剝脫、STA-MCA 搭橋等術式[6-8]均能不同程度改善認知功能。但需要手術治療的血管狹窄程度均為重度,目前關于不同血管狹窄程度所至認知障礙研究尚少。故本實驗設計旨在了解不同程度及不同側別的頸內動脈狹窄與認知功能障礙的相關性,以期對臨床工作中疾病的診斷及治療時機提供參考意見。
為控制受試對象的組間差異,本研究設計納入神經內科行DSA、CTA 檢查的住院患者,并根據文獻學習認知障礙的影響因素后制定相應入排標準,故2 組研究對象的在一般臨床資料方面的分析比較,t檢驗結果表明,差異均無統計學意義(P> 0.05),高脂血癥病史、性別、高血壓病史、糖尿病病史、吸煙史、飲酒史方面,卡方檢驗提示差異無統計學意義(P> 0.05)。根據DSA、CTA檢查,結果將入組對象進行分組,根據頸內動脈有狹窄與無狹窄分為狹窄組(n=34)與對照組(n=31),根據狹窄程度再將狹窄組細分為輕度狹窄組(n=15)與中重度狹窄組(n=19),根據狹窄側別再將狹窄組分為左側狹窄組(n=24)與右側狹窄組(n=10),進行相關統計分析后得出結論,頸內動脈無論輕度或中重度狹窄,無論左側或右側狹窄,均會導致認知功能障礙,這與以往研究[18]的結論相符。更加證實VCI 的病因涉及多方面原因。對于重度腦血管狹窄患者,可能血管病變引起的組織缺血性損傷可能性大,如低灌注、皮層下小梗死、腔隙性梗死甚至只能用顯微鏡觀察到的微梗死,另外,白質損傷也可能和認知障礙的發生相關。既往有相關研究[19],對36 例不同程度、不同側別的頸動脈狹窄患者經CTP 檢查,分析各組患者腦灌注結果差異,結果表明輕、中度狹窄組各灌注參數(CBV、CBF、MTT、TTP)均無統計學意義,僅重度狹窄組表現為灌注下降。表明不同程度頸內動脈狹窄行CT 灌注檢查,雖輕、中度狹窄組CT 灌注并不表現為低灌注,但本實驗結果所示輕、中度頸內動脈狹窄患者依然表現為認知功能下降,筆者推測除外腦灌注減少原因外,腔隙性梗死、脫髓鞘、小動脈硬化、CAA、免疫反應等均可能和認知功能下降相關,有研究表明[20]局部的先天性或適應性免疫反應或受損蛋白的清除亦對組織損傷和認知障礙至關重要。亦有文獻[21]提及病理改變如神經元萎縮、白質中少突膠質細胞和星形膠質細胞改變均與認知功能下降有關,相關病理有待動物實驗進一步證實。
本研究結果亦表明,無論何種程度何種側別的狹窄均與認知功能顯著相關。因此,對于罹患有高血壓、糖尿病、高脂血癥、腦梗死、腦出血、白質疏松和慢性腦缺血等疾病[22]的患者,建議完善腦血管相關檢查,及早診出無癥狀性狹窄(特別輕度-中度狹窄易被忽略)或癥狀性狹窄并及時予二級預防藥物治療或手術治療,進行認知功能相關檢查(如MMSE、MoCA、WSCT 等)盡早發現MCI 或VCI,在臨床工作中輕~中度MCI 或VCI容易被患者家屬及醫務人員忽略未及時檢查及診斷,輕度VCI 早期治療效果好[22]。如上,早發現、早診斷腦血管狹窄及認知功能障礙,對血管狹窄進行合理治療(包括控制危險因素、內科強化藥物治療及手術干預),對發現的認知障礙進行合理治療(包括神經營養藥物、腦代謝賦活劑、抗氧化劑、乙酰膽堿酶抑制劑、體育鍛煉、認知訓練和血管危險因素控制的多模式干預),均可能降低MCI 發病率,亦能降低MCI 進一步進展為AD 的可能性,進而提高患者生存質量,降低社會及家庭負擔。
本研究樣本量小,考慮患者量表檢查時長依從性、文化水平等因素,使用記憶測評量表及改良WCST 為代表測試患者的認知功能,無法細化了解命名、注意、語言、抽象思維等其他認知領域的功能情況,故研究結果中未區別腦血管狹窄與高級神經功能每項細致領域的相關性,期待更大樣本量、更合理的量表檢查相關研究證實頸內動脈狹窄與MCI 的相關性。

