血清HO-1、腦紅蛋白和NPY對新生兒黃疸患兒發生腦損傷的診斷價值
肖蕾萍,周 鼎,宋 奕
復旦大學附屬婦產科醫院新生兒科,上海 200090
新生兒黃疸是指新生兒在出生28 d內出現的黃疸,主要表現為皮膚、黏膜和鞏膜的黃染,該病主要原因是膽紅素的代謝障礙。大部分患兒預后良好,小部分患兒隨著病情的發展,腦細胞出現氧化磷酸化過程障礙,進而導致腦損傷,甚至引起中樞神經系統不可逆的損傷,導致新生兒死亡[1]。新生兒黃疸引起的腦損傷早期無典型的癥狀和體征,因此選擇早期、敏感的腦損傷指標已經成為研究熱點[2]。血紅素氧化酶(HO)是血紅素轉化為膽紅素的限速酶,在新生兒黃疸中HO-1直接影響新生兒膽紅素代謝,影響血清膽紅素的水平[3]。腦紅蛋白是人腦內的攜氧珠蛋白,參與腦神經元氧的儲存、利用和運輸等過程,與神經元的活性密切相關,尤其在缺氧性腦損傷中具有一定的檢測價值[4];血清神經肽Y(NPY)是臨床上最為常用的早期腦神經損傷的指標,有助于對腦損傷的早期評估[5]。本研究采用血清HO-1、腦紅蛋白和NPY對新生兒黃疸腦損傷進行評估,取得了較好的結果,現報道如下。
1 資料與方法
1.1一般資料 選擇2019年1月至2021年12月在本院診治新生兒黃疸患兒216例作為黃疸組,其中男109例,女107例;年齡0~9 d,平均(4.29±1.03)d;平均出生體質量(3 287.43±374.27) g。選擇同期在本院出生的健康新生兒55例作為對照組,其中男29例,女26例;年齡0~9 d,平均(4.17±0.95)d;平均出生體質量(3 325.55±413.23) g。所有受試者家屬均知情同意,并簽署同意書。根據黃疸的嚴重程度[6]將黃疸組患兒分為輕度組(99例)、中度組(85例)和重度組(32例)。全身皮膚和黏膜均黃染,波及腳心和手心為重度;胸部、腹部,四肢以肘和膝關節以上黃染為中度;僅有顏面部的黃染為輕度。根據《新生兒黃疸診療原則的專家共識》[7],結合腦部CT或MRI診斷結果,將黃疸組患兒分為無腦損傷組(192例)和腦損傷組(24例)。納入標準:新生兒黃疸確診根據病史、臨床表現、實驗室檢查和腦脊液檢查證實,符合新生兒黃疸的診斷標準[6];無其他腦部疾病如顱內感染、窒息和缺血性腦病;圍生期孕婦未使用有毒性的藥物;孕婦無妊娠期高血壓、妊娠期糖尿病等疾病;單胎妊娠。排除標準:新生兒遺傳性和先天性疾病;合并腫瘤;宮內感染;其他原因引起的神經系統異常;正參與其他研究者。兩組在胎齡、性別和出生體質量等基線資料比較,差異無統計學意義(P<0.05),具有可比性。本研究經醫院倫理委員會審批通過
1.2方法
1.2.1治療方法 新生兒黃疸患兒予以藍光聯合支持治療,采用新生兒藍光治療儀,光譜波長為427~475 nm,患兒放在嬰兒箱內,并保護好雙眼和睪丸。每天照射1次,每次8 h。同時根據病情予以還原性谷胱甘肽1.2 g和復方甘草酸苷160 mL靜脈滴注。
1.2.2血液標本保存和指標檢測 對照組受試者入組時和黃疸組患兒治療前及治療2周后抽取肘靜脈空腹血液標本3 mL,放置在抗凝管中,采用3000 r/min速度進行離心,時間約10 min,將上清液放置在-70 ℃的冰箱中,用于檢測血清標本。采用酶聯免疫吸附試驗測定血清HO-1、腦紅蛋白和NPY水平,試劑盒購自上海恒遠生物科技有限公司。
1.3觀察指標 觀察黃疸組患兒治療前后血清HO-1、腦紅蛋白和NPY水平的變化并與對照組進行比較;探討血清HO-1、腦紅蛋白和NPY水平與新生兒黃疸嚴重程度和腦損傷的關系,以及其對新生兒腦損傷的診斷效能。
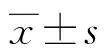
2 結 果
2.1黃疸組與對照組血清HO-1、腦紅蛋白和NPY水平比較 治療前黃疸組血清HO-1、腦紅蛋白和NPY水平明顯高于對照組(P<0.05),治療后黃疸組血清HO-1、腦紅蛋白和NPY水平均較治療前明顯降低(P<0.05)。見表1。
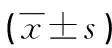
表1 黃疸組與對照組血清HO-1、腦紅蛋白和NPY水平比較
2.2不同嚴重程度黃疸患兒血清HO-1、腦紅蛋白和NPY水平比較 重度組血清HO-1、腦紅蛋白和NPY水平明顯高于中度組和輕度組(P<0.05),而中度組明顯高于輕度組(P<0.05)。見表2。
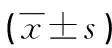
表2 不同嚴重程度黃疸患兒血清HO-1、腦紅蛋白和NPY水平比較
2.3無腦損傷組與腦損傷組患兒血清HO-1、腦紅蛋白和NPY水平比較 腦損傷組患兒血清HO-1、腦紅蛋白和NPY水平明顯高于無腦損傷組(P<0.05)。見表3。
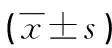
表3 無腦損傷組與腦損傷組患兒血清HO-1、腦紅蛋白和NPY水平比較
2.4血清HO-1、腦紅蛋白和NPY對新生兒黃疸患兒發生腦損傷的診斷效能 血清HO-1、腦紅蛋白和NPY對新生兒黃疸患兒腦損傷具有較高的診斷效能,見圖1。根據新生兒黃疸患兒是否發生腦損傷進行二元Logistic回歸,得方程Y=0.23×XHO-1+0.82×X腦紅蛋白+0.84×XNPY-36.63,聯合檢測靈敏度為95.8%,特異度為94.8%,曲線下面積(AUC)為0.966,明顯高于HO-1、腦紅蛋白、NPY單獨檢測(Z=3.060、2.722、2.815,P<0.05),而3個指標之間的AUC比較,差異無統計學意義(P>0.05)。見圖1、表4。

圖1 血清HO-1、腦紅蛋白和NPY檢測診斷新生兒黃疸患兒發生腦損傷的ROC曲線

表4 血清HO-1、腦紅蛋白和NPY對新生兒發生腦損傷的診斷效能
2.5新生兒黃疸患兒血清HO-1、腦紅蛋白和NPY水平的相關性分析 新生兒黃疸患兒血清HO-1水平與腦紅蛋白、NPY呈正相關(r=0.766、0.875,P<0.05),血清腦紅蛋白水平與NPY呈正相關(r=0.832,P<0.05)。
3 討 論
新生兒黃疸是由于膽紅素生成過多,而機體的轉運和利用程度不足,導致膽紅素水平普遍高于成人,進而發生新生兒膽紅素血癥。如果不進行有效的干預,可引起新生兒膽紅素水平持續升高,甚至誘發膽紅素引起的腦損傷,對新生兒神經系統造成不可逆的損傷。因此,如何早期預測膽紅素腦損傷對于改善患兒的預后具有重要臨床意義。
HO-1是細胞分解血紅素的關鍵限速酶,廣泛存在于各種組織和細胞的微粒體中,生理狀態下僅有少量表達,而在缺氧、缺血和應激狀態下誘導其表達[8]。在腦損傷時,血漿中的血紅蛋白與觸珠蛋白結合后形成復合物,被清道夫受體結合后,在內質網中分解為血紅素,而血紅素是一種強氧化劑,具有很強的細胞毒性,易引起腦細胞的損傷[9]。本研究顯示,黃疸組血清HO-1水平明顯高于對照組,治療后血清HO-1水平出現明顯降低,說明血清HO-1與新生兒黃疸的發生有關。同時本研究發現血清HO-1水平隨著新生兒黃疸嚴重程度的升高而升高,并且腦損傷組血清HO-1水平高于無腦損傷組,說明血清HO-1水平是新生兒黃疸嚴重程度和預測預后的指標。與相關研究報道血清HO-1水平是缺血缺氧腦損傷嚴重程度的指標這一結果類似[10]。本研究顯示,血清HO-1在診斷新生兒黃疸患兒發生腦損傷的靈敏度為75.0%,特異度為80.2%,AUC為0.823,說明血清HO-1水平在預測新生兒黃疸患兒腦損傷時具有較高的診斷效能。
腦紅蛋白與肌紅蛋白和血紅蛋白一樣具有攜氧作用,特異性地向腦組織供氧。當腦組織出現缺血缺氧狀態時,機體的腦紅蛋白明顯增高,對腦部缺氧具有明顯的保護作用[11]。本研究顯示,黃疸組血清腦紅蛋白水平明顯高于對照組,治療后血清腦紅蛋白水平較治療前明顯降低,說明血清腦紅蛋白與新生兒黃疸的發生具有內在聯系。同時本研究發現,血清腦紅蛋白水平隨著新生兒黃疸嚴重程度的升高而升高,腦損傷組血清腦紅蛋白水平明顯高于非腦損傷組,說明腦紅蛋白與腦損傷有關。正常氧供的狀態下,血清中的腦紅蛋白含量較低,當腦組織受損時血清中的腦紅蛋白出現代償性增加,對腦缺氧具有保護作用[12-13]:(1)通過協助神經細胞的需氧代謝,從而將細胞內的氧氣轉移至線粒體內;(2)調節G蛋白偶聯的信號轉導通路,對線粒體凋亡起到抑制作用,促進細胞的存活;(3)通過清除機體內氧自由基,從而減輕對細胞的毒性作用。本研究還顯示血清腦紅蛋白在新生兒黃疸患兒發生腦損傷具有較高的診斷效能,其靈敏度為66.7%,特異度為91.7%,AUC為0.845,說明血清腦紅蛋白可能成為腦損傷的診斷指標。
NPY是一種由38個氨基酸形成的神經肽,主要分布在前腦,對腦發育具有重要的調節作用,對腦內神經元的興奮和抑制具有調節作用,在神經缺血缺氧時,交感神經出現明顯興奮,促進機體NPY的釋放[14]。本研究顯示,黃疸組血清NPY水平明顯高于對照組,治療后血清NPY水平較治療前明顯降低,與相關研究報道的結果一致[15]。本研究顯示,血清NPY水平隨著新生兒黃疸嚴重程度升高而升高,且腦損傷組血清NPY水平明顯高于無腦損傷組,說明NPY與新生兒黃疸患兒發生腦損傷具有一定的聯系。NPY除了分布于中樞神經系統外,血小板也是NPY的重要來源,新生兒黃疸患兒腦損傷時血管內膜出現損傷,導致血小板的大量激活,進而NPY大量釋放入血液,引起血液中的NPY水平升高[16]。同時NPY能夠促進收縮血管物質釋放,減少舒張血管物質釋放,促進血管平滑肌的增殖,減少腦組織血液的灌注[17]。本研究顯示,血清NPY在預測新生兒黃疸患兒發生腦損傷的靈敏度為87.5%,特異度為69.3%,AUC為0.818。本研究發現血清HO-1、腦紅蛋白和NPY聯合檢測對新生兒黃疸患兒發生腦損傷具有更高的診斷效能,其靈敏度為95.8%,特異度為94.8%,AUC為0.966,明顯高于單個指標的檢測值,說明3個指標之間具有某種互補性。本研究顯示,血清HO-1、腦紅蛋白和NPY水平之間呈正相關,其具體相互影響的機制需要進一步研究。
總之,血清HO-1、腦紅蛋白和NPY是判斷新生兒黃疸嚴重程度的指標,聯合檢測有助于提高對新生兒黃疸患兒出現腦損傷的診斷效能。

