高壓氧康復技術治療創傷性腦損傷對患者應激反應及認知功能的影響
顧黎明
(菏澤市立醫院高壓氧科,山東 菏澤,274031)
創傷性顱腦損傷在臨床上十分常見,多是由于高空作業、交通事故等因素引起,早期、規范治療是挽救患者生命的重要手段,但系統治療后的認知障礙和運動功能障礙也是影響患者日常生活質量的重要原因,故予以積極、有效的康復治療對改善患者預后具有重要意義[1-2]。傳統功能康復訓練的效果受患者主觀因素影響,加之部分患者依從性差,在臨床往往難以順利開展。由于神經功能受損,顱腦損傷患者多會伴有不同程度認知障礙,使用藥物改善腦神經缺損的效果并不理想,大量用藥還可能增加藥物不良反應的發生風險。高壓氧為一種改善顱腦創傷患者腦神經功能的重要技術,可通過改善腦組織缺氧環境、修復受損的腦神經功能對控制患者顱內壓水平、緩解腦水腫癥狀有積極作用[3]。高壓氧在多種腦血管病患者的治療中均已獲得滿意療效,除可用于常規保健治療或血管性頭痛患者的治療外,對腦出血患者也有著較高的應用價值,尤其對于接受血腫清除等手術治療的患者來說,高壓氧也不失為一種較為理想的輔助治療手段[4]。但目前臨床中,關于高壓氧康復技術對患者應激反應及認知功能的影響研究較少。基于此,本研究就高壓氧康復技術治療創傷性腦損傷對患者應激反應及認知功能的影響開展分析探討,現報道如下。
1 資料與方法
1.1 一般資料
選取2020 年8 月—2022 年1 月菏澤市立醫院收治的創傷性腦損傷患者112 例為研究對象,利用抽簽法分為對照組與研究組,各56 例。對照組患者男性36 例,女性20 例;年齡26~57 歲,平均年齡(36.51±3.53)歲;致傷原因:車禍顱腦損傷20 例,墜落傷13 例,鈍器傷15 例,其他原因受傷8 例;受傷類型:單純挫裂20 例,挫裂合并血腫22 例,單純顱內血腫14 例。研究組患者男性38 例,女性18 例;年齡27~56 歲,平均年齡(37.08±3.27)歲;致傷原因:車禍顱腦損傷15 例,墜落傷15 例,鈍器傷20 例,其他原因受傷6例;受傷類型:單純挫裂20 例,挫裂合并血腫25 例,單純顱內血腫11 例。兩組患者一般資料對比,差異無統計學意義(P>0.05),具有可比性。本研究已獲得菏澤市立醫院醫學倫理委員會批準,所納入患者均對研究內容知曉并簽署知情同意書。
1.2 納入與排除標準
納入標準:①符合創傷性腦損傷相關診斷標準[5];②此前無腦外傷病史;③受傷后有不同程度的肢體功能、認知功能異常;④意識清醒,可順利配合本研究。
排除標準:①病理性腦卒中者;②重要臟器功能障礙者;③伴病理性精神、認知異常者;④臨床資料缺失者。
1.3 方法
對兩組患者均統一實施常規治療,主要包括予以服用抗感染、抗血小板聚集等改善腦神經功能藥物、予以積極營養支持、保持呼吸道通暢,同時根據患者顱內壓水平和出血情況,選擇相應手術治療。研究組患者在上述治療基礎上,參考《顱腦創傷高壓氧治療的專家共識》予以高壓氧康復技術輔助治療[6]:選擇煙臺東科LYC-36—14 型高壓氧艙,患者于高壓氧艙內加壓20 min,將壓力保持在0.2 MPa,而后繼續保持70 min 吸氧穩壓,中途休息10 min,而后逐漸降壓25 min。治療總時間為2 h/次,1 次/d。治療期間密切關注血氧飽和度(SaO2)、心率(HR)、血壓(收縮壓、舒張壓)等基礎體征指標,確認高壓氧治療的安全性。
兩組患者治療時間均為6 周。
1.4 觀察指標
①認知功能:對比兩組治療前以及治療后6 周神經行為認知量表(NCSE)評分變化,主要包括記憶力、理解力、判斷力、注意力、定向力、命名及組織結構7 個方面,評分越高表明認知狀態越好[7]。采用功能獨立性量表(FIM)評估兩組獨立生活能力,總分為126 分,評分越高表示獨立性越強[8]。②應激反應:經抽取外周血2 mL 作抗凝、離心處理后,將血清樣本送入全自動生化分析儀(生產企業:Beckman Coulter公司,型號:AU5800)中經酶免法檢測應激水平,檢測指標為丙二醛(MDA)、超氧化物岐化酶(SOD)、谷胱甘肽過氧化物酶(GSH-PX)。③臨床治愈率:治療后6 周對兩組患者進行療效評定。顯效:各項體征均處于正常控制標準,FIM 評分在>100 分;有效:各項體征均處于正常控制標準,FIM 評分在60~100 分;無效:各項體征水平異常,FIM 評分<60 分。臨床治愈率=(顯效+有效)例數/總例數×100%。
1.5 統計學分析
采用SPSS 18.0 統計學軟件進行數據分析,計量資料以()描述,行t 檢驗;計數資料以[n(%)]描述,行χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者認知功能比較
干預前,兩組患者FIM、NCSE 評分比較,差異無統計學意義(P>0.05);干預后,兩組患者FIM、NCSE 評分均有提高,且研究組FIM、NCSE 評分較對照組高,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者認知功能比較 (,分)
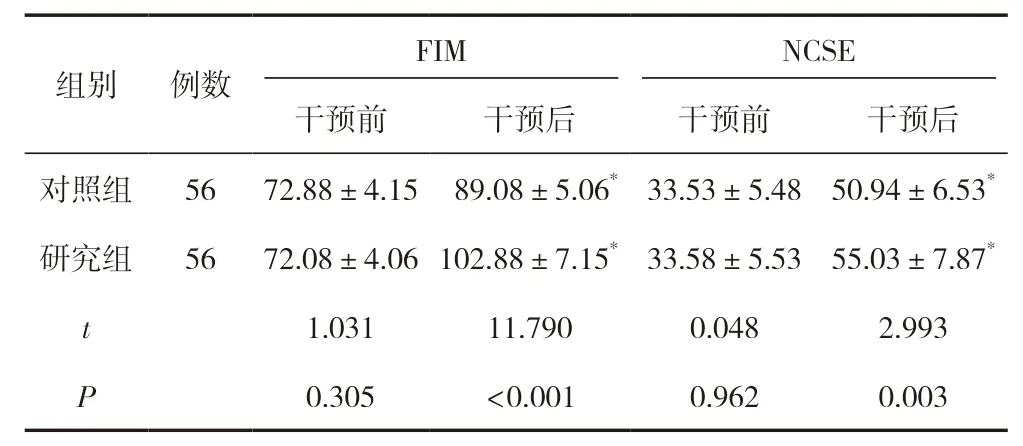
表1 兩組患者認知功能比較 (,分)
注:與同組干預前比較,*P<0.05。
2.2 兩組患者的應激反應比較
干預前,兩組患者的 SOD 和 MDA、GSH-PX 水平比較,差異無統計學意義(P>0.05)。干預后,兩組患者的MDA 水平下降,研究組患者的MDA 水平比對照組低;兩組患者的SOD、GSH-PX 水平升高,研究組患者的SOD、GSH-PX 水平比對照組高,差異有統計學意義(P<0.05)。見表2。
表2 兩組患者的應激反應指標比較 ()

表2 兩組患者的應激反應指標比較 ()
注:與同組治療前比較,*P<0.05。
2.3 兩組臨床治愈效果比較
研究組臨床治愈率高于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組臨床治愈率比較 [n(%)]
3 討論
創傷性顱腦損傷具有較高致殘、致死率,多數患者由于腦神經功能受到嚴重損傷,多在接受系統治療后會存在不同程度認知障礙,可對患者手術治療效果及預后產生不利影響,同時還可影響其生活質量。因此,如何選擇有效措施改善患者術后認知障礙為目前臨床研究的重點及熱點[9-10]。目前,創傷性顱腦損傷的康復治療主要是針對肢體功能恢復,缺乏對認知功能改善的研究[11]。有研究已經證明心理治療認知障礙價值較高[12]。由于腦組織及腦神經功能受損,此類患者的記憶力、注意力、邏輯理解能力水平較正常人較為低下,創傷性顱腦損傷除給患者帶來明顯的肢體、運動功能障礙外,還可能導致其語言、認知功能紊亂,甚至引發心理障礙。臨床傳統的康復治療多注重對患者機體功能的改善,但導致患者出現肢體功能障礙的根本原因在于腦組織壞死后的缺氧及腦神經損傷,認知障礙也是顱腦創傷患者較為常見的并發癥之一。
傳統的康復治療技術可有效幫助患者改善機體功能,但卻難以兼顧對其神經功能及腦組織微循環的改善,且各種功能訓練效果也受到患者自身依從性、配合度的影響。高壓氧是一種在高于大氣壓水平環境接受純氧吸入治療的物理療法,也是用于治療腦外傷患者的重要輔助療法,在高水平壓力作用下,患者體內氣泡體積可隨壓力的升高而縮小,患者腦血管的梗死范圍可縮小,高壓氧具有類似α-腎上腺素樣的血管收縮作用,對厭氧、需氧菌均具有一定抑制作用。高壓氧康復技術可通過增加腦組織的氧供應、改善腦微循環,從而有效降低顱腦損傷患者的病死率[12]。對患者持續氧療支持可有效改善其腦組織的缺氧情況,對促進腦神經功能重建、改善認知障礙均有積極作用。在本研究中,經干預,兩組患者的FIM、NCSE 均有提高,且研究組各評分較對照組高,差異有統計學意義(P<0.05)。這提示高壓氧康復技術能有效提高患者認知功能,研究結果與李建等[13]、董海燕等[14]相似。顱腦損傷后患者多存在局限性腦組織缺氧,可對患者的認知功能產生影響[15]。高壓氧可增加毛細血管和組織間的氧分壓差,當腦組織細胞的氧環境得到改善后,可更快建成側支循環系統。高壓氧可修復受損的腦組織,同時還可通過激活網狀系統來恢復休眠細胞對氧自由基的抑制功能,減輕過氧化反應后降低血-腦脊液屏障通透性,減輕腦部腫脹,降低顱內壓力,促進神經組織的新生和重建,從而改善患者認知障礙[16]。另外,經干預,兩組患者的MDA 水平下降,SOD、GSH-PX 水平升高;研究組患者的SOD、GSH-PX 水平較對照組高、MDA 水平較對照組低,差異有統計學意義(P<0.05)。這提示高壓氧康復技術能有效減少患者應激反應,研究結果與楊靜等[17]的研究結果相一致。分析其原因,可能是患者出現腦損傷后,顱內大量神經物質增生、釋放會導致神經功能紊亂,在這樣的狀態下,患者的睡眠會受到極大的影響。此時,在顱內腦水腫癥狀及壞死組織作用下,患者體內的痛覺受體可被激活,從而引發劇烈疼痛和應激反應[18]。而高壓氧康復技術通過增加血氧含量,提高氧分壓,能增強微循環血液流變功能,降低腦水腫,促進病灶區域毛細血管新生,促進側支循環建立,緩解患者疼痛反應。高壓氧可通過改善腦組織氧環境起到修復受損神經的效果,還可有效促進血管新生,腦血管新的側支循環可更快建立,糾正腦組織缺氧狀態,進一步緩解患者應激反應。除此之外,研究組臨床治愈率較對照組高(P<0.05)。這提示高壓氧康復技術能有效提高患者臨床治愈效果,在丁政等[19]的研究也得到相似結果。其原因可能是,在高壓氧持續氧供下,患者顱內氧自由基可被有效清除,隨著腦血管內的氧分壓水平上升,患者的腦組織功能也可得到相應改善;在高壓氧的作用機制下,患者腦組織毛細血管間的彌散距離會逐步擴張,此時患者腦部的缺氧狀態也可得到明顯改善,增強患者的治療效果[20]。
綜上所述,高壓氧康復技術在顱腦外傷患者的治療中具有較高應用價值,但本研究納入的病例數較少,研究結果具有一定局限性,臨床仍需基于大樣本進一步的研究高壓氧合理的治療時機和療程及對顱腦外傷患者認知障礙的療效。

