維持性血液透析病人血管通路全生命周期管理實踐效果研究
賈艷清,董永澤,許秀君,沈華娟,姜紅芳,蔣家翔,周美玲
浙江省人民醫院 杭州醫學院附屬人民醫院,浙江 310014
維持性血液透析(maintenance hemodialysis,MHD)是終末期腎病病人的主要治療方式之一,血管通路是保證血液透析順利進行的前提,被稱為MHD病人的“生命線”。隨著血液凈化技術的提高,病人的生存期逐漸延長,更易出現因高齡、糖尿病、微炎癥狀態、透析中低血壓、鈣磷代謝失調等導致一系列通路并發癥[1],如血管狹窄、血栓形成、動脈瘤、血管通路相關性缺血綜合征、導管功能不良甚至失功、導管感染等,影響病人預后。血管通路質量直接影響病人透析充分性、生活質量和醫療費用,與病人的病死率密切相關[2?5]。目前,國內外透析血管通路專業發展注重技術創新、團隊建設[6?8],但在血管通路全周期數據庫管理方面仍有欠缺。因此,本研究從全生命周期管理理念出發,基于“互聯網+”信息平臺,追蹤病人從血管通路建立開始到血液透析治療終止全生命周期,圍繞通路的評估、監測、使用、宣教、維護、隨訪等方面進行全程全周期動態管理,取得了良好的效果。現報道如下。
1 資料與方法
1.1 一般資料 選取2019 年10 月—2021 年9 月在我院血液凈化中心行MHD 的病人為研究對象。入選標準:①接受規律血液透析時間≥3 個月;②在本中心行血管通路并發癥的處理。排除標準:①MHD 治療過程中行其他替代治療(腹膜透析、腎移植);②合并嚴重感染性疾病、惡性腫瘤。將2019 年10 月—2020 年9 月收治的187 例病人作為對照組,2020 年10 月—2021 年9 月收治的199 例病人作為觀察組。研究過程無研究對象退出。兩組病人一般情況比較差異無統計學意義(P>0.05),具有可比性,見表1。本研究已獲得浙江省人民醫院倫理委員會批準,病人均簽署知情同意書。
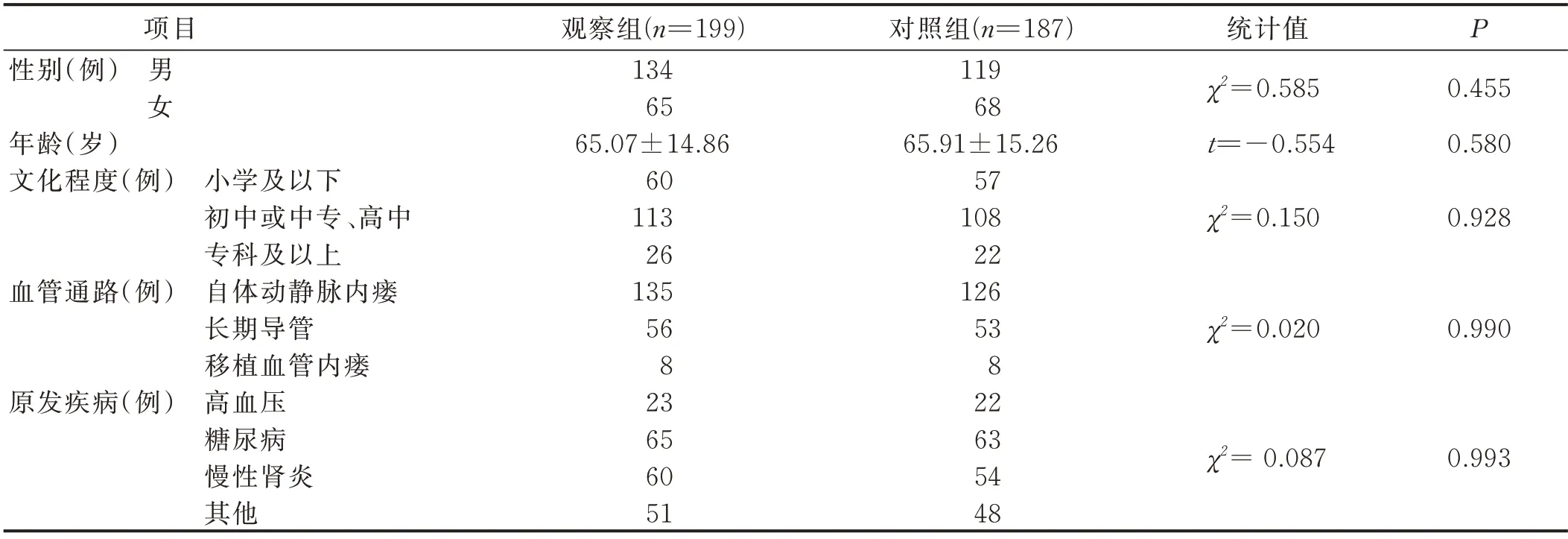
表1 兩組病人一般資料比較
1.2 研究方法
1.2.1 觀察組血管通路管理方法
1.2.1.1 組建管理小組 組建血管通路專項管理小組,由1 名血管通路醫生和1 名血管通路專職護士擔任組長和副組長、3 名血液透析專科護士為組員。血管通路醫生負責血管通路手術、超聲檢查、提供臨床干預指導;血管通路專職護士負責血管通路圍術期管理(通路評估、使用、監測);2 名專科護士負責數據庫管理;1 名專科護士負責對病人血管通路進行維護指導和宣教。
1.2.1.2 MHD 病人血管通路全生命周期管理模式的初步應用 基于“互聯網+”信息平臺,圍繞血管通路的評估、監測、使用、宣教、維護、隨訪等方面在血液透析信息系統內設置血管通路全生命周期管理子模塊。為每例MHD 病人建立血管通路檔案,并對通路使用全過程進行跟蹤及數據維護管理。①完善病人基本資料,包括血管通路類型的動態變化。②評估:納入血管通路常規評估以及預警評估表單(導管感染預警評估、內瘺狹窄預警評估),責任護士在病人每次透析前進行評估,血管通路小組實時查看透析病人的血管通路評估數據,為實施預見性干預提供依據。③制定穿刺計劃:制定內瘺穿刺計劃圖,進行細節標注(穿刺順序、穿刺角度、穿刺深度等)并上傳至系統模塊內,指導臨床護士準確穿刺并正確記錄,實時根據病人血管通路的動態變化調整穿刺計劃并同步上傳。④治療監測:將病人透析治療過程中與血管通路相關的數據同步傳輸到該模塊,包括脫水量、血壓、血流速、動靜脈壓力等監測數據,并形成曲線圖,對異常情況及時實施干預。⑤事件記錄:將并發癥發生情況錄入系統,分為并發癥類型、并發癥癥狀、處理、圖片上傳、備注等欄目;并發癥定義和標準,為統一判斷標準和記錄規范,在相應并發癥后,欄目會顯示該并發癥的定義和評估標準;并發癥處理,羅列常用的處理措施,方便護士勾選、數據統計及質量管理,對反復發生的并發癥記錄發生次數,多項并發癥同時存在時逐項記錄并保存;留存并發癥圖片,護士可使用平板電腦將出現的并發癥情況實時拍照留存,便于跟蹤隨訪及疑難病例討論。異常事件(一次穿刺不成功或穿刺不順利描述、導管或內瘺針滑脫、透析間期不良事件等),由責任護士進行記錄,血管通路專項管理小組審核。⑥宣教:血管通路專職護士將血管通路宣教內容以圖文、視頻等形式上傳,責任護士進行宣教并記錄。⑦干預手段:根據病人血管通路動態情況以及常規評估、預警評估等進行早期干預并記錄,包括超聲檢查、血管造影等輔助檢查及經皮腔內血管成形術(percutaneous transluminal angioplasty,PTA)、取栓術等;護理干預,導管出口及隧道感染消毒、特殊封管方式、中藥貼敷、紅外線局部照射等。⑧隨訪:針對病人在透析過程中出現的血管通路問題,小組成員在病人透析間期進行隨訪并記錄。
1.2.2 對照組血管通路管理方法 對照組給予病人MHD 血管通路常規護理,即透析前一般通路評估、透析中嚴密監測、透析后加強宣教,采用口頭宣教、發放宣傳手冊、開設宣教講座等方式講授血管通路方面的知識以及相關注意事項。
1.3 評價指標
1.3.1 血管通路并發癥 主要記錄內瘺感染、內瘺血栓形成、內瘺狹窄、導管功能不良、導管相關性感染的發生率。內瘺血栓形成診斷標準:①血流減少或中斷,不完全閉塞的內瘺血栓形成,內瘺雜音變小,透析血流量<180 mL/min;完全閉塞的內瘺血栓形成,內瘺震顫和雜音消失,無血流;②局部突然感覺疼痛,瘺口可能觸及血栓硬物及觸痛、壓痛;③超聲檢查探查到內瘺血栓塊狀物;④血管造影顯示血管明顯狹窄、血管充盈缺損;無造影劑通過。內瘺狹窄診斷標準:內瘺狹窄超過附近正常血管管徑的50%并伴有以下情況,內瘺自然血流量<500 mL/min;不能滿足透析處方所需血流量;透析靜脈壓升高;穿刺困難。導管功能不良診斷標準:①導管有效血流量≤200 mL/min;②血流速≥200 mL/min 時,動 脈 壓<-250 mmHg(1 mmHg=0.133 kPa)和/或靜脈壓>250 mmHg;③導管再循環>10%,無法達到充分性透析。導管相關性感染診斷標準:①導管出口感染,距離導管出口2 cm 以內的感染;②導管隧道感染,導管皮下隧道內距離出口2 cm以上的感染;③導管相關血流感染,導管腔內或血管內部分感染播散至血液內造成的菌血癥或敗血癥,常在血液透析開始后數分鐘至30 min 左右出現畏寒、寒戰、發熱等全身癥狀,體溫40 ℃以上,少數病人可出現延遲發熱,導管腔內和外周血細菌培養提示同一種病原菌。
1.3.2 血管通路再循環率 采用葡萄糖測定法,透析30 min 后,停止超濾,血泵300 mL/min 流量下進行,動脈端抽取血樣0.1 mL 測血糖值A;靜脈端4 s 內注入50%葡萄糖2 mL,注入后13~17 s 內從動脈端再抽取0.1 mL血樣測血糖值B,再循環率(%)=0.046×(B-A)+0.07,結果>0.3%為異常。
1.4 質量控制方法 血管通路專職護士每日對通路數據進行核查,每月進行雙人核查,確保數據記錄的完整性和準確性。同時設置管理員權限,當日數據保存完成,翌日進行修改時,需啟用管理員權限,避免數據遺失或錯誤。
1.5 統計學方法 采用雙人錄入數據的方法進行校對后,應用SPSS 22.0 軟件進行統計分析。符合正態分布的定量資料以均數±標準差(±s)描述,進行t檢驗。定性資料以例數及百分比(%)描述,進行χ2檢驗。以P< 0.05 為差異有統計學意義。
2 結果
2.1 兩組血管通路并發癥發生率比較(見表2、表3)

表2 兩組病人血管通路總并發癥發生率比較 單位:例(%)
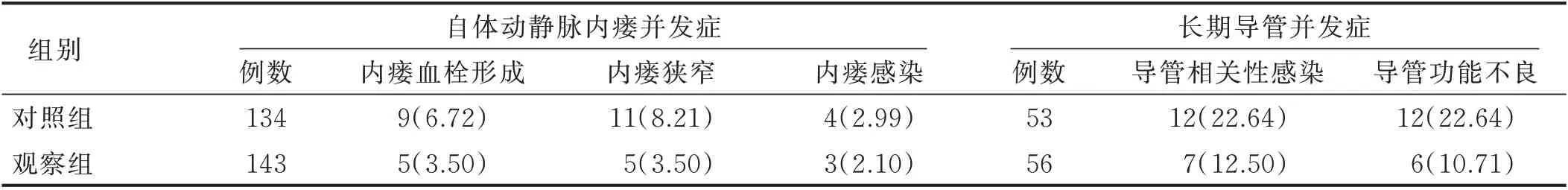
表3 兩組病人動靜脈內瘺并發癥及長期導管并發癥發生情況 單位:例(%)
2.2 兩組病人血管通路再循環發生率比較(見表4、表5)
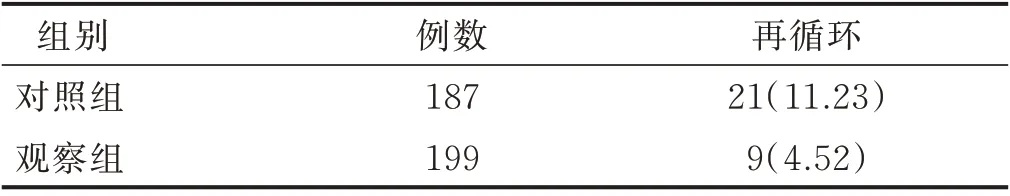
表4 兩組病人血管通路再循環總發生率比較 單位:例(%)
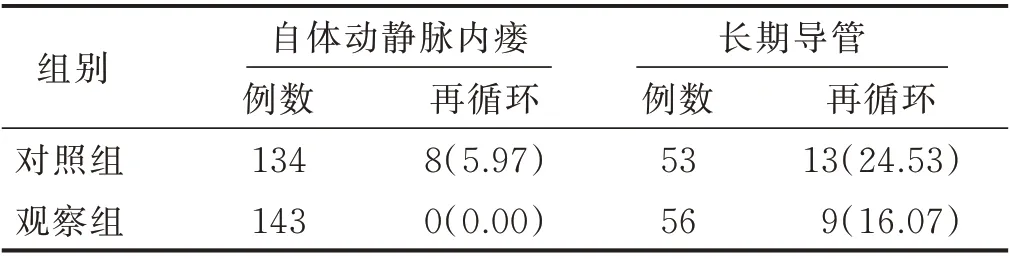
表5 兩組病人自體動靜脈內瘺及長期導管血管通路再循環發生率比較 單位:例(%)
3 討論
隨著血液透析病人數量逐年增多、生存時間逐年延長,如何延長病人的“生命線”是血液凈化專業人員面臨的重大挑戰。全生命周期管理模式因全程、可持續性特點,可為病人的生命保駕護航。本研究結果顯示,全生命周期管理模式可有效減少血管通路并發癥,降低血管通路再循環的發生率,從而確保病人透析充分性,提升了病人的生活質量。
3.1 全生命周期管理模式特點 世界衛生組織建議將人們的健康模式定義為可持續發展,醫療模式從疾病治療為主轉向以疾病預防和健康管理為主,尤其重視發揮健康管理的先導作用[9]。全生命周期健康管理是從影響健康因素的整體性、社會性、廣泛性出發,以人的生命周期為主線,對人生命周期的不同階段進行連續的健康管理,對影響健康的因素進行綜合干預的系統性、全面化的管理模式[10]。它不是對生命周期的各個階段平均用力,而是根據不同群體的特點,為重點人群提供健康干預,充分利用互聯網、大數據、5G 技術,探索精準、便捷的全生命周期健康管理新模式。目前,全生命周期管理模式已經在醫療領域發揮了一定的優勢,如醫療設備的管理、藥品管理、績效管理、老年病人的慢病管理等[11?14]。此外,“互聯網+”正蓬勃發展,越來越多的醫院引入醫院信息系統、電子病歷管理系統、各種檢驗系統、預警系統等,應用電子信息平臺對病人的各項醫療信息進行采集、儲存、輸送等[15?16],以此實現病人全生命周期的健康管理。基于上述現實背景,本研究結合血液透析病人血管通路的特點及全生命周期的管理理念,從病人血管通路的“出生”至其“死亡”,借助“互聯網+”平臺對其進行全過程的護理管理,以期最大限度地延長血管通路使用壽命,提高病人生活質量,減輕經濟負擔。
3.2 運用全生命周期管理模式,降低血管通路并發癥和再循環的發生率 有研究建議,有條件的血液透析中心成立血管通路管理小組,全程參與病人血管通路的建立、評估、監測及并發癥處理等[8]。本研究首先從血管通路專項管理小組的建立開始,小組成員各司其職,發揮教育者和管理者職能,提高病人對血管通路自我護理的意識與能力,也有利于對疑難血管通路實施連續性護理。與國內外多項研究結果[17?19]一致。其次,本研究借助“互聯網+”信息平臺,構建血管通路管理模塊,為每例透析病人建立完整的血管通路檔案,通過嚴密的評估、監測、跟蹤隨訪等,及早發現問題并針對性解決,使得血管通路并發癥由之前的25.67%降至13.06%,與張瑤等[20]研究成果相似。在血管通路全生命周期管理過程中,更應注重細節管理。根據歐洲血管外科學會2018 版血管通路實踐指南意見[1],不良穿刺可引起通路血腫、感染、假性動脈瘤形成甚至失功,需及早干預。因此,本研究通過為每例動靜脈內瘺病人制定并實施針對性的穿刺計劃,開展有計劃穿刺的同時,對疑難血管通路病人給予重點關注并指導責任護士進行準確穿刺,也在一定程度上降低了內瘺狹窄及血栓形成的發生率。本研究對血管通路相關數據進行全過程動態監測,有助于及時發現問題,并采取針對性的策略,如管理模塊內通路的日常維護提醒、床邊彩色多普勒超聲引導、內瘺狹窄球囊擴張術等一系列干預措施,降低相關問題的風險程度。另外,通路并發癥以及事件記錄在全生命周期管理過程中至關重要,通過對系統內不良事件及并發癥的歷史查閱,可提醒操作者避免相關事件再次發生。其次,重視對病人的個性化宣教及隨訪管理,不僅提升了病人自我管理意識以及對醫護人員的信任度,還能發揮病人主觀能動性,提高其對突發事件的評估及應對能力[20]。多項研究證實,血栓形成、通路狹窄、導管功能不良等血管通路相關并發癥均可導致血管通路血流量下降,進而引起通路再循環增加,并進一步影響血液透析的充分性[21?23]。為準確評價全生命周期管理模式的應用效果,本研究應用葡萄糖測定法每季度對病人血管通路進行再循環測定,篩查結果顯示,觀察組血管通路再循環的發生率明顯低于對照組,證明全生命周期管理模式的優越性。
4 小結
全生命周期管理理念在臨床實踐中越來越顯示出重要作用。目前,該管理模式的應用已取得一定成效,本研究對MHD 病人的血管通路進行全生命周期管理,明顯降低了血管通路并發癥和再循環的發生。未來可將該管理模式應用于醫聯體醫院,真正實現病人跨區域就醫信息共享,在優化工作流程的同時提高工作效率,促進臨床護理實踐以及護理科研的發展。由于本研究具有單中心、樣本量小、干預時間短的不足,期待后期將本研究擴大到多中心、大樣本、長時研究中,為血液透析專科實踐提供指導。
——關注自然資源管理

