沙庫巴曲纈沙坦對射血分數降低型心力衰竭的臨床療效及安全性
員小利,王丹,井海云,邢瑞星
鄭州大學附屬鄭州中心醫院心血管內科五病區,鄭州 450007
心力衰竭(heart failure,HF)是危害人類健康的常見疾病,據相關文獻資料估計我國成年人HF粗發病率為0.87/1000人年[1]。射血分數降低型心力衰竭(heart failure with reduced ejection fraction,HFrEF)是指左室射血分數(left ventricular ejection fraction,LVEF)不足40%的HF,其具有較高的再住院風險和死亡風險[2]。對于慢性HFrEF,臨床治療旨在降低患者的再住院率和提高生活質量,常予以血管緊張素轉化酶抑制劑(angiotensin converting enzyme inhibitor,ACEI)、強心劑、β受體阻滯劑等藥物進行治療,但治療效果不理想[3]。沙庫巴曲纈沙坦是新出現的抗HF藥物,不僅能阻斷腎素-血管緊張素系統,還能抑制腦啡肽酶(neprilysin,NEP),從而發揮治療作用[4]。貝那普利是ACEI類代表藥物之一,研究表明[5],相比貝那普利,沙庫巴曲纈沙坦可降低HF患者的再住院率,提高患者的生活質量。但由于認知和習慣等問題,沙庫巴曲纈沙坦在國內的使用率不高,鮮有關于其針對慢性HFrEF的研究報道。因此,本研究將貝那普利作為對照藥,旨在探討沙庫巴曲纈沙坦對慢性HFrEF的臨床療效和安全性,以期為臨床用藥提供參考。現報道如下。
1 資料與方法
1.1 一般資料
選取2020年10月~2021年10月某院收治的180例慢性HFrEF患者作為研究對象,采用隨機數字表法分為對照組和觀察組,每組90例。觀察組:男性67例,女性23例;年齡37~73歲,平均年齡(56.12±6.81)歲。對照組:男性64例,女性26例;年齡39~74歲,平均年齡(54.71±6.12)歲。兩組患者一般資料比較無統計學差異(P>0.05),具有可比性。本研究通過醫院倫理委員會審批,所有患者知情并簽署知情同意書。
納入標準:①符合《中國心力衰竭診斷標準和治療指南》(2018)[6]診斷標準診斷為HF者。②美國紐約心臟病協會(NYHA)心功能分級屬于Ⅱ~Ⅳ級者。③LVEF<40%者。④年齡≥18歲者。
排除標準:①既往患有嚴重心臟瓣膜病、肥厚性心肌病和慢性肺源性心臟病者。②既往存在血管性水腫病史者。③患有癥狀性低血壓者。④處于妊娠期或哺乳期者。⑤對ACEI、沙庫巴曲纈沙坦過敏者。⑥有嚴重肝腎功能損害者。⑦合并惡性腫瘤者。⑧既往服用沙庫巴曲纈沙坦治療者。
1.2 治療方法
兩組患者均給予強心劑、利尿劑、β受體阻滯劑等常規抗HF藥物治療。對照組口服鹽酸貝那普利片(北京諾華制藥有限公司,國藥準字H20000292,規格5mg)10mg/次,qd。觀察組口服沙庫巴曲纈沙坦鈉片[Novartis Pharma Schweiz AG,國藥準字J20190001,規格以沙庫巴曲纈沙坦計50mg(沙庫巴曲24mg/纈沙坦26mg)]50mg/次,bid,2周后根據患者耐受情況將劑量逐漸提高至200mg/次,bid。兩組均連續治療3個月。
1.3 觀察指標
(1)心功能指標。分別于治療前后采用BLS-X2超聲診斷儀(徐州貝爾斯電子科技有限公司)進行心臟超聲檢查,獲得左心室舒張末期內徑(left ventricular end-diastolic diameter,LVEDD)、左心室收縮末期內徑(left ventricular end-systolic diameter,LVESD)和 LVEF等參數。(2)運動耐力和生活質量。分別于治療前后行6min步行試驗(six-minute walking test,6MWT), 記 錄6MWT值,以反映患者的運動耐力;并進行明尼蘇達心力衰竭生活質量調查表(minnesota living with heart failure questionnaire,MLHFQ)[7]測評,來評價患者的生活質量,評分越低,提示生活質量越好。(3)神經內分泌因子。分別于治療前后抽取患者外周靜脈血5ml,采用C0060-230V血液離心機(美國Labnet公司,r=15cm),3000r/min(4℃)離心10min,將分離得到的血漿標本置于-20℃環境下保存待測,采用放射免疫分析法檢測N-末端腦鈉肽前體(N-terminal pro-brain natriuretic peptide,NT-proBNP)、醛固酮(aldosterone,ALD)和血管緊張素Ⅱ(angiotensin Ⅱ,Ang Ⅱ),試劑盒均為上海酶科生物科技有限公司產品。(4)臨床療效。根據HF癥狀和心功能分級變化進行療效評價。①顯效:HF癥狀出現明顯好轉,NYHA心功能分級提高2級。②有效:HF癥狀得到基本控制,NYHA心功能分級提高1級。③無效:HF癥狀未見好轉[6]。總有效率(%)=(顯效+有效)病例數/每組總病例數×100%。(5)再住院率。記錄兩組隨訪3個月內再入院情況,計算再入院率。(6)不良反應發生情況。記錄兩組觀察期間癥狀性低血壓、頭暈等不良反應發生情況。
1.4 統計學方法
應用SPSS 26.0軟件進行數據的統計分析。計量資料以x±s表示,行t檢驗;計數資料以n(%)表示,行χ2檢驗。P<0.05為具有統計學差異。
2 結果
2.1 兩組患者基線資料比較
兩組患者基線資料比較無統計學差異(P>0.05),具有可比性。見表1。
表1 兩組患者基線資料比較 n=90,±s,n(%)
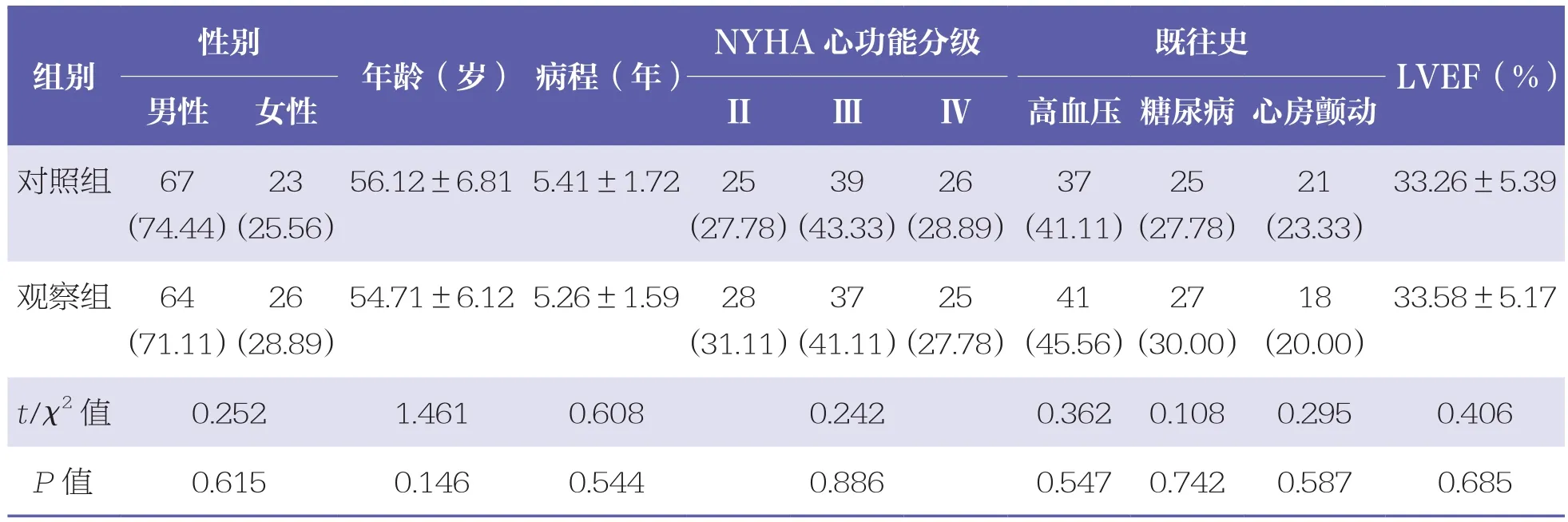
表1 兩組患者基線資料比較 n=90,±s,n(%)
NYHA:美國紐約心臟病學會;LVEF:左室射血分數
性別NYHA心功能分級 既往史組別 年齡(歲) 病程(年)LVEF(%)男性 女性 Ⅱ Ⅲ Ⅳ 高血壓 糖尿病 心房顫動對照組 67(74.44)23(25.56)56.12±6.81 5.41±1.72 25(27.78)39(43.33)26(28.89)37(41.11)25(27.78)21(23.33)33.26±5.39觀察組 64(71.11)26(28.89)54.71±6.12 5.26±1.59 28(31.11)37(41.11)25(27.78)41(45.56)27(30.00)18(20.00)33.58±5.17 t/χ2 值 0.252 1.461 0.608 0.242 0.362 0.108 0.295 0.406 P值 0.615 0.146 0.544 0.886 0.547 0.742 0.587 0.685
2.2 治療前后兩組患者心功能指標比較
治療前,兩組患者LVEDD、LVESD和LVEF等心功能指標比較均無統計學差異(P>0.05)。治療后,兩組患者LVEF均增高(P<0.05),且觀察組高于對照組(P<0.05);觀察組LVEDD和LVESD較治療前降低(P<0.05),且觀察組低于對照組(P<0.05)。治療前后兩組患者心功能指標比較見表2。
表2 兩組患者心功能指標比較 n=90,±s
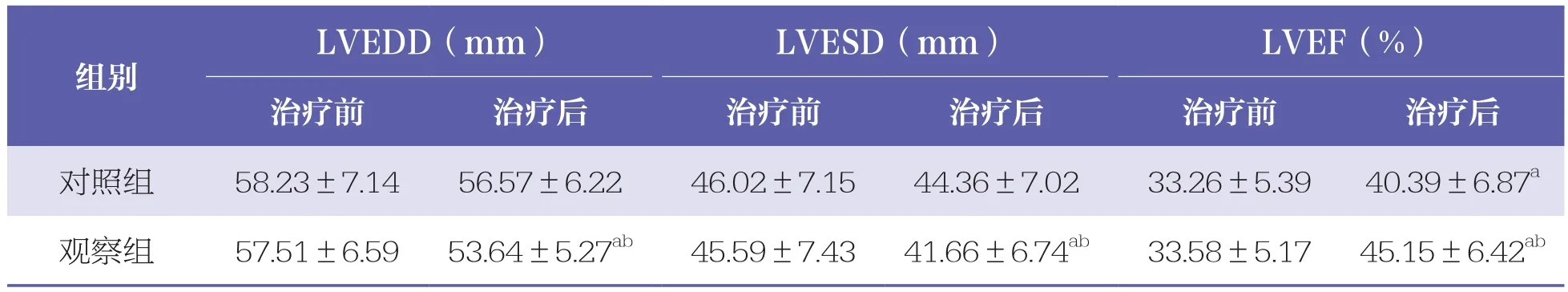
表2 兩組患者心功能指標比較 n=90,±s
LVEDD(mm) LVESD(mm) LVEF(%)治療前 治療后 治療前 治療后 治療前 治療后對照組 58.23±7.14 56.57±6.22 46.02±7.15 44.36±7.02 33.26±5.39 40.39±6.87a觀察組 57.51±6.59 53.64±5.27ab 45.59±7.43 41.66±6.74ab 33.58±5.17 45.15±6.42ab組別

續表
2.3 治療前后兩組患者6MWT和MLHFQ評分比較
治療前,兩組患者 6MWT和MLHFQ評分比較均無統計學差異(P>0.05)。治療后,兩組患者6MWT均升高(P<0.05),且觀察組高于對照組(P<0.05);MLHFQ評分均降低(P<0.05),且觀察組低于對照組(P<0.05)。見表3。
表3 兩組患者6MWT和MLHFQ評分比較 n=90,±s
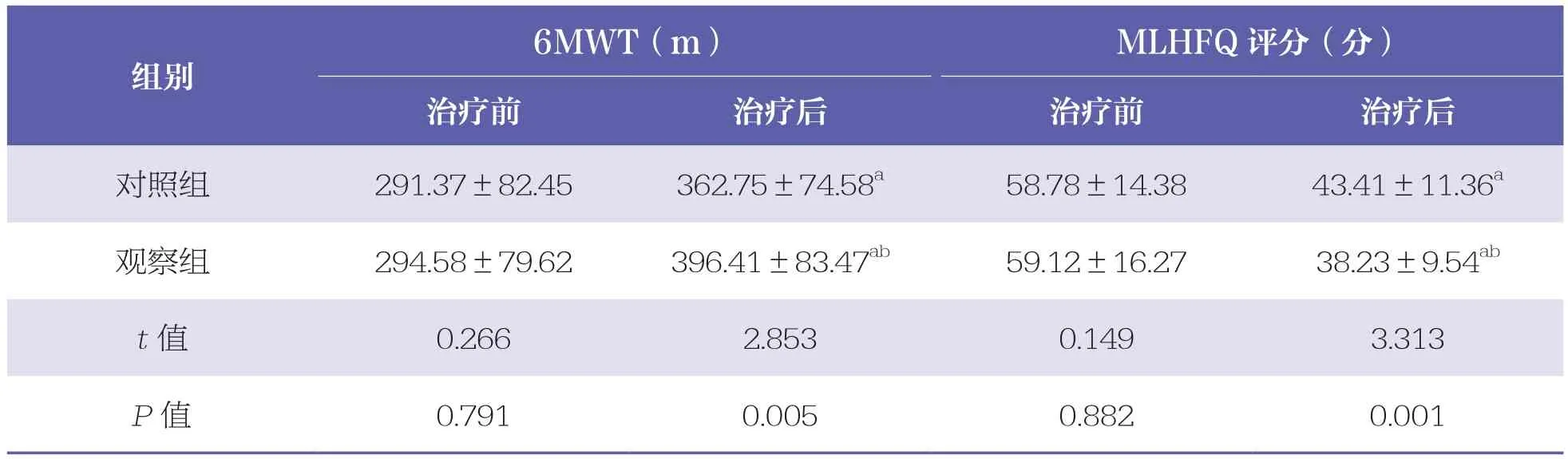
表3 兩組患者6MWT和MLHFQ評分比較 n=90,±s
6MWT:6min步行試驗;MLHFQ:明尼蘇達心力衰竭生活質量調查表;與同組治療前比較,a:P<0.05;與對照組比較,b:P<0.05
6MWT(m) MLHFQ評分(分)治療前 治療后 治療前 治療后對照組 291.37±82.45 362.75±74.58a 58.78±14.38 43.41±11.36a觀察組 294.58±79.62 396.41±83.47ab 59.12±16.27 38.23±9.54ab t值 0.266 2.853 0.149 3.313 P值 0.791 0.005 0.882 0.001組別
2.4 治療前后兩組患者神經內分泌因子水平比較
治療前,兩組患者血漿ALD、AngⅡ和NT-proBNP水平比較均無統計學差異(P>0.05)。治療后,兩組患者ALD、AngⅡ和NT-proBNP水平均降低(P<0.05),且觀察組低于對照組(P<0.05)。見表4。
表4 兩組患者神經內分泌因子水平比較 n=90,±s

表4 兩組患者神經內分泌因子水平比較 n=90,±s
NT-proBNP:N-末端腦鈉肽前體;AngⅡ:血管緊張素Ⅱ;ALD:醛固酮;與同組治療前比較,a:P<0.05;與對照組比較,b:P<0.05
NT-proBNP(pg/ml) Ang Ⅱ(ng/L) ALD(ng/L)治療前 治療后 治療前 治療后 治療前 治療后對照組 3698.44±512.41 2241.25±345.58a 116.47±12.58 102.36±10.78a296.47±37.26 259.48±26.89a觀察組 3659.41±489.62 1945.66±323.36ab114.62±13.65 94.58±9.23ab 298.62±39.41 241.36±25.12ab t值 0.522 5.925 0.945 5.201 0.376 4.671 P值 0.602 <0.001 0.346 <0.001 0.707 <0.001組別
2.5 兩組患者臨床療效比較
觀察組患者臨床治療總有效率(83.33%)高于對照組(70.00%,P<0.05)。見表5。

表5 兩組患者臨床療效比較 n=90,n(%)
2.6 兩組患者再入院率情況
隨訪3個月內,觀察組再入院率(13.33%)低于對照組(27.78%,χ2=5.749,P=0.016)。
2.7 兩組患者不良反應發生情況
觀察組患者不良反應總發生率(14.44%)低于對照組(16.67%,P>0.05)。見表6。

表6 兩組患者不良反應發生情況比較n=90,n(%)
3 討論
心室重構是導致HF發生發展的重要病理機制,而交感神經系統(sympathetic nervous system,SNS)和腎素-血管緊張素-醛固酮系統(reninangiotensin-aldosterone system,RAAS)的異常激活是心室重構的關鍵因素[8]。HF發生時,隨著心排血量的減少,腎血流量也隨之減少,RAAS被激活,進而上調ALD和AngⅡ的表達,這不但會加重全身水鈉潴留,還可引起心室重構的啟動,造成心功能惡化。另一方面,利尿鈉肽(natriuretic peptide,NP)系統作為心血管保護的反調節系統,其活化可上調腦鈉肽(brain natriuretic peptide,BNP)和心房鈉尿肽(atrial natriuretic peptide,ANP)的表達,激活NP受體,不僅可發揮排鈉利尿、舒張血管的作用,還可抑制RAAS,從而抑制心室重構,但NEP能夠加速ANP和BNP等的分解,阻斷NP系統的心血管保護效應[9]。沙庫巴曲纈沙坦作為一種血管緊張素受體-腦啡肽酶抑制劑(angiotensin receptor neprilysin inhibitor,ARNI)的代表藥物,由血管緊張素受體阻滯藥(angiotensin receptor blockers,ARB)纈沙坦和NEP抑制劑沙庫巴曲2種成份組成,前者可抑制RAAS,而后者可上調NP活性而產生有利效應,通過雙重機制起到排鈉利尿、擴張血管和改善心室重構的作用[10]。本研究結果表明,沙庫巴曲纈沙可提高HFrEF患者的臨床療效。
Polhemus等[11]研究報道,相比ACEI類藥物,ARNI治療HFrEF可顯著降低患者住院風險,使患者明顯獲益。本木措等[12]研究表明,沙庫巴曲纈沙坦治療HFrEF的療效優于ACEI類藥物,可改善患者心功能。貝那普利是現有的ACEI類代表藥物,能夠抑制血管緊張素Ⅰ轉化為血管緊張素Ⅱ,降低血管阻力,減輕心臟負荷,改善心排出量,廣泛應用于抗HF治療[13]。因此,本研究選取貝那普利作為對照,探討沙庫巴曲纈沙坦的臨床療效,結果顯示,治療后觀察組LVEDD、LVESD和MLHFQ評分低于對照組,LVEF和6MWT高于對照組,表明沙庫巴曲纈沙坦聯合常規抗HF藥物治療HFrEF療效顯著,可改善患者心功能,提高患者運動耐力及生活質量,這與既往報道[11-12]相一致。
神經內分泌因子表達異常可激活神經系統,促進HF的發展,故監測相關神經內分泌因子的含量對療效評價和預后判斷具有重要意義[14]。NT-proBNP作為常用的HF標志物,主要由心室細胞分泌,其血漿含量與HF病情嚴重程度呈正相關[15];ALD和AngⅡ含量可反映神經內分泌系統的活性,ALD和AngⅡ高表達可增大血管阻力,增加心肌耗氧,并加重水鈉潴留和心臟負荷[16]。本研究結果顯示,治療后,觀察組ALD、AngⅡ和NT-proBNP水平均低于對照組,這表明沙庫巴曲纈沙坦可有效地降低ALD、AngⅡ和NT-proBNP水平,調節神經內分泌系統平衡。
HF易損期即在患者出院3個月內,易出現再入院事件,其發生率可達到30%[17]。大量研究證實[18-19],作為新型抗HF藥物,沙庫巴曲纈沙坦可降低HF患者再入院風險。本研究結果顯示,觀察組隨訪3個月內的再入院率(13.33%)低于對照組(27.78%),表明沙庫巴曲纈沙坦可降低HFrEF患者HF易損期的再入院率,改善患者預后。此外,本研究結果顯示,兩組患者不良反應發生率比較無統計學差異,提示沙庫巴曲纈沙坦具有較高的安全性,且未增加不良反應。
綜上所述,本研究結果表明,沙庫巴曲纈沙坦治療HFrEF療效顯著,可改善患者的心功能,提高患者運動耐力和生活質量,抑制ALD、AngⅡ和NT-proBNP水平,降低HF易損期再入院率,且安全性良好。但本研究樣本量較小,觀察時間較短,今后仍需進一步開展大規模、長時間隨訪的臨床試驗來驗證沙庫巴曲纈沙坦的臨床療效,為HF的合理用藥提供更可靠的依據。

