全子宮切除聯合雙側輸卵管切除術對患者血清AMH及卵巢功能的影響
白艷梅 張利明
(漢中市勉縣醫院婦產科,陜西 漢中 724200)
現代臨床婦科中,腹腔鏡全子宮切除術式日益成熟,具有術后康復快、微創、疼痛輕等特點,目前已成為良性子宮疾病患者的主要治療術式,但是手術治療將會嚴重影響到患者的卵巢功能[1-2]。既往臨床切除子宮過程中通常會保留患者兩側的輸卵管,但是輸卵管殘留,有可能會引起輸卵管脫垂、盆腔積液或者是包塊等并發癥的發生,隨著時間推移,甚至誘發盆腔漿液性癌[3]。研究[4-5]發現,全子宮切除手術過程中預防性切除兩側輸卵管,有助于臨床早發現癌變病變,并給予早期解決處理,以提高卵巢癌預防效果。但是有部分研究學者認為術中兩側輸卵管預防性切除操作可能會損害患者卵巢功能。鑒于此,深入探討全子宮切除術中兩側輸卵管預防性切除后對患者卵巢功能、AMH水平的影響,指導臨床有效干預,具有重大意義。本文主要觀察全子宮切除術與雙側輸卵管切除術聯合治療對患者血清AMH水平、卵巢功能的影響。
1 資料與方法
1.1一般資料 選取2018年1月至2021年1月在本院實施全子宮切除手術治療方案的子宮良性疾病患者100例,根據患者術中是否切除雙側輸卵管分為常規組(n=61)和研究組(n=39)。常規組患者年齡(41.4±7.9)歲;子宮腺肌病23例、子宮內膜病變20例、子宮肌瘤18例。研究組患者年齡(41.2±7.7)歲;子宮腺肌病14例、子宮內膜病變10例、子宮肌瘤15例。入組標準:入院進行擇期腹腔鏡手術且手術實施前6個月不曾用過激素藥物治療,且對生育無任何要求。已排除輸卵管積液、輸卵管積水、輸卵管外觀異常、伴有宮頸惡變及子宮惡變的患者。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2方法 由同一醫師對患者進行全身麻醉,并利用腹腔鏡技術對患者展開全子宮切除操作。常規組全子宮切除操作過程中保留兩側輸卵管:成功麻醉之后,將兩側圓韌帶給予切斷,與此同時,切斷卵巢固有韌帶、輸卵管峽部。常規分離闊韌帶后葉之后并打開反折膀胱腹膜,然后向下推膀胱,一直到宮頸外口。常規處理子宮血管,止血成功后,切斷主韌帶、宮底韌帶,環形切開陰道壁,經腹腔鏡指導下完全切除子宮,常規縫合陰道殘端,縫合固定附件、圓韌帶。研究組全子宮切除操作過程中切除兩側輸卵管:常規切除子宮圓韌帶之后,從傘端部位提起輸卵管,展平輸卵管系膜,使用血管鉗夾,將輸卵管系膜離斷,順著輸卵管下緣,垂直切斷輸卵管間質部對應一側宮角段。切斷固有韌帶,打開闊韌帶后葉,然后完全切除患者子宮,操作步驟與常規組一致。
1.3觀察指標 觀察并比較兩組患者的手術時間、手術失血量、術后肛門初次排氣時間、住院時間;于手術實施前、手術實施后4、12周測定患者血清AMH水平以及激素水平,包括雌二醇、黃體生成素、卵泡刺激素;隨訪觀察12周,并進行Kupperman評分(女性更年期綜合征自我評定量表),臨界值6分,6分以上說明患者存在明顯的更年期綜合征;觀察患者術后的并發癥發生情況。
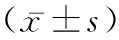
2 結 果
2.1手術治療情況 兩組手術時間、手術失血量、術后肛門初次排氣時間、住院時間分別為,研究組(108.7±11.6)min、(57.3±11.2)mL、(19.6±4.5)h、(5.1±0.7)d;常規組(108.8±11.5)min、(57.7±11.3)mL、(19.9±4.2)h、(5.2±0.6)d。兩組比較差異無統計學意義(P>0.05)。
2.2血清AMH與激素水平 術后,兩組4、12周血清AMH水平及雌二醇水平顯著降低,黃體生成素以及卵泡刺激素水平升高(P<0.05),但組間無差異(P>0.05)。見表1。
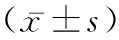
表1 兩組血清AMH與激素水的比較
2.3Kupperman評分 術后,兩組Kupperman評分明顯高于術前(P<0.05),但組間無差異(P>0.05)。見表2。
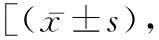
表2 兩組Kupperman評分的比較分]
2.4并發癥 研究組發生盆腔積液2例、下腹疼痛1例、輸卵管脫垂1例;常規組發生盆腔積液9例、下腹疼痛2例、輸卵管脫垂3例。研究組并發癥發生率為10.26%,低于對照組的22.95%(P<0.05)。
3 討 論
子宮、卵巢、輸卵管三者的血供均集中于輸卵管系膜中,切除子宮后,將會減少輸卵管、卵巢血供,降低卵巢功能。兩側輸卵管臨近卵巢、子宮角,故而既往臨床切除子宮后,為了減輕對卵巢功能的影響,通常多保留輸卵管[6]。子宮切除術后輸卵管保留并不能對患者生理功能產生有利作用,甚至還有可能會引起諸多嚴重的并發癥[7]。本文結果顯示,研究組手術時間、手術失血量、術后肛門初次排氣時間、住院時間與常規組并無顯著差異(P>0.05)。提示兩側輸卵管切除術并不會對患者的康復質量產生重大影響。
性激素水平卵泡刺激素、黃體生成素、雌二醇能夠良好的反映出女性卵巢儲備功能[8]。AMH表達水平與竇狀卵泡數量、卵巢功能有關[7],是一種同源二聚體糖蛋白,主要由二硫鍵連接組成,在女性卵巢儲備功能評價過程中,AMH具有高的敏感性。本文結果顯示,術后,兩組4、12周血清AMH水平及雌二醇水平顯著降低,黃體生成素以及卵泡刺激素水平升高(P<0.05),但組間無差異(P>0.05)。說明全子宮切除術中兩側輸卵管切除并不會對患者性激素水平產生顯著的影響,亦不會增加對患者卵巢功能的損害程度;全子宮切除術對女性患者卵巢功能的損害比較嚴重,而術中兩側輸卵管切除操作并不會使得此種損害進一步加重。一旦卵巢功能減弱,便會紊亂女性機體代謝,誘發圍絕經期綜合征[9]。Kupperman評分主要反映患者在圍絕經期不適癥狀的嚴重程度,本文結果顯示,兩組術后Kupperman評分明顯高于術前(P<0.05),但組間無差異(P>0.05)。提示術中增加輸卵管切除操作不會加重患者圍絕經期不適癥狀。本文結果還顯示,研究組術后并發癥明顯少于常規組(P<0.05)。說明全子宮切除術因同時切除兩側輸卵管,顯著降低了并發癥的發生率。
綜上所述,對于子宮良性疾病患者而言,全子宮切除術與兩側輸卵管切除術聯合應用,對患者卵巢功能、AMH并不會產生重大影響,反而還會顯著降低盆腔積液發生率,建議全子宮切除手術過程中給予預防性切除雙側輸卵管。

