清腸祛濁湯治療肝硬化腸源性內毒素血癥的臨床效果及機制探討
牛術仙 方紅 杜忠海 韓國華 徐慶會
肝硬化作為一種慢性進行性肝病,常伴有腸源性內毒素血癥的發生,而血漿內毒素水平的增加會進一步加重肝臟損害并誘發各種嚴重并發癥,因此腸源性內毒素血癥是肝硬化相關死亡的原因之一[1]。針對疾病發生的特點,使用抗生素進行抗感染治療是必要手段,但由此產生的內毒素釋放將會進一步放大機體的炎癥反應,誘導包括白細胞介素(IL)(如IL-1β、IL-6)和腫瘤壞死因子(TNF-α)等在內的炎癥因子的釋放,從而造成機體各臟器的炎癥損傷[2]。因此,如何在抗感染治療基礎上抑制炎癥因子的釋放,是改善肝硬化腸源性內毒素血癥治療的目的之一。口服乳果糖是目前輔助治療內毒素血癥的重要辦法,可以為腸道上皮細胞的代謝和功能維持提供能量、幫助清除有害菌,從而降低內毒素的產生[3]。近年來,中醫藥因其重要的免疫調節潛能,在肝硬化腸源性內毒素血癥中的應用得到關注[4,5]。本研究在常規治療的基礎上,觀察和分析加用口服乳果糖或清腸祛濁湯灌腸治療肝硬化腸源性內毒素血癥患者的臨床療效和血清炎癥因子水平變化,進而探討應用清腸祛濁湯的潛在機制。現報告如下。
1 資料與方法
1.1 一般資料 選取本院2019年3月~2020年10月 收治的102例乙肝肝硬化患者為研究對象,根據隨機數字表法分為觀察組、對照組1和對照組2,每組 34例。觀察組中男21例,女13例;平均年齡(49.56± 7.79)歲;平均病程(12.88±4.92)年。對照組1中男20例,女14例;平均年齡(48.56±8.18)歲;平均病程(12.09±4.17)年。對照組2中男19例,女15例;平均年齡(48.74±8.86)歲;平均病程(12.00±4.88)年。三組患者性別、年齡、病程等一般資料比較差異無統計學意義(P>0.05),具有可比性。本研究內容和方法經醫院倫理委員會批準,患者均知情同意參與本研究項目。
依據2000年西安全國傳染病與寄生蟲病學分會、肝病學分會聯合修訂的《病毒性肝炎防治方案》的診斷標準對患者進行西醫診斷。中醫診斷依據為2004年5月中華中醫藥學會內科分會于湖北宜昌修訂的《病毒性肝炎中醫辨證標準》、中國中西醫結合學會消化系統疾病專業委員會于1993年11月在洛陽召開的第五屆學術交流會上討論通過的《肝硬化臨床診斷、中醫辨證和療效評定標準》。排除標準:①合并嚴重心腦血管、肺、腎、內分泌、血液病及精神病的患者;②妊 娠期、哺乳期患者;③有嚴重痔瘡的患者;④有嚴重活動性消化道出血的患者;⑤依從性差,無法判斷療效或資料不全等影響療效判斷的患者。
1.2 方法 三組患者均接受為期21 d的臨床抗病毒、保肝退黃、營養支持、對癥處理等常規治療。對照組2患者加用乳果糖口服治療,10 ml/次,2~3 次/d,以大便呈糊狀為宜。觀察組患者加用清腸祛濁湯結腸滴注治療,中藥組方:大黃15 g、丹參15 g、赤芍30 g、茵陳18 g、川牛膝15 g、黃芩12 g、陳皮9 g、枳實15 g、茯苓15 g、白術20 g、紫草15 g、丹皮15 g、烏梅 15 g、薏米24 g、木香15 g。給藥100 ml/次,保留1~2 h,2次/d,由濰坊市中醫院制劑中心煎制。結腸滴注方法:患者取左側臥位,臀部抬高20 cm,將灌腸瓶(溫度為37~40℃)掛于輸液架上,高于床面50 cm,用輸液器接上涂有石蠟油的細肛管,徐徐插入肛門內25~30 cm,點滴法灌腸,速度30 滴/min,以患者感覺下腹溫暖、舒適,無便意為宜,灌腸完畢即休息15 min,之后平臥30 min,然后再右側臥位,保留1~2 h。
1.3 觀察指標及療效判定標準 比較三組患者治療效果及治療前后血漿內毒素、血清炎癥因子水平。①收集患者治療前后的空腹靜脈血,利用鱟試劑動態比濁法檢測血漿內毒素水平。②離心法分離血清,使用酶聯免疫吸附劑測定(ELISA)試劑盒(南京凱基生物)檢測血清IL-1β、IL-6和TNF-α水平。③根據美國危重病醫學會1991年提出的毒血癥標準以及衛健委(原衛生部)1993年《中藥新藥臨床研究指導原則》制定的療效判定標準:顯效:ET降低>0.050 EU/ml,或癥狀、體征、檢驗有2項改善,其余未有加重;有效:ET降低0.025~0.050 EU/ml,或癥狀、體征、檢驗有1項改善,其余未有加重;無效:ET定量及癥狀、體征、檢驗無變化甚至加重。總有效率=顯效率 +有效率。
1.4 統計學方法 采用SPSS26.0統計學軟件對研究數據進行統計分析。計量資料以均數±標準差()表示,采用t檢驗,多組比較采用方差分析;計數資料以率(%)表示,采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 三組患者治療效果比較 觀察組患者的治療總有效率為94.12%,顯著高于對照組1的61.76%、對照組2的73.53%,差異具有統計學意義(P<0.05)。見表1。
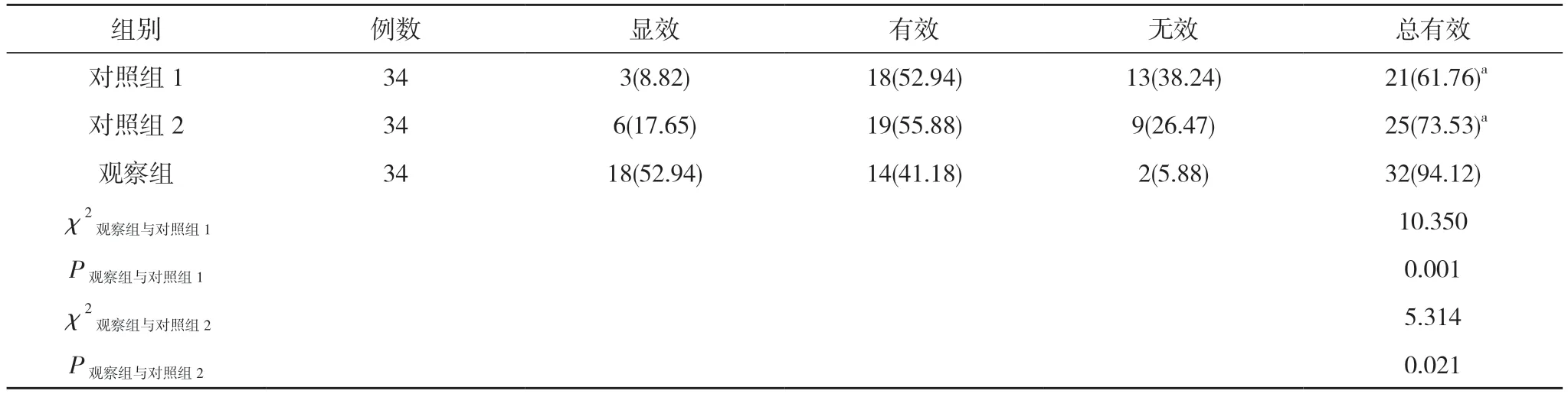
表1 三組患者治療效果比較[n(%)]
2.2 兩組患者治療前后血漿內毒素水平比較 三組患者治療前血漿內毒素水平比較差異無統計學意義(P>0.05)。治療后,三組患者血漿內毒素水平均較本組治療前顯著下降,觀察組患者血漿內毒素水平低于對照組1、對照組2,差異具有統計學意義(P<0.05)。見表2。
表2 三組患者治療前后血漿內毒素水平比較(,EU/ml)
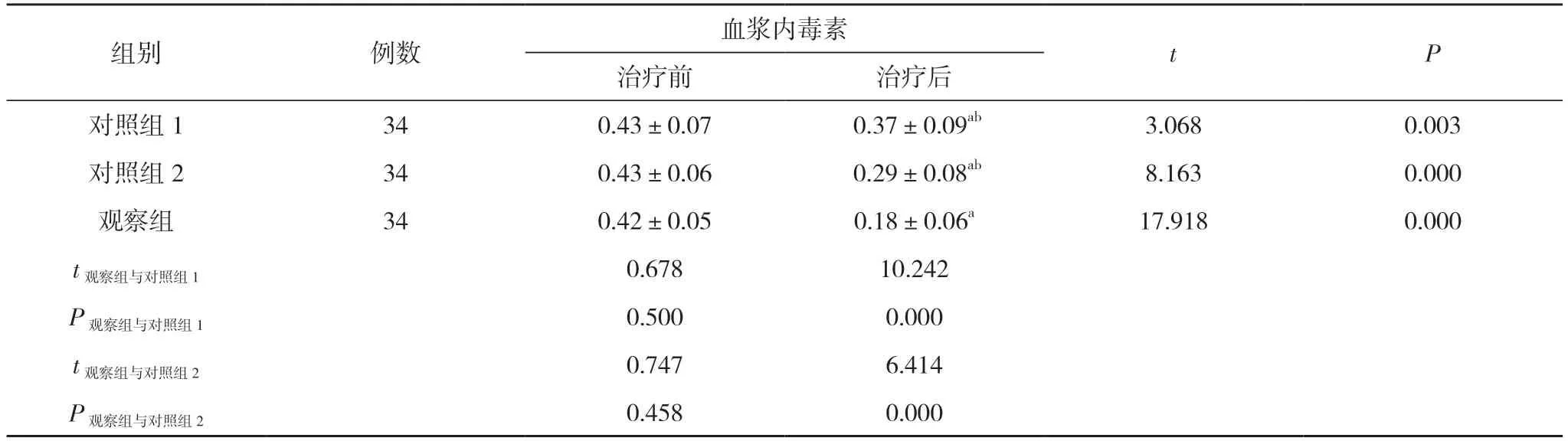
表2 三組患者治療前后血漿內毒素水平比較(,EU/ml)
注:與本組治療前比較,aP<0.05;與觀察組治療后比較,bP<0.05
2.3 三組患者血清炎癥因子水平比較 治療前,三組患者血清IL-1β、IL-6和TNF-α水平比較差異無統計學意義(P>0.05)。治療后,三組患者血清IL-1β、IL-6和TNF-α水平均較本組治療前下降,觀察組患者血清IL-1β、IL-6和TNF-α水平顯著低于對照組1、對照組2,差異具有統計學意義(P<0.05)。見表3。
表3 三組患者治療前后炎癥因子水平比較(,pg/ml)
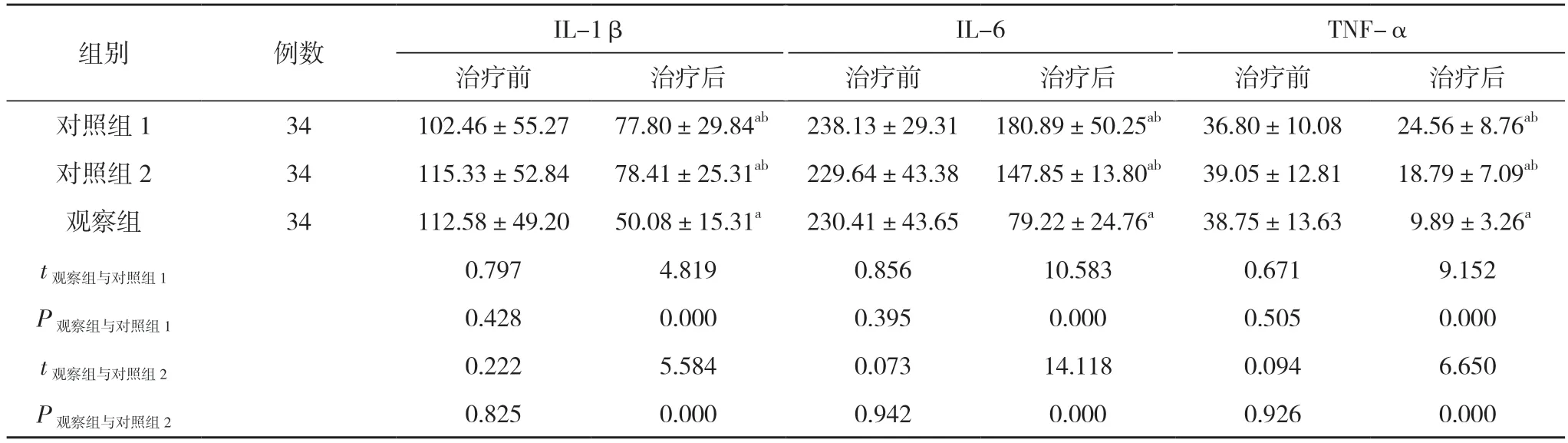
表3 三組患者治療前后炎癥因子水平比較(,pg/ml)
注:與本組治療前比較,aP<0.05;與觀察組治療后比較,bP<0.05
3 討論
腸源性內毒素血癥是肝硬化常見的并發癥,是肝硬化相關死亡發生的誘因之一。內毒素是腸道內革蘭陰性菌細胞壁中的一類多糖、類脂、蛋白質復合物,可通過結合Kupffer細胞表面的CD14樣受體分子,誘導細胞激活從而釋放包括IL-1β、IL-6和TNF-α等在內的炎癥因子,導致肝臟及其他臟器的炎癥損傷發生和加重[6]。肝硬化發生時產生的大量內毒素,可引起一系列的炎癥級聯反應,促進肝纖維化進展[7]。
目前臨床上多用口服乳果糖、給予抗生素治療肝硬化腸源性內毒素血癥。乳果糖可以在結腸內被厭氧菌和乳酸菌等分解為醋酸和乳糖,為結腸上皮細胞的代謝提供能量,并維持腸道黏膜的完整性。此外,乳果糖還能促進腸道蠕動、平衡腸道內pH值,抑制并清除有害菌,從而減少細菌內毒素的合成和釋放[8-10]。有報道指出,腸腔中的乳果糖還具有直接滅活內毒素的重要功能[11]。本研究中對照組2患者接受常規治療加服乳果糖治療,觀察到患者臨床治療總有效率達73.53%,略高于常規治療患者的61.76%,且患者血漿內毒素水平在治療后顯著降低,說明口服乳果糖達到了減少細菌內毒素釋放的功效。但是,對于合并有糖尿病的患者來說,乳果糖屬于慎用藥品,且乳果糖的價格昂貴,限制了其臨床應用的效果。
近年來,中醫藥在肝硬化、腸源性內毒素血癥以及其他肝硬化相關疾病中得到了良好的應用。例如,基于通腑泄濁法的中藥方劑在治療肝硬化肝性腦病患者方面,可提高治療有效率,改善患者的肝臟及神經系統功能[12]。時峰等[13]利用通腑清毒湯治療72例濕熱內蘊性肝硬化腸源性內毒素血癥,證明該中藥湯劑可通過降低內毒素和炎癥因子水平,改善疾病治療效果。肝硬化屬于本虛標實、虛實夾雜之癥,而瘀血、痰濁、濕熱諸邪蘊結不解是本病之關鍵,故該病的治療辦法在于清毒外出,從而達到邪去正安的目的。之前在肝硬化大鼠中探究了通腑逐瘀解毒法的作用,發現該中藥方具有降低大鼠血漿內毒素和TNF-α水平的功能,說明了該方在治療肝硬化內毒素血癥方面的潛能[14]。本研究在該方的基礎上,發展出清腸祛濁湯方劑,重用大黃、茵陳、赤芍用于祛瘀利濕、通腑泄熱之功效,輔以丹參、黃芪、紫草、丹皮用于活血清熱,佐以白術、茯苓、薏米、木香用于健脾益氣,陳皮、枳實、烏梅用于理氣除脹,川牛膝用于引邪下行。方中諸藥共同作用達到清毒外出、通腑泄熱的功效。在本研究的觀察組中,患者治療總有效率提升至94.12%,血漿內毒素水平也得到了明顯的改善。
從肝硬化誘發腸源性內毒素血癥的機制出發,內毒素和其促進的炎癥因子(如IL-1β、IL-6和TNF-α)的分泌是其中關鍵的環節。在本研究中,對照組1和對照組2患者治療后血清炎癥因子水平均有下降,這可能與細菌數量減少、腸道功能緩解以及內毒素清除有關。加用清腸祛濁湯的觀察組患者炎癥因子水平也明顯下降,且其水平較對照組1、對照組2治療后的水平也表現出明顯的下調趨勢,說明該方法除了清除血漿內毒素的作用,可能還具有調控炎癥反應的潛在功能。已有研究表明,大黃具有平衡細胞免疫功能、抑制炎癥損傷的作用[15]。丹參能夠干擾內毒素引起的炎癥反應,改善腸道微循環系統[16,17]。以上研究結果表明,清腸祛濁湯可能在直接清除內毒素的同時,亦能通過抑制炎癥因子的分泌來減少內毒素血癥對肝臟的進一步損傷。
綜上所述,對肝硬化腸源性內毒素血癥患者加用清腸祛濁湯治療可明顯降低患者血漿內毒素、血清炎癥因子水平,提高臨床治療效果。該方對疾病的治療可能與內毒素的清除以及抑制炎癥因子的釋放密切相關。為驗證清腸祛濁湯治療肝硬化腸源性內毒素血癥的機制,作者將會開展進一步的動物實驗,揭示治療方法與內毒素和炎癥因子的關系,從而為疾病的治療提供跟多參考材料和理論依據。

