某三甲醫(yī)院革蘭陰性桿菌治療中耐藥性變遷
顏令,徐蘭蘭,王淑玲,張震,廖璞
(重慶市人民醫(yī)院檢驗(yàn)科,重慶市臨床檢驗(yàn)中心,重慶 400014)
細(xì)菌感染是導(dǎo)致人類(lèi)死亡的重要原因之一,抗生素使用極大地減少了感染患者死亡率。然而隨著抗生素的使用,抗生素耐藥問(wèn)題也日漸突出。而今,抗生素耐藥問(wèn)題已成為全球性問(wèn)題。細(xì)菌藥物敏感試驗(yàn)可指導(dǎo)抗生素的正確使用,使臨床能夠精準(zhǔn)用藥,減少耐藥性的發(fā)展,同時(shí)也能提高抗生素使用效率,減少患者經(jīng)濟(jì)負(fù)擔(dān),節(jié)約醫(yī)療資源。然而細(xì)菌藥物敏感性試驗(yàn)由于耗時(shí)較長(zhǎng),往往信息相對(duì)滯后,詳盡的細(xì)菌耐藥性分析可為臨床經(jīng)驗(yàn)用藥提供理論參考,目前已有大量文章從各方面對(duì)細(xì)菌耐藥性進(jìn)行分析,各醫(yī)院也會(huì)每月或每季度對(duì)本院細(xì)菌耐藥性進(jìn)行系統(tǒng)性統(tǒng)計(jì)。然而,患者感染某種細(xì)菌后,在治療過(guò)程中其耐藥性可能發(fā)生變化,但患者感染某種細(xì)菌在治療過(guò)程的耐藥性變化情況卻鮮有報(bào)道。本文擬對(duì)臨床最常見(jiàn)的幾種革蘭氏陰性桿菌在感染患者一周后耐藥性變化進(jìn)行分析,為臨床經(jīng)驗(yàn)用藥及感控防治提供理論參考。
1 資料與方法
1.1 菌株來(lái)源 回顧性分析2014 年1 月1 日至2020 年12 月31 日我院分離的所有鮑曼不動(dòng)桿菌、銅綠假單胞菌和大腸埃希菌藥敏結(jié)果。所有數(shù)據(jù)來(lái)源于醫(yī)院信息系統(tǒng),細(xì)菌來(lái)源部位臨床醫(yī)生確認(rèn)為感染部位,分離菌臨床醫(yī)生確認(rèn)為病原菌。在分析一周后細(xì)菌耐藥變化情況時(shí),僅當(dāng)患者在一周后的一個(gè)月內(nèi)同一部位再次分離相同菌時(shí),才納入首次和一周后耐藥分析;一周后耐藥性即一周后一月內(nèi)患者同一部位再次分離該細(xì)菌耐藥性,如在此期間多次分離則只第一次納入統(tǒng)計(jì)。細(xì)菌耐藥性變化率指首次分離敏感菌,一周后一月內(nèi)同一部位再次分離時(shí)轉(zhuǎn)變?yōu)槟退幘谋嚷省<?xì)菌總耐藥率指2014 年至2020 年細(xì)菌對(duì)抗生素的總耐藥率。
1.2 研究方法 所有標(biāo)本采集、運(yùn)送均按照《全國(guó)臨床檢驗(yàn)操作規(guī)程》最新版執(zhí)行。根據(jù)標(biāo)本類(lèi)型、標(biāo)本來(lái)源及可能病原菌選擇合適的培養(yǎng)基。所有標(biāo)本均在采集后兩小時(shí)內(nèi)及時(shí)接種。所分離病原菌采用法國(guó)生物梅里埃公司VITEK2 Compact-60進(jìn)行鑒定和藥敏試驗(yàn),必要時(shí)結(jié)合手工生化反應(yīng)、藥敏紙片及E-test 對(duì)鑒定和藥敏結(jié)果進(jìn)行復(fù)核。藥敏結(jié)果參照上一年CLSI 標(biāo)準(zhǔn)進(jìn)行判定。為保證結(jié)果可靠性,每周進(jìn)行一次室內(nèi)質(zhì)控,革蘭氏性桿菌鑒定及藥敏質(zhì)控菌株包括:霍氏腸桿菌ATCC700323、嗜麥芽窄食假單胞菌ATCC17666、大腸埃希菌 ATCC25922、銅綠假單胞菌ATCC27853、肺炎克雷伯菌ATCC700603,所有質(zhì)菌株均購(gòu)自美國(guó)模式培養(yǎng)物集存庫(kù)。
1.3 統(tǒng)計(jì)分析 采用EXCEL2010 對(duì)數(shù)據(jù)進(jìn)行分析及統(tǒng)計(jì)細(xì)菌耐藥性。應(yīng)用IBM SPSS Statistics 22.0對(duì)數(shù)據(jù)進(jìn)行統(tǒng)計(jì)處理,采用卡方檢驗(yàn)進(jìn)行統(tǒng)計(jì)學(xué)比較,線性關(guān)系采用直線回歸分析,P≤0.05 為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 標(biāo)本來(lái)源及分離率變化 2014 年至2020 年共分離鮑曼不動(dòng)桿菌2 282 株、1 076 人次,大腸埃希菌3 759 株、2 745 人次,銅綠假單胞菌5 615 株、2 046 人次,肺炎克雷伯菌2 889 株,1 700 人次。分別來(lái)源于痰(9 348 株,64.27%),尿(2 550 株,17.53%),血(809 株,5.56%),膿液和分泌物(1 080株,7.43%),其它標(biāo)本(758 株,5.21%)。
2.2 細(xì)菌一周后再次分離耐藥性變化 針對(duì)臨床常見(jiàn)的幾種革蘭陰性桿菌(大腸埃希菌、銅綠假單胞菌、肺炎克雷伯菌和鮑曼不動(dòng)桿菌),一周后對(duì)抗生素耐藥率幾乎都有所增加,但大多數(shù)差異不具有統(tǒng)計(jì)學(xué)意義,見(jiàn)表1。
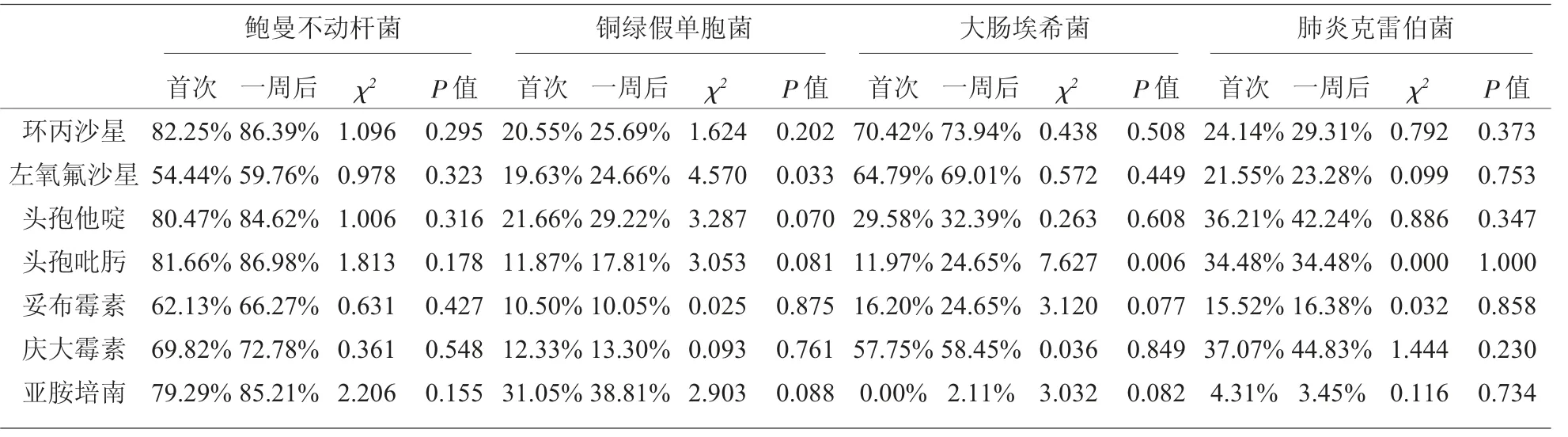
表1 一周后分離菌耐藥性變化
2.3 首次分離敏感菌株一周后耐藥變化情況 部分首次分離敏感菌株出現(xiàn)耐藥,其耐藥率變化情況與細(xì)菌和抗生素有關(guān)見(jiàn)表2。耐藥變化率以鮑曼不動(dòng)桿菌最高,30%左右敏感菌株在一周后變?yōu)槟退幹辏夷退幮宰兓拭黠@高于其它菌株 (表2)。細(xì)菌對(duì)抗生素耐藥性變化率與本院細(xì)菌耐藥率呈正線性相關(guān),見(jiàn)表3、圖1。
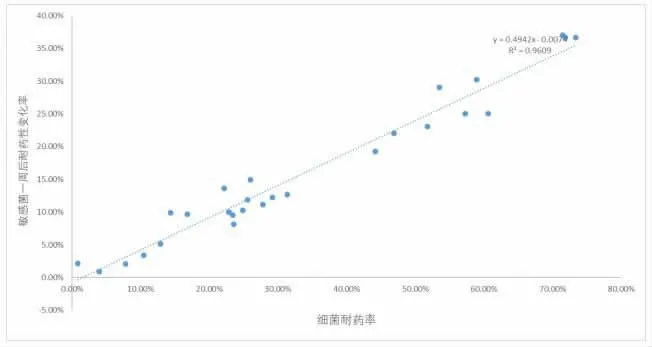
圖1 首次分離敏感株一周后耐藥性變化率與細(xì)菌總耐藥率關(guān)系
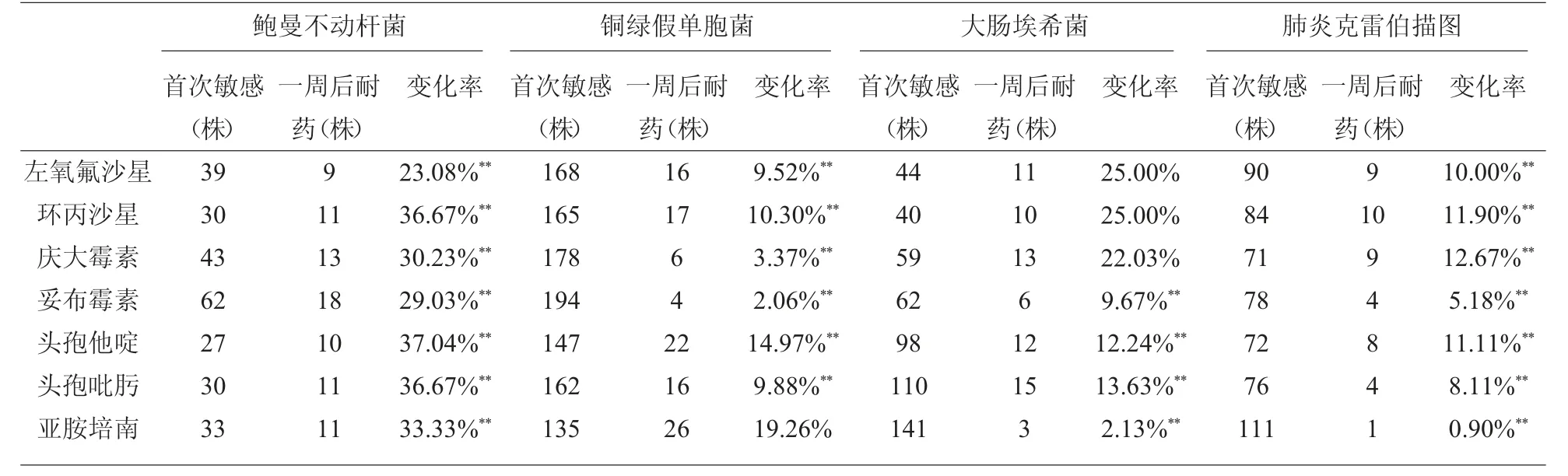
表2 首次敏感菌株一周后分離為耐藥株變化率
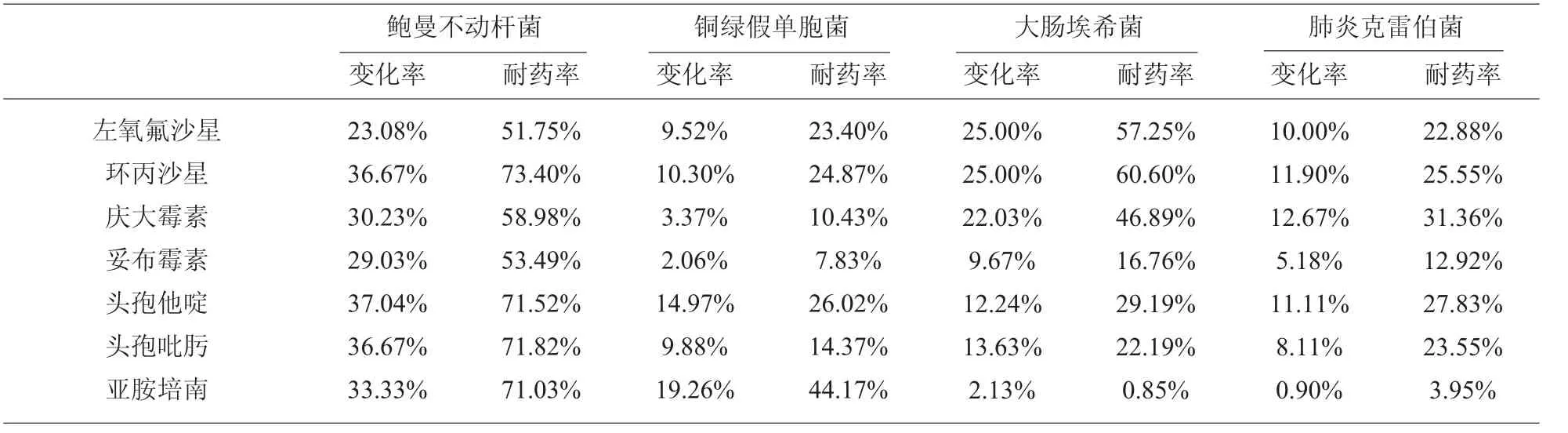
表3 首次分離敏感株一周后耐藥性變化率與細(xì)菌總耐藥率
3 討論
細(xì)菌耐藥問(wèn)題已是全球性問(wèn)題,耐藥菌感染會(huì)降低患者生活質(zhì)量、延長(zhǎng)住院周期、增加死亡率[1-4],同時(shí)也會(huì)增加患者及家屬經(jīng)濟(jì)負(fù)擔(dān)。對(duì)社會(huì)而言,耐藥菌也會(huì)增加社會(huì)經(jīng)濟(jì)負(fù)擔(dān),導(dǎo)致國(guó)家GDP 損失[5-6]。抗生素濫用被認(rèn)為是導(dǎo)致細(xì)菌耐藥性發(fā)展的重要因素,抗生素合理使用可明顯遏制細(xì)菌耐藥性發(fā)展[3,7]。然而在我國(guó)抗生素濫用問(wèn)題仍比較嚴(yán)重[8]。導(dǎo)致抗生素濫用的原因較多,部分是由于細(xì)菌培養(yǎng)時(shí)間較長(zhǎng),針對(duì)部分特別是重癥患者細(xì)菌藥敏結(jié)果顯得相對(duì)滯后所致,此時(shí)精準(zhǔn)詳盡的細(xì)菌分布及耐藥性流行病學(xué)資料為臨床經(jīng)驗(yàn)用藥提供可靠的實(shí)驗(yàn)室數(shù)據(jù)尤其重要。本文主要分析患者在住院過(guò)程中,一周后一月內(nèi)再次分離相同菌時(shí),此菌耐藥性變化,為臨床治療和臨床感控提供理論參考。
據(jù)全國(guó)耐藥監(jiān)測(cè)網(wǎng)統(tǒng)計(jì),大腸埃希菌、銅綠假單胞菌、肺炎克雷伯菌和鮑曼不動(dòng)桿菌是我國(guó)臨床最常見(jiàn)的四種陰性桿菌,經(jīng)對(duì)我院2014 至2020年間數(shù)據(jù)分析,這四種菌同樣是我院最常見(jiàn)分離病原菌。大腸埃希菌是我國(guó)近年分離率最高的病原菌,肺炎克雷伯由于近年對(duì)碳青霉烯類(lèi)耐藥性呈明顯上升趨勢(shì)而受到重視[9]。銅綠假單胞菌是院內(nèi)感染常見(jiàn)病原菌之一,其感染常導(dǎo)致較高的短期死亡率[10]。鮑曼不動(dòng)桿菌分離率雖然較其它三種菌耐藥率稍低,但其具有極強(qiáng)的耐藥性,往往給臨床用藥選擇帶來(lái)極大的困難[11]。然而這四種臨床常見(jiàn)革蘭氏陰性桿菌感染患者后耐藥性變遷鮮有報(bào)道。
經(jīng)回顧性分析發(fā)現(xiàn),這四種陰性桿菌在同一患者一周后再次分離時(shí),細(xì)菌耐藥性均較首次分離有所增加,但其增加不具有統(tǒng)計(jì)學(xué)意義。然而通過(guò)進(jìn)一步分析發(fā)現(xiàn),首次分離敏感菌株最高超過(guò)30%會(huì)轉(zhuǎn)變?yōu)槟退幹辏渲絮U曼不動(dòng)桿菌變化率最高,明顯高于其它三種菌。比如鮑曼不動(dòng)桿菌對(duì)頭孢他啶耐藥率,首次分離耐藥率為80.47%,一周后再次分離耐藥率為84.62%,僅增加4.15%,雖然耐藥性有所增加,但兩者間并無(wú)明顯統(tǒng)計(jì)學(xué)差異,然而,首次分離對(duì)頭孢他啶敏感的鮑曼不動(dòng)桿菌在一周后37.04%會(huì)轉(zhuǎn)變?yōu)閷?duì)頭孢他啶耐藥。故我們分析一周后耐藥變化無(wú)統(tǒng)計(jì)學(xué)差異可能與樣本量有關(guān),如增加樣本量耐藥性變化可能就會(huì)有統(tǒng)計(jì)學(xué)差異。細(xì)菌耐藥性變化可能與多種因素有關(guān)。相對(duì)于社區(qū)獲得性感染,院內(nèi)感染細(xì)菌更常見(jiàn)于革蘭氏陰性桿菌[12],院內(nèi)感染細(xì)菌耐藥性較社區(qū)獲得性感染也更強(qiáng)[13-14],如首次分離菌株為社區(qū)感染在住院期間可能會(huì)受到院內(nèi)耐藥菌感染,此外,即使首次分離為院內(nèi)感染,也可能在一周后受到更耐藥的菌株感染。而在治療過(guò)程中,由于抗生素壓力篩選作用,原本弱勢(shì)的耐藥株由于敏感菌株的減少而可能發(fā)展為優(yōu)勢(shì)株,或者敏感的菌株也可能由于細(xì)菌基因突變而轉(zhuǎn)變?yōu)槟退幹闧15]。細(xì)菌耐藥基因轉(zhuǎn)移是細(xì)菌耐藥性發(fā)展的另一重要因素,在患者感染過(guò)程中,敏感菌株可能接受其它細(xì)菌或環(huán)境中耐藥基因而轉(zhuǎn)變?yōu)槟退幹闧16]。無(wú)論何種原因?qū)е录?xì)菌耐藥性轉(zhuǎn)變,都應(yīng)引起重視,應(yīng)根據(jù)耐藥性變化及時(shí)改變治療方案和臨床感控措施。
進(jìn)一步分析發(fā)現(xiàn),細(xì)菌耐藥性變化率與細(xì)菌對(duì)某種抗生素耐藥率呈明顯正線相性相關(guān)。鮑曼不動(dòng)桿菌因其極強(qiáng)的耐藥性、抗生素選擇困難、病死率高而受到廣泛關(guān)注[17-20],在我院鮑曼不動(dòng)桿菌耐藥性明顯強(qiáng)于其它幾種常見(jiàn)陰性桿菌,本研究發(fā)現(xiàn)相對(duì)于其它幾種陰性桿菌鮑曼不動(dòng)桿菌也最容易在一周后由敏感株轉(zhuǎn)變?yōu)槟退幹辍4送猓瑢?duì)同一種菌而言,對(duì)某種抗生素耐藥性越強(qiáng)越容易由敏感株轉(zhuǎn)變?yōu)槟退幹辏缥以捍竽c埃希菌對(duì)喹諾酮類(lèi)耐藥率高于氨基糖苷類(lèi)和β-內(nèi)酰胺類(lèi)抗生素,其一周后耐藥變化率也明顯高于這兩類(lèi)抗生素。然而是由于細(xì)菌耐藥性容易變化導(dǎo)致細(xì)菌耐藥率高,還是細(xì)菌耐藥率高導(dǎo)致細(xì)菌耐藥性容易變化尚待進(jìn)一步研究。所以對(duì)于尤其本院耐藥率高的菌株,即使首次分離為敏感株,也應(yīng)做好預(yù)防措施防止其向耐藥菌轉(zhuǎn)變,并同時(shí)做好耐藥監(jiān)測(cè),及時(shí)根據(jù)耐藥性變化調(diào)整抗生素治療方案。

