預見性護理在小兒腹腔鏡手術患兒預防非計劃性低體溫中的應用
秦呈燕,馮少君,張愛萍
(1.泰安市第一人民醫院 山東泰安271000;2.山東第一醫科大學第二附屬醫院)
小兒非計劃性低體溫是指患兒發生治療性或計劃性以外低體溫的病理現象。有研究結果顯示,非計劃性低體溫是最早報道的小兒全身麻醉后不良反應,也是小兒外科手術常見并發癥,其發病率達4.5%~78.3%[1]。如處理不當可導致圍術期寒戰、嗜睡、呼吸抑制、增加感染風險、麻醉復蘇延遲、凝血障礙等不良后果,嚴重者甚至會導致死亡[2]。小兒機體免疫功能低下、體溫調節能力差是術中低體溫高發的關鍵因素,因此預防術中低體溫是圍術期安全管理的重要內容[3]。本研究在查閱相關文獻的基礎上,對非計劃性低體溫的發病機制、誘發因素、危害性、預防方法及護理要點進行分析,運用預見性護理模式對小兒腹腔鏡手術患兒實施護理,效果滿意。現報告如下。
1 資料與方法
1.1 臨床資料 選取2021年5月1日~2022年11月30日我院收治的76例腹腔鏡手術患兒為研究對象,男59例、女17例,年齡3個月~14歲;麻醉時間>1 h;美國麻醉醫師協會(ASA)分級1~2級;手術種類包括急性腸套疊復位+闌尾切除術、雙側隱睪松解固定術、梅克爾憩室切除術、膽總管囊腫切除術膽道重建、先天性腎積水腎盂成型、腹腔腫瘤切除術。依據入院順序分組,將前期入院的38例設為對照組,后期入院的38例設為觀察組。對照組男30例、女8例,年齡3個月~14歲,平均(5.2±1.5)歲;觀察組男29例、女9例,年齡3個月~13.6歲,平均(5.3±1.2)歲。兩組基線資料比較差異無統計學意義(P>0.05)。本次研究充分告知入組患兒家屬,均取得同意后簽署知情同意書,并符合《赫爾辛基宣言》相關倫理原則。
1.2 方法
1.2.1 對照組 實施常規護理模式。術前訪視評估患兒病情,同時與家屬交流關于手術的基本流程、術中可能出現的情況和應對方法,告知家屬配合注意事項。患兒進入手術室后協助全身麻醉、擺好體位,用毛毯覆蓋患兒肢體,調節手術室溫度24.0~26.0 ℃,濕度50%~60%,連接生命體征監護儀與肛溫探頭。術后安置患兒在復蘇室觀察,清醒后送回病房,告知家屬術后照護要點,繼續心電監護。
1.2.2 觀察組 實施預見性護理模式。體溫監測是圍術期護理的關鍵內容,必須通過正確、安全的測量方法監測患兒核心體溫的動態變化。核心溫度的最佳監測部位是肺動脈,但該方法是侵入性操作,不適用非心臟手術患兒。目前,常采用非侵入式核心溫度監測法,直腸或膀胱溫度最接近核心溫度,小兒肛溫標準36.5~37.5 ℃[1]。本組通過監測直腸溫度觀察患兒核心溫度變化,術中選擇肛溫探頭鏈接麻醉監護儀,依據體溫變化調節術中輸注的液體、氣體及充氣加溫毯溫度。①手術室保溫護理:根據預防圍術期患者低體溫最佳證據[4]相關內容,手術室護士于術前評估患兒非計劃性低體溫發生風險(A級推薦)以及手術時間≥30 min的全麻患兒應監測體溫,麻醉誘導前使用加溫設備保護體溫(B級推薦),有利于預防術中低體溫發生。患兒進入手術室前30 min接受預保溫處理,采用室溫棉被包裹軀體、戴棉帽后轉入手術室,避免途中體內熱量丟失。術前30 min維持手術室溫度24.0~26.0 ℃,濕度維持50%~60%。患兒進入手術室后,于麻醉前使用充氣加溫毯保溫,溫度設定在38.0 ℃;對患兒進行麻醉操作時用巾單遮蓋非操作部位,減少暴露位置及暴露時間;將腹部消毒液加溫至38 ℃左右,完成消毒后用無菌紗布擦干皮膚,然后貼敷手術薄膜,確保腹部干燥。②手術中保溫護理:a.呼吸道保溫。術中需要濕化加熱麻醉氣體(A級推薦)[4]。完成氣管插管后,低溫干燥的麻醉氣體直接進入至肺臟,會降低患兒的核心溫度。為此需要增強麻醉氣體的溫度,麻醉回路接收的氣體經過濾器后具有保溫保濕作用,麻醉氣體可以通過麻醉回路保溫后供給患兒[5]。b.腹腔保溫護理。腹腔鏡手術建立CO2氣腹后操作,低溫CO2氣體直接注入腹腔可能引發患兒核心體溫降低。本研究使用加溫氣腹機將氣體加溫至38.0 ℃左右注入腹腔建立氣腹。c.輸液保溫護理。本研究根據要求使用加溫裝置將液體、血液制品加溫至37 ℃左右輸入,不建議采用水浴和微波加溫紅細胞的方法、且溫度不超過43 ℃(A級推薦)[4]。③手術后保溫護理:手術結束后,監測患兒核心體溫過低時不應拔除氣管插管,待復溫后拔管。患兒轉入麻醉復蘇室或PICU前重新測定核心溫度,核心溫度≥36 ℃方可轉運,核心溫度<36 ℃的患兒采取主動加溫至核心溫度≥36 ℃(B級推薦)[4]。對低體溫患兒實施緩慢升溫,輕度低體溫患兒升溫速度控制在0.3~1.2 ℃/h,重度低體溫及心功能差的患兒控制在3 ℃/h左右[6]。要求患兒手術后病床預熱,并使用監護儀繼續監測核心溫度及心率,保障手術后恢復順利。
1.3 觀察指標 根據直腸溫度監測患兒麻醉前30 min(T1)、手術開始時(T2)、手術進行30 min(T3)、手術結束時(T4)的核心體溫。麻醉恢復時間包括恢復自主呼吸時間、麻醉后蘇醒時間、復蘇室停留時間。統計患兒并發癥發生率,包括術中低體溫、術后寒戰、躁動等。
2 結果
2.1 兩組不同時間點核心體溫比較 見表1。
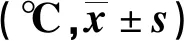
表1 兩組不同時間點核心體溫變化比較
2.2 兩組術后麻醉恢復時間比較 見表2。
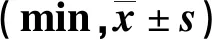
表2 兩組術后麻醉恢復時間比較
2.3 兩組并發癥發生率比較 觀察組發生低體溫2例、寒戰1例,并發癥發生率為7.89%(3/38);對照組發生低體溫3例、寒戰2例、躁動1例,并發癥發生率為13.16%(5/38)。觀察組并發癥發生率低于對照組,兩組比較差異有統計學意義(P<0.05)。
3 討論
非計劃性低體溫與手術不良結局密切相關,雖然前期預防護理有一定效果,但是由于患兒自我保暖意識差、生理功能脆弱及圍術期保暖措施不當等因素影響,非計劃性低體溫仍時有發生。其機制主要是兒童體溫調節中樞發育不健全,對體溫調節能力較差,加上體質量與體表面積之比較低和皮下脂肪較少。上述因素使得患兒尤其是嬰幼兒更容易受環境溫度干擾,加快在寒冷環境中體溫散失速度。此外,靜脈麻醉劑、吸入麻醉劑會影響熱穩態、擴展血管增加散熱和抑制顫抖產熱[7-8]。如果患兒術中出現低體溫現象,可以引起體循環供血不足以及凝血功能障礙,增加術后并發癥發生率,進而增加護理治療難度。有報道顯示,當加溫儀器溫度設定為38 ℃時,有利于患兒術中核心體溫的穩定并能抑制炎癥因子的釋放[9]。故本研究采用了加溫氣腹機將 CO2氣體加溫至38 ℃后建立氣腹等措施,取得滿意效果。
總之,以往腹腔鏡圍術期護理過程側重監護患兒生命體征,針對預防低體溫的護理措施較少[10]。本研究中,我們充分認識圍術期預防低體溫的重要性,采用預見性護理模式,在查閱相關文獻結合患兒具體病情的基礎上進行風險預測評估,提前采取合理的術前、術中及術后保溫措施,降低了護理風險、提升了護理質量、改善了預后。需要注意的是,在根據核心溫度監測結果,并對患兒進行主動加溫護理時,還應該注意避免體溫過高給患兒帶來的不良影響。

