T細胞亞群與遷延性細菌性支氣管炎氣道損害相關性研究
黃 龍,王水蓉,蔡 雪,何金州,陶 沛
1.成都市龍泉驛區婦幼保健院兒科,四川成都 610100;2.廣元市中心醫院兒科;四川廣元 628000;3.成都市婦女兒童中心醫院呼吸內科,四川成都 610000
遷延性細菌性支氣管炎(PBB)是兒童常見的一種由卡他莫拉菌、肺炎鏈球菌等細菌引起的氣道慢性感染類疾病,若病情未得到及時有效診治,可導致氣道破壞、重塑、擴張,嚴重降低患兒生活質量,并增加不良病情轉歸的風險,故對其進行研究意義重大[1-2]。根據既往報道及長期臨床工作經驗,PBB患兒氣道損害發生率及嚴重程度不盡相同,提示某些個性化的因素參與了PBB患兒氣道損害與進展[3-4]。NTESOU等[5]報道,對年齡在5~14歲PBB兒童進行支氣管內活檢及蘇木精-伊紅染色發現,長期PBB可激活先天性免疫通路,導致包括淋巴細胞在內的免疫炎癥微環境的改變與氣道損害,提示淋巴細胞與PBB氣道損害有關。T淋巴細胞是占人體數量最多的淋巴細胞,能識別抗原,調控機體對細菌等病原菌的免疫應答,其水平紊亂被證實參與毛細支氣管炎、喘息性支氣管炎等多種呼吸系統疾病的發生[6-7]。但現階段關于T細胞亞群與PBB氣道損害相關性的報道較少,是否能為臨床防治PBB氣道損害提供一個新思路尚不明確。基于此本研究探討T淋巴細胞亞群與PBB氣道損害相關性,旨在為臨床深入認識PBB氣道損害機制、促進病情良好轉歸等提供參考,現報道如下。
1 資料與方法
1.1一般資料 選取2019年6月至2022年1月在成都市龍泉驛區婦幼保健院就診或體檢的112例PBB患兒(PBB組)、112例非PBB患兒(非PBB組)及112例健康體檢兒童(對照組)作為研究對象。納入標準:PBB組符合PBB診斷標準[8];非PBB組符合細菌性支氣管炎診斷標準[8];均無先天性呼吸系統解剖畸形。排除標準:先天性免疫功能缺陷者;合并血液系統疾病者;合并其他感染性疾病患者;哮喘、慢性阻塞性肺疾病、支氣管擴張癥患者。PBB組女65例,男47例;年齡2~14歲,平均(5.87±1.60)歲;體重12~49 kg,平均(19.53±3.62)kg;非PBB組女59例,男53例;年齡2~13歲,平均(5.69±1.72)歲;體重11~51 kg,平均(20.02±4.14)kg;對照組女61例,男51例;年齡2~15歲,平均(5.73±1.65)歲;體重11~52 kg,平均(20.38±4.55)kg。3組性別、年齡等一般資料差異無統計學意義(P>0.05),均衡可比。3組兒童法定監護人知曉本研究內容,自愿加入,并簽署知情同意書。本研究經醫院倫理委員會審核通過(倫理批號:KY-YS-2022-002)。
1.2方法
1.2.1T淋巴細胞亞群檢測 于就診或體檢時采集受試兒童外周靜脈血5 mL,采用流式細胞技術檢測CD3+T細胞(參考范圍:61%~77%)、CD4+T細胞(參考范圍:33%~58%)、CD8+T細胞(參考范圍:13%~39%),計算CD4+/CD8+(參考范圍:0.71~2.78)。流式細胞儀(BriCyte E6 型)及抗CD3、抗CD4、抗CD8、溶血素、細胞洗液、FACS清洗液均購自深圳邁瑞生物醫療電子股份有限公司。
1.2.2氣道損害程度評估[8]PBB組就診時均行支氣管鏡檢查評估氣道損害及其嚴重程度。重度:黏膜腫脹、充血,氣道黏膜分泌物增多,管腔被形成的黏液栓阻塞;中度:氣道黏膜分泌物增多,黏膜腫脹、充血,管壁附著有膜狀分泌物;輕度:氣道黏膜呈慢性化膿性炎癥性改變,黏膜水腫、蒼白;無:尚無氣道損害。
1.3觀察指標 (1)比較各組T細胞亞群水平。(2)比較PBB組不同氣道損害程度患兒T細胞亞群。(3)分析PBB不同T細胞亞群水平者氣道損害的危險度。(4)分析T細胞亞群與PBB氣道損害程度關系。(5)分析PBB氣道損害的相關影響因素。(6)分析T細胞亞群評估PBB氣道損害的價值。
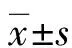
2 結 果
2.1各組T細胞亞群比較 3組CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+比較,差異均有統計學意義(P<0.05)。見表1。
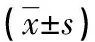
表1 各組T細胞亞群比較
2.2PBB組不同氣道損害程度患兒T細胞亞群比較 與無氣道損害者比較,輕度、中度、重度氣道損害兒童CD3+T細胞、CD8+T細胞呈降低趨勢,CD4+T細胞、CD4+/CD8+呈升高趨勢,組間兩兩比較差異均有統計學意義(P<0.05)。見表2。
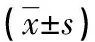
表2 PBB組不同氣道損害程度患兒T細胞亞群比較
2.3PBB不同T細胞亞群水平者氣道損害的危險度RR分析顯示,CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+異常者發生氣道損害的風險分別是正常者的3.226、22.636、8.376、39.316倍,差異有統計學意義(P<0.05)。見表3。

表3 PBB不同T細胞亞群水平者氣道損害的危險度分析
2.4T細胞亞群與PBB氣道損害程度的相關性 CD3+T細胞、CD8+T細胞與PBB氣道損害程度呈負相關(r=-0.802、-0.833,均P<0.001),CD4+T細胞、CD4+/CD8+與PBB氣道損害程度呈正相關(r=0.704、0.817,均P<0.001)。
2.5多因素Logistic回歸分析 以PBB氣道損害情況作為因變量(無=0,有=1),納入T細胞亞群作為自變量(均按實際值賦值)進行多因素Logistic回歸分析顯示,CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+均與PBB氣道損害顯著相關(P<0.05)。見表4。

表4 PBB氣道損害的多因素Logistic回歸分析
2.6T細胞亞群評估PBB氣道損害的ROC曲線 繪制T細胞亞群評估PBB氣道損害的ROC曲線,結果顯示,單一指標中,CD4+/CD8+的AUC最大,但低于各T細胞亞群聯合評估的AUC。見表5。

表5 T細胞亞群評估PBB氣道損害的ROC曲線分析結果
3 討 論
PBB主要癥狀體征包括長期慢性濕性咳嗽、痰咳、哮鳴音、喘息、肺部濕啰音、喘鳴等,病情嚴重程度及預后效果與患兒氣道損害情況密切相關,所以對PBB氣道損害機制進行研究是必要的[9]。
CD3+T細胞可傳遞抗原信號,其水平降低提示機體免疫功能減弱[10]。CD4+T細胞可直接反映機體免疫力,是對抗病原菌重要免疫細胞,其水平降低可導致急性感染類疾病的發生[11]。CD8+T細胞在生理狀態下與CD4+T細胞保持動態平衡,可避免過度的細胞免疫反應[12]。本研究結果顯示,與健康對照人群相比,PBB與非PBB的T淋巴細胞呈現出不同的變化特點,其中非PBB組CD3+T細胞、CD4+T細胞減少,CD8+T細胞增多,這是典型T淋巴細胞免疫功能減弱的表現,從而增加急性感染風險。本研究結果顯示,PBB組CD3+T細胞、CD8+T細胞減少,CD4+T細胞增多,CD4+/CD8+升高,各T淋巴細胞亞群變化趨勢較為復雜,與羅云等[13]報道一致,這提示T淋巴細胞亞群紊亂與慢性支氣管炎發生有關。CD3+T細胞減少反映PBB患兒免疫功能低下,所以導致病程較長、病情遷延不愈;CD4+T細胞增多,CD8+T細胞減少,可誘發白細胞介素-1、白細胞介素-6、腫瘤壞死因子-α等免疫炎癥介質活化與大量分泌,從而對機體造成慢性炎癥損傷[14-15]。可見檢測T淋巴細胞亞群評估PBB患兒免疫功能時,應結合CD3+T細胞、CD4+T細胞、CD8+T細胞,以及CD4+/CD8+進行綜合評價。
本研究還發現,與無氣道損害者比較,輕度、中度、重度氣道損害患兒CD3+T細胞、CD8+T細胞呈降低趨勢,CD4+T細胞、CD4+/CD8+呈升高趨勢,且CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+異常者發生氣道損害的風險分別是正常者的3.226、22.636、8.376、39.316倍,提示T淋巴細胞紊亂程度與PBB患兒氣道損害程度有關。蔡利紅等[16]報道,與單純痰栓堵塞組及無阻塞組比較,存在氣道重度損害患兒CD3+T細胞、CD8+T細胞減少,T淋巴細胞亞群比例紊亂,本研究觀點與之存在相似之處。細菌在PBB患兒氣道形成生物膜,T淋巴細胞免疫功能低下和抑制性T淋巴細胞缺陷,不僅使細菌擁有良好的生存環境,還導致白細胞介素-1、白細胞介素-6、腫瘤壞死因子-α等炎癥介質失去抑制性的限制機制,大量合成,對氣道黏膜、上皮細胞造成炎性損傷,從而導致水腫、分泌物增多、黏膜充血等氣道損害[17-18]。本研究結果顯示,CD3+T細胞、CD8+T細胞與PBB氣道損害程度呈負相關,CD4+T細胞、CD4+/CD8+與PBB氣道損害程度呈正相關,提示針對PBB患兒,提升CD3+T細胞及在一定程度范圍內保證CD8+T細胞水平,有利于保護氣道,避免長期炎癥刺激導致的繼發性支氣管軟化、擴張等,從而促進預后的改善,這為臨床防治PBB及氣道損害提供了一個新思路。但徐柯等[19]研究指出,支氣管炎患兒CD4+/CD8+下降,本研究結果不同,其原因可能是:(1)納入患兒樣本量不同;(2)PBB為長期、慢性、遷延性疾病,機體免疫系統對急性支氣管炎與PBB的應答不同。因此,下一步仍需增加研究對象數量,比較分析急性支氣管炎、PBB患兒T淋巴細胞亞群的變化,以進一步闡明問題。
目前支氣管鏡是臨床評估氣道損害的重要方法,但其為侵入性檢查,且常需提前預約,延長患兒就醫時間,影響疾病診治效率。雖然以上有學者研究了T淋巴細胞亞群在PBB氣道損害中作用,但大多單純局限于不同分組水平的比較,運用T淋巴細胞亞群定量評估氣道損害的報道鮮見。本研究通過ROC曲線分析發現,CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+評估PBB氣道損害的AUC依次為0.783、0.751、0.764、0.804,其中CD4+/CD8+的AUC最大,提示檢測外周血CD4+/CD8+可作為評估PBB患兒氣道損害的指標。同時CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+聯合評估患兒氣道損害的AUC為0.892,表明聯合檢測T淋巴細胞亞群能進一步提高評估的可靠性,為臨床評估PBB氣道損害提供了一個非侵入性、易于獲取的方案。值得注意的是,不同醫療單位CD3+T細胞、CD4+T細胞、CD8+T細胞、CD4+/CD8+的參考范圍可能不同,本研究在分析危險度時依據的是成都市龍泉驛區婦幼保健院的,可能會降低研究結果在其他單位的適用性,這也是本研究的不足所在,后續仍需完善質量控制方法深入探討。
綜上所述,PBB患兒T淋巴細胞亞群紊亂,CD3+T淋巴細胞免疫功能低下和CD8+抑制性T淋巴細胞缺陷與氣道損害及其嚴重程度密切相關,聯合檢測有望為氣道損害的評估提供一種非侵入、便捷性的手段,為臨床防治PBB及氣道損害提供了一個新思路。

