吞咽康復訓練聯合正性激勵護理對腦梗死后吞咽障礙的影響
周 芬 馬 娟 王麗英
吞咽障礙是腦梗死后常見并發癥。吞咽康復訓練為腦梗死后吞咽障礙現行的優選促康復技術,但單用療效有限。正性激勵指借助于激勵與正性引導方式紓解干預對象消極心緒、構建成功信心、促升合作度、提高問題解決成效的心理護理技術。本研究嘗試采用吞咽康復訓練聯合正性激勵護理模式對腦梗死后吞咽障礙患者進行干預,效果較好,現報道如下:
1 資料與方法
1.1 對象與分組 選取2020年10月至2022年3月于我院就治的腦梗死后吞咽障礙患者90例。納入標準:洼田飲水試驗≥3級,意識、溝通正常,病情平穩。排除標準:其他原因所致吞咽障礙、認知精神障礙、慢性肺部疾病、肺部感染、惡性腫瘤。患者均知情同意。以隨機數字表法分為觀察組與對照組,各45例。
1.2 干預方法 兩組皆接受綜合性藥療、健康指導、并發癥防控、基礎照護等措施。對照組在此基礎上加用吞咽康復訓練護理:訓練活動安排于餐前60分鐘,于專業康復訓練師指導、專科護士協助下實施,并依患者洼田飲水試驗評估結果行吞咽康復訓練方案的個性化適調,每次訓練30分鐘,每日訓練兩次。① 囑患者于舒適坐位狀態下啟動吞咽康復訓練程序,以大拇指對自身雙側咬肌、口唇部及軟腭部等進行按摩,接著做出噘嘴、齜牙、鼓腮、伸舌等一系列運動動作,完成唇舌肌能力康復訓練。② 指導患者施行舌推、舌頂動作,將舌尖部伸出口外,以貼近兩側口角為目標行左右擺動,以舌尖對上下唇施行觸碰。舌肌功能不佳者,由護士戴上手套協助正確有效完成舌肌運動訓練。③ 指導患者完成空咀嚼動作訓練,使口腔咀嚼能力獲得恢復。④ 指導患者按深吸氣-憋氣-咳嗽流程進行訓練,以此構建起排除氣管異物之防御性反射機制,獲得誤吸規避能力。⑤ 濕潤患者口唇部,以冰凍無菌棉棒為工具刺激前后腭弓部、咽后壁等,待其適應刺激后,再以冰凍棉球為工具重壓舌根部,直至患者做出嘔吐、咳嗽動作。完成上述冷刺激訓練后以冰水漱口,并囑患者行空吞咽動作。每項訓練時間均為6分鐘左右,每日兩次。
觀察組在對照組基礎上聯合正性激勵護理干預。實施方式:① 責任護士與患者及其親屬展開目的性訪談與深度溝通,就吞咽障礙患者認知水準、性格特質、心境狀態等信息行細致入微的捕捉評估,詳細宣講吞咽障礙病因病機、治療方案、預期成效等,構筑起護患間互信感與康復訓練價值觀。② 向抑郁、焦慮的患者面授深呼吸情緒調理法、音樂情緒調理法、正念減壓情緒調理法等心理自護技術,使惡劣心緒獲得及時宣泄,對消極情緒應激源的關注度可獲得正性轉移。③ 邀請已獲益于吞咽康復訓練高依從行為的同類病友現身說法或遠程微信視頻交流,將依從吞咽康復訓練后所獲得積極康復成效展現于患者眼前,使患者自真實成功案例中獲得正性激勵,堅定吞咽康復訓練踐行意愿,確認自身亦具備足時、足量、足項目、正確無誤完成吞咽康復訓練任務的效能,觸發積極康復成果期待并為之做出努力。④ 密切關注患者康復訓練過程中的點滴成果與進步,自然高調地引領患者發掘并確認成果與進步,陽性強化正性激勵成果。⑤ 指導患者親屬陪伴、激勵,肯定患者康復訓練,于親朋好友微信群內分享康復訓練進步成果,引領患者查看、聽取微信群內親屬所給出的正性反饋信息,構建起強大的家庭社會正性激勵后盾。兩組均連續護理干預兩個月。
1.3 觀察指標 ① 以慢性病病恥感量表(SSCI)測評患者病恥感,由24個子條目構建而成,皆采用5級評分法,總分24~120分,評分愈高提示患者病恥感愈強烈。② 以標準吞咽功能評價量表(SSA)測評患者吞咽功能,評估內容涉及意識、呼吸、咽反射、頭與軀干控制、軟腭運動、自主咳嗽、喉反射及唇的閉合等,總評分17~46分,分值愈高提示患者吞咽功能愈差。③ 以自制量表測評患者吞咽康復訓練依從性,以項目齊全、流程方式正確、足時足量標準訓練為完全依從,訓練項目偶有遺漏、訓練流程方式偶有失誤、訓練時長與頻次偶有不足為部分依從;連續3次出現訓練項目有遺漏、訓練流程方式有失誤、訓練時長與頻次有不足為不依從。部分依從與完全依從合計為依從。
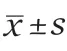
2 結果
2.1 兩組一般資料比較 觀察組:男27例,女18例;年齡(57.4±8.4)歲;文化程度:初中及以下19例(42.2%),高中及以上26例(57.8%);病程(20.4±5.5)日;美國國立衛生研究院卒中量表(NIHSS)評分(9.5±1.4)分;病灶位置:基底核區17例(37.8%),腦干14例(31.1%),大腦皮層8例(17.8%),皮 質下6例(13.3%)。對照組:男26例,女19例;年齡(57.7±8.2)歲;文化程度:初中及以下18例(40.0%),高中及以上27例(60.0%);病程(20.4±5.6)日;NIHSS評分(9.4±1.3)分;病灶位置:基底核區16例(35.6%),腦干13例(28.9%),大腦皮層10例(22.2%),皮質下6例(13.3%)。兩組性別、文化程度、病灶位置、年齡、病程、NIHSS評分比較,差異均無統計學意義(χ2= 0.05、0.05、0.29,t= 0.17、0、0.35,P>0.05)。
2.2 兩組干預前后病恥感、吞咽功能變化(表1) 干預前兩組SSCI、SSA評分比較,差異均無統計學意義。干預后兩組SSCI、SSA評分均低于干預前,且觀察組低于對照組,差異均有統計學意義。
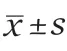
表1 兩組干預前后病恥感、吞咽功能變化 ()
2.3 兩組吞咽康復訓練依從率比較(表2) 觀察組吞咽康復訓練依從率95.6%(43/45),高于對照組的80.0%(36/45),差異有統計學意義(χ2= 5.07,P<0.05)。

表2 兩組吞咽康復訓練依從率比較 [例(%)]
3 討論
吞咽障礙不但可引發支氣管痙攣、脫水、誤吸及氣道阻塞等惡性后果,且會提高吸入性肺炎發生率,使患者陷于窒息甚至死亡威脅中[1]。即使患者僥幸未出現上述嚴重后果,漫長康復歷程、緩慢康復進度,亦會使其精神負荷重、病恥感油然而生且難獲擺脫,康復訓練依從性受損,康復預后與生活質量水準極不容樂觀[2]。研究[3]指出,吞咽功能之康復與患者健側腦運動皮質功能重組密切相關,故臨床多以吞咽訓練為康復手段,以期改善患者口唇部及軟腭部肌肉微觀結構,恢復攝食、吞咽功能。
本文結果顯示,干預后觀察組病恥感評分低于對照組。分析原因可能為:正性激勵注重于借助患者內外雙重積極因素進行信心構建,以護理人員的全程鼓勵引導、病友的康復成果正性展示與康復經驗分享、親朋好友的情感支撐構建外部正向支持體系,以多元化情緒自我調適技術的面授與鼓勵應用,調動患者內在積極效能,使護理對象全程、全維度置身于正性激勵外來支持與內部自我驅動通道之中,所接觸所感知信息皆具備樂觀、積極、正向、美好屬性,將其康復過程與希望、努力、上進等積極印象相關,對其病恥感形成了潛移默化的對抗與驅逐替代,故而實現了較佳的病恥感改善成效。
本文結果顯示,干預后觀察組吞咽功能評分低于對照組,表明吞咽康復訓練與正性激勵護理聯用模式有助于改善吞咽功能。究其原因:患者吞咽功能恢復度與康復訓練依從性間存在正相關性,正性激勵護理過程中,依患者心境實況與病情康復進度善用肯定、表揚等激勵手段,對其康復依從行為做出正面強化,使康復訓練行為出自內心自我驅動意愿而非外來強加,成功改變了常規模式下被動康復訓練的依從性不佳弊端,促升康復訓練活動合作度[4]。患者可在積極樂觀心境狀態下、醫護人員及親朋好友協同激勵支持下,足時、足項、科學、正確地踐行一系列吞咽康復訓練活動并自此獲益,將吞咽康復訓練所獨具的促功能康復積極效應發揮至最高水平,實現可靠的吞咽功能恢復目標。
此外,觀察組患者康復訓練依從率高于對照組。受病恥感控制與困擾的患者,與治療康復進程相伴隨的負面信息和情感體驗,使之對吞咽康復訓練成果期待值下降,康復價值認同度不足,康復訓練依從意愿、依從行為皆處于低值。正性激勵護理的應用,于護理從業者主導下,同類病友、親屬等聯合為其打造正性信息、良好情感體驗滲透體系,關注吞咽障礙患者在康復訓練知信行發展過程中的點滴進步并適時施行陽性強化,使其愉悅情緒在康復中占據主要地位[5]。及時發現有礙依從性提升的疑難問題,并給出強有力解決支持,驅動吞咽障礙患者在康復訓練依從性方面嘗試做出內在努力[6],為獲取更佳康復成效、滿足親朋好友與自我期待而高度依從吞咽康復訓練方案。

