床旁端坐呼吸訓練對慢性阻塞性肺疾病急性加重期合并呼吸衰竭患者肺功能和睡眠質量的影響
楊珊珊 馮春香
(金湖縣中醫院呼吸與危重癥科,金湖,211600)
慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Disease,COPD)是常見的呼吸道疾病,常見于中老年吸煙人群,慢性阻塞性肺疾病急性加重期(Acute Exacerbation of Chronic Obstructive Pulmonary Disease,AECOPD)是指氣道堵塞情況加重,病情危急。而呼吸衰竭是AECOPD發展過程中的常見并發癥,合并死亡率最高可達30%[1]。臨床治療AECOPD常使用無創正壓通氣并輔以常規護理,但這種方式在治療過程中會使患者出現排痰困難、呼吸功能和睡眠質量急劇下降的現象,導致治療效果不理想[2]。臨床實踐表明[3]床旁端坐呼吸訓練有利于改善患者的呼吸功能和肺功能,減少AECOPD發作,但目前無相關研究報道。本研究探討床旁端坐呼吸訓練對AECOPD合并呼吸衰竭無創正壓通氣患者肺功能和睡眠質量的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取2020年1月至2022年12月金湖縣中醫院呼吸與危重癥科就診的AECOPD伴呼吸衰竭且實施無創正壓通氣患者80例作為研究對象,按照隨機數字表法隨機分為對照組和觀察組,每組40例。對照組中男24例,女16例,年齡55~71歲,平均年齡(64.56±5.63)歲,COPD病程3~10年,平均病程(6.50±1.50)年;觀察組中男27例,女13例,年齡56~72歲,平均年齡(65.56±5.50)歲,COPD病程3.5~10.5年,平均病程(6.80±1.40)年;2組一般資料比較差異無統計學意義(P>0.05),具有可比性。本研究經金湖縣中醫院倫理委員會批準。
1.2 納入標準 1)經診斷確診為AECOPD;2)伴有呼吸衰竭者;3)患者及家屬知情且同意。
1.3 排除標準 1)臨床資料不完整者;2)精神異常無法正常交流者;3)中途轉院或退出者。
1.4 干預方法
對照組予以常規治療和護理干預,其中包括輔助排痰、呼吸訓練、健康教育、飲食護理等措施,連續干預10 d。觀察組在對照組的基礎上予以床旁端坐呼吸訓練,具體措施如下。
1.4.1 成立護理小組 由1名呼吸科主治醫生和8名護士組成,根據患者具體情況制定訓練方案,對患者進行護理干預之前,專職營養護理團隊需進行培訓,旨在提升對AECOPD伴呼吸衰竭的認識和護理水平,培訓內容包括COPD診斷標準、臨床表現、發病機制、治療方法、并發癥等,床旁端坐呼吸訓練方法、健康教育、心理護理、飲食控制等護理重點;輔助患者掌握正確呼吸方法,掌握氣囊壓力測量方法,拔管注意事項,排痰吸痰方法。
1.4.2 床旁端坐呼吸訓練 1)使用75%乙醇對患者訓練過程中的會用到的器具進行消毒,如啞鈴、腰帶等,待患者臨床癥狀和血流動力學趨于平緩后進行訓練;2)訓練項目包括上肢無支撐運動、縮唇呼吸訓練以及咳嗽訓練,在訓練之前,護理人員通過圖片、影像等方式輔助患者掌握呼吸訓練方法,具體內容如下。a.上肢無支撐運動:患者坐在輪椅上,雙足垂直著地,上肢緊握0.5~1.5 kg可調節重量的橡膠材質啞鈴,舉至頭部水平位置,保持2~3 s后放下。b.縮唇呼吸訓練:患者使用鼻腔吸氣,緩慢呼氣3~5 s。c.咳嗽訓練:患者深吸氣,上身稍微前傾,護理人員輕柔按壓患者腹部,通過口腔呼氣,重復3~5組后患者用力咳嗽。3)床旁端坐:患者面向輪椅,護理人員攙扶患者,緩慢移動其下肢,檢查各個導管、線路不會被絆倒后,輔助患者站立30~50 s,后將其放置于輪椅上,調整導管、線路,防止在后續訓練過程中出現脫管、誤吸的情況,檢查患者的臨床癥狀和生命體征,無異常后使用腰帶將患者系在輪椅上,以上準備工作完成后開始進行呼吸訓練。4)護理人員輔助患者進行呼吸訓練,縮唇呼吸訓練持續15 min后休息3 min,重復咳嗽訓練6次后休息1 min,而后進行上肢無支撐運動,重復8~10次,若患者身體條件允許可適當增加訓練。5)訓練完成后患者回到病床,再次檢查導管及路線,主治醫生檢查訓練結果,合格后完成此次訓練。床旁端坐呼吸訓練干預共進行10 d,2次/d,在出院前1 d結束干預。
1.5 觀察指標 1)臨床結局:觀察2組患者無創正壓通氣時間、住院時間、風險事件發生情況(誤吸、跌倒等);2)肺功能指標:比較2組患者在干預前和干預后10 d的肺功能指標,使用飛利浦肺功能檢測儀[上海涵飛醫療器械有限公司,國食藥監械(進)字2009第3212851號]檢測患者第一秒用力呼氣容積(FEV1)以及用力肺活量(FVC);3)睡眠質量在干預前和干預后10 d使用匹茲堡睡眠質量指數[4](PSQI)評估,該量表分7個維度,分值為0~21分,睡眠質量與分值成反比,得分越高,表示睡眠質量越差。
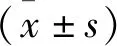
2 結果
2.1 2組患者臨床結局比較 干預后,觀察組無創正壓通氣時間、住院時間和風險事件發生率均低于對照組(P<0.05)。見表1。

表1 2組患者臨床結局比較
2.2 2組患者肺功能指標、睡眠質量比較 干預后,2組FVC、FEV1較干預前升高(P<0.05),且觀察組高于對照組(P<0.05)。2組睡眠質量均較干預前得到明顯改善(P<0.05),且觀察組睡眠質量較對照組更好(P<0.05)。見表2。

表2 2組患者肺功能指標、睡眠質量比較
3 討論
AECOPD常在COPD臨床癥狀加劇后出現,通常會伴有呼吸衰竭,在對AECOPD患者使用無創正壓通氣治療時,由于護理效果不佳,導致患者出現一系列不良反應,嚴重阻礙了患者預后,針對此類問題,此次研究探討了床旁端坐呼吸訓練干預對AECOPD合并呼吸衰竭無創正壓通氣患者肺功能和睡眠質量的影響。結果顯示觀察組在經過干預后無創正壓通氣時間、住院時間和風險事件發生率均低于對照組,分析其原因可能在于護理小組在對患者進行護理之前接受了專業、系統的培訓,提高了對AECOPD伴呼吸衰竭的認知,充分掌握了針對AECOPD伴呼吸衰竭而進行的一系列護理方法,并且在患者進行呼吸訓練的過程中,護理人員時刻參與,避免了患者出現摔倒、誤吸等情況,患者更加有安全感,依從性更高,積極配合訓練,減少了患者出現肺部過度充氣的情況,大大減少了風險事件的發生,增強了其呼吸肌耐受能力,有利于排痰和吸痰[5-6]。干預后2組FVC、FEV1明顯升高,且觀察組均更高,分析其原因在于患者端坐時,膈肌會向腹部移動,進而肺泡擴張,氣體的交換面積也隨之變大,且上肢無支撐運動可以改善患者的上肢肌肉能力,提高運動能力,通過循序漸進的運動改善了患者的呼吸功能,咳嗽訓練使患者體內的殘氣被排除,同時促進了排痰,縮唇呼吸訓練顯著的提高了患者肺活量,促進了肺部的氧氣交換,使其呼吸功能得到了顯著改善[7]。此次研究發現,在經過干預之后,患者的睡眠質量得到了顯著改善,分析其原因在于患者伴有呼吸衰竭的情況,導致在夜間呼吸困難,難以入睡,在經過床旁端坐呼吸訓練之后,患者的肺功能指標得到了顯著的改善,肺通氣和肺活量得到改善,并且排痰吸痰順利,呼吸衰竭的癥狀進一步緩解,因此睡眠質量得到了提高。
綜上所述,經過此次研究后發現,床旁端坐呼吸訓練在AECOPD合并呼吸衰竭治療患者中的效果更好,可以極大的促進患者的臨床結局,改善其肺功能指標和睡眠質量,對于臨床具有一定的借鑒意義。
利益沖突聲明:無。

