基于羅伊適應理論的快速護理團隊模式在急危重剖宮產術產婦急救中的應用
郭 芳,任艷芳,沙連靜
(新鄉醫學院第一附屬醫院 河南新鄉 453000)
急危重剖宮產術產婦病情進展較快,如果不及時對產婦病情進行診療,極易造成產婦病情加重,甚至威脅母嬰雙方生命安全[1]。在急危重剖宮產術產婦救治過程中,如果救治效率低及護理措施不到位,也可能造成產婦死亡[2]。既往流行病學調查發現,在急診剖宮產術產婦病情發展最為關鍵的0.5 h內,及時有效對產婦病情進行干預,產婦救治成功率呈上升趨勢[3-4]。因此,救治過程中護理團隊快速反應對產婦救治具有重要意義。在臨床救治過程中,快速反應隊伍主要是指具有較高專業技能團隊的醫務人員,在較短時間內對產婦病情進行識別,同時在短時間內對院內資源進行調配,及時控制產婦病情。但是在對急診產婦的救治過程中,只注重快速反應隊伍的建設,而忽略了產婦本身的舒適要求,造成產婦產生負性情緒,生活質量下降。因此對急危重剖宮產術產婦救治過程中利用羅伊適應理論,充分考慮產婦舒適度要求,對產婦預后具有重要意義。本研究主要通過基于羅伊適應理論的快速護理團隊模式在急危重剖宮產術產婦急救中的應用,以期對臨床產科急危重癥護理提供科學依據。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年2月1日~2022年2月1日在我院進行治療的急危重剖宮產術產婦120例作為研究對象。入選標準:①在我院門診行產前檢查且建立完善的孕婦保健手冊;②足月、單胎且子宮陰道發育正常;③確診為妊娠期糖尿病后采取治療,治療措施為飲食控制、適當運動,必要時加用胰島素治療。排除標準:①孕前無高血壓、糖尿病、冠心病、貧血等慢性病史,無心、肝、腎等內科疾病史;②無子宮手術病史;③無精神疾病。年齡23~42(33.02±2.55)歲,孕周39~41(40.47±0.56)周,孕次1~3(2.41±0.52)次,產次0~3(1.85±0.59)次,其中胎盤早剝34例、臍帶脫垂1例、子宮破裂14例、胎兒宮內窘迫71例。我院于2020年3月開展基于羅伊適應理論的快速護理團隊模式,在此之前采取常規護理模式;將2020年3月之前的60例設為對照組,將2020年3月之后的60例設為研究組。對照組年齡(30.75±3.27)歲;孕周(40.49±3.15)周;孕次(2.47±3.71)次;產次(1.83±0.56)次;類型:胎盤早剝15例,臍帶脫垂1例,子宮破裂8例,胎兒宮內窘迫36例。研究組年齡(30.89±3.52)歲;孕周(40.45±3.43)周;孕次(2.34±2.66)次;產次(1.87±0.89)次;類型:胎盤早剝19例,子宮破裂6例,胎兒宮內窘迫35例。兩組臨床資料比較差異無統計學意義(P>0.05)。所有研究對象均了解本次研究的目的及方法,該項研究獲得本院倫理委員會支持。
1.2 方法 對照組采取常規護理模式。研究組采取基于羅伊適應理論的快速護理團隊模式。①建立由急診產科醫生擔任組長的快速反應護理團隊,由急診科護士長擔任快速反應護理團隊副組長。同時,由產科病區醫生、護士及麻醉醫生等多學科醫護人員共同組成團隊,該團隊經過系統的急救專業知識以及臨床實踐操作。通過多次演練實習,提升組員之間的默契程度。②在快速護理團隊的實施過程中,將快速反應的預警標準進行簡化。護理過程中根據產婦病情嚴重程度給予紅色、黃色、藍色的不同顏色預警管理。當產婦病情較為危重,需要立刻進行剖宮產手術,甚至需要更為高級的生命支持系統時為紅色預警;當產婦病情較為危重,但是預估在12 h內可能發生病情進展為黃色預警;當產婦病情較重,但暫時不會威脅母嬰生命安全,預估可能會在24 h內發生相應病情進展為藍色預警。③實施過程中,保證團隊所有關聯人員的呼叫有效性。所有團隊值班醫護人員配備應急移動電話。護士站、搶救室等重要崗位設立專線電話,產婦預警時能夠迅速有效呼叫相關人員,縮短臨床急救處理時間。④在標準制訂過程中,統一化、標準化溝通模式主要是根據產婦目前的臨床狀況、醫學背景及健康狀況建議采取規范語言,避免由于交接過程中的隨意性以及盲目性造成醫學信息丟失,同時將準確信息推送給臨床醫生、麻醉醫生及相關護理人員,以便組內醫護人員快速掌握產婦病情,為臨床救治的效率提升奠定基礎。⑤在整個護理時期,開展基于情感的適應理論心理干預。急救過程中,產婦多處于否定狀態,該階段主要進行認知干預,通過介紹以往成功搶救案例,使其認識到疾病并非不可治愈,要保持積極樂觀態度,進一步促進康復。同時,針對處于憤怒階段的產婦,要及時根據產婦實際情況及性格特點選擇合適的情緒發泄方式。當產婦處于妥協階段時,則可以根據病情及病因進行交流,通過播放視頻、PPT等方式,讓產婦進一步了解治療現狀,促進其母嬰安全信念。如果產婦情緒處于絕望階段,醫護人員要根據產婦病情及情緒狀態,指導家屬多安排時間給予陪伴,聯合多種心理干預方法。當產婦情緒處于接受狀況,及時給予積極肯定的心理鼓勵,防止其再度出現負性情緒。
1.3 觀察指標 ①兩組治療效率比較。包括發生預警率、有效處理率及ICU入住率。②兩組新生兒結局比較。包括新生兒1 min Apgar評分,5 min Apgar評分,住院時間及臍帶血pH。
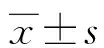
2 結果
2.1 兩組治療效率比較 見表1。

表1 兩組治療效率比較[例(%)]
2.2 兩組新生兒結局比較 見表2。
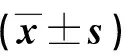
表2 兩組新生兒結局比較
3 討論
在對危重癥產婦的搶救過程中,通過建立有效快速反應團隊,可及時發現潛在危險,同時向醫護團隊預報,在臨床搶救中可有效降低不良事件發生率。因此,臨床對危重癥產婦救治過程中開展及時有效快速反應團隊,對產婦及新生兒預后具有積極意義。
本研究中,對產婦搶救過程中采取快速反應團隊,除了要求提高搶救效率,還應及時緩解產婦負性情緒,給予產婦積極康復心理引導。通過比較,研究組發生預警率、有效處理率、ICU入住率均優于對照組(P<0.05)。分析認為,傳統預警程序的流程較為繁雜,在面對突發事件時的準確應用情況不足。同時,常規護理措施的實施過程中,護理工作人員分工不明確,工作中銜接不準確,也會造成搶救信息不平衡,嚴重影響搶救效率。本研究中,首先成立快速反應團隊,通過危急重癥產婦病情進行快速甄別,有效進行預處理,及時通報病情,有助于醫護人員在最短時間內配合搶救,有效控制產婦病情變化,為改善預后提供了有利條件[5]。第二,預警中使用顏色進行簡化,有利于醫護人員快速識別,縮短處理時間。第三,設立專線,對需要心電監護、吸氧、體位調整的產婦能夠第一時間給予護理照料。第四,采用標準化溝通方式,對臨床醫護人員接手工作及擴展護理中提供便利條件。第五,在產婦不同階段心理狀況中,及時針對其情緒進行調整,使產婦積極面對治療,并指導家屬以家庭為中心協同護理,完善出院后延續護理。
綜上所述,在急危重剖宮產術產婦急救中采用基于羅伊適應理論的快速護理團隊模式,產婦及新生兒預后均改善,建議臨床推廣。但是本研究還存在一定局限性,由于納入研究的樣本量較小,產婦基礎性疾病、個體文化差異也是重要影響因素,因此有待多中心、大樣本研究進一步驗證。

