前路手術內固定與后路手術內固定治療脊柱骨折患者的臨床效果對比
龔衍丁


【摘要】 目的:比較前路手術內固定與后路手術內固定治療脊柱骨折患者的臨床效果。方法:選取2018年1月-2021年1月中國人民解放軍聯勤保障部隊第九〇〇醫院倉山院區收治的100例脊柱骨折患者,按照隨機數字表法將其分成對照組(50例)和試驗組(50例)。對照組行前路內固定手術,試驗組行后路內固定手術。比較兩組手術指標、手術效果、并發癥發生情況、影像學檢查結果。結果:與對照組比較,試驗組手術時間、住院時間、切口長度均更短,術中出血量、并發癥發生率均更低(P<0.05)。兩組下床時間比較,差異無統計學意義(P>0.05)。術后3個月,與對照組比較,試驗組手術效果優良率更高(P<0.05)。術后6個月,與對照組比較,試驗組的椎體前緣高度恢復率、椎體后緣高度恢復率均更高,Cobb角更低(P<0.05)。結論:后路手術內固定治療脊柱骨折相較前路手術內固定在手術指標、手術效果及功能恢復上均有明顯優勢,推廣價值更高。
【關鍵詞】 脊柱骨折 前路手術內固定 后路手術內固定
Comparison of Clinical Effect between Anterior and Posterior Internal Fixation in the Treatment of Spinal Fractures/GONG Yanding. //Medical Innovation of China, 2023, 20(11): 0-051
[Abstract] Objective: To compare the clinical effects of anterior and posterior internal fixation in the treatment of spinal fracture. Method: A total of 100 patients with spinal fracture admitted to Cangshan Hospital District of the 900 Hospital of the Joint Service Support Force of the People's Liberation Army of China from January 2018 to January 2021 were selected, they were randomly divided into control group (50 cases) and experimental group (50 cases) according to random number table method. The control group underwent anterior internal fixation, and the experimental group underwent posterior internal fixation. The surgical indexes, surgical effects, complications and imaging results were compared between the two groups. Result: Compared with the control group, the operation time, hospital stay and incision length of the experimental group were shorter, and the intraoperative blood loss and complication rate were lower (P<0.05). There was no significant difference in getting out of bed time between the two groups (P>0.05). 3 months after operation, compared with the control group, the rate of good and good results of the experimental group was higher (P<0.05). 6 months after operation, compared with the control group, the vertebral anterior margin height recovery rate and posterior margin height recovery rate of the experimental group were higher, and the Cobb angle was lower (P<0.05). Conclusion: Compared with anterior internal fixation, posterior internal fixation has obvious advantages in terms of surgical indicators, surgical effects and functional recovery, and has higher promotion value.
[Key words] Spinal fracture Anterior internal fixation Posterior internal fixation
First-author's address: Cangshan Hospital District of the 900 Hospital of the Joint Service Support Force of the People's Liberation Army of China, Fuzhou 350000, China
doi:10.3969/j.issn.1674-4985.2023.11.012
脊柱骨折作為當前臨床較為常見的一種創傷性骨折類型,統計提示其占所有骨折的5%~6%[1]。且脊柱骨折中以胸腰椎骨折最為常見,占脊柱骨折的40%以上,患者常伴有脊髓損傷或馬尾神經損傷[2]。研究證實,脊柱骨折患者在未能及時接受有效治療的情況下,患者脊柱承載能力喪失的同時會引發運動功能障礙等一系列臨床癥狀,嚴重者甚至完全喪失活動能力,對患者生活質量及生命安全均造成嚴重影響[3-4]。而內固定手術是當前臨床針對脊柱骨折患者最常用的治療方案,但基于患者手術進程中入路選擇的差異,其最終治療效果亦存在相應的差異[5-6]。本研究即以脊柱骨折患者為研究對象,針對前路手術內固定與后路手術內固定治療脊柱骨折患者臨床效果的差異進行比較研究,現報道如下。
1 資料與方法
1.1 一般資料 選取2018年1月-2021年1月聯勤保障部隊第九〇〇醫院倉山院區收治的100例脊柱骨折患者。納入標準:(1)影像學檢查(X線、CT)結果診斷為脊柱骨折;(2)胸腰椎損傷分類和嚴重程度評分系統(TLICS)評估結果≥5分[7],符合手術指征;(3)均為單節段脊柱骨折。排除標準:(1)伴惡性腫瘤疾病或腰椎管狹窄、骨質疏松癥;(2)伴其他骨折疾病、心肺功能疾病、嚴重臟器疾病;(3)伴神經系統疾病、免疫抑制疾病。以隨機數字表法將患者分為試驗組50例和對照組50例。本研究經醫院醫學倫理委員會批準,患者及其家屬知情同意。
1.2 方法 對照組采用前路手術內固定治療。患者接受全身麻醉,腹部懸空后呈俯臥位。主治醫生根據患者實際骨折情況選擇腹膜外或胸膜外入路方案,將其損傷脊椎相鄰上位椎體暴露后根據脊椎損傷情況科學選擇椎體鋼板和螺釘,置入后完成植骨融合與骨折復位,復位后完成螺釘固定,最后包扎切口,常規引流。
試驗組采用后路手術內固定治療。患者接受全身麻醉,體位同對照組。使用X線評估患者脊柱骨折的實際損傷情況,根據X線檢查結果完成損傷脊椎的定位,根據定位結果做切口并以此暴露關節、棘突等。以患者損傷脊椎為中心完成軟組織剝離后,于損傷脊椎上下相鄰的椎弓根置入定位針,經C型臂X線觀察定位針深度及方向。根據患者椎弓根內實際情況科學選擇椎體鋼板和螺釘,使用釘棒輔助完成骨折復位,使用棘突碎骨、自體髂骨等完成骨折缺損處的植骨融合,復位后完成螺釘固定,最后包扎切口。兩組患者術后均保持平臥休息狀態,接受抗感染治療及康復訓練。兩組患者均接受6個月隨訪。
1.3 觀察指標及判定標準 (1)手術指標:包括切口長度、手術時間、術中出血量、術后下床時間、住院時間、術后并發癥發生率(截止出院前)。(2)手術效果:于術后3個月評估兩組手術效果。參考毛永康等[8]研究成果使用以下標準,優秀為患者椎體骨折部位完全愈合,脊柱疼痛、畸形等臨床癥狀徹底消失,相關體征與脊柱功能均恢復正常;良好為患者脊柱疼痛、畸形等臨床癥狀顯著改善,但偶有疼痛,相關體征與脊柱功能基本恢復正常;中等為患者脊柱疼痛、畸形等臨床癥狀部分存在,相關體征與脊柱功能有所改善;較差為患者脊柱疼痛、畸形等臨床癥狀無明顯改善,相關體征與脊柱功能無明顯改善,伴明顯疼痛。優良率=(優秀+良好)例數/總例數×100%。(3)影像學結果:使用X線測定兩組患者術后6個月椎體前緣高度恢復率、椎體后緣高度恢復率及術前和術后6個月Cobb角。患者行側位X線拍攝,成片后于影片上畫線,使用游標卡尺測量患者椎體前緣、后緣高度,使用鄰椎折算法得到椎體原高度后,以椎體術后高度除以椎體原高度即得到椎體高度恢復率;Cobb角使用游標角度卡尺在X線矢狀面上進行測量。
1.4 統計學處理 采用SPSS 22.0統計學軟件進行數據分析,計量資料用(x±s)表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 對照組男35例,女15例;年齡20~65歲,平均(42.88±6.47)歲;骨折至手術時間5~54 h,平均(18.25±2.06)h;骨折類型:胸椎骨折16例,腰椎骨折34例;骨折原因:交通事故21例,高空墜落12例,意外摔傷15例,其他原因2例。試驗組男32例,女18例;年齡20~64歲,平均(42.95±6.98)歲;骨折至手術時間5~56 h,平均(18.33±2.52)h;骨折類型:胸椎骨折18例,腰椎骨折32例;骨折原因:交通事故22例,高空墜落10例,意外摔傷16例,其他原因2例。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
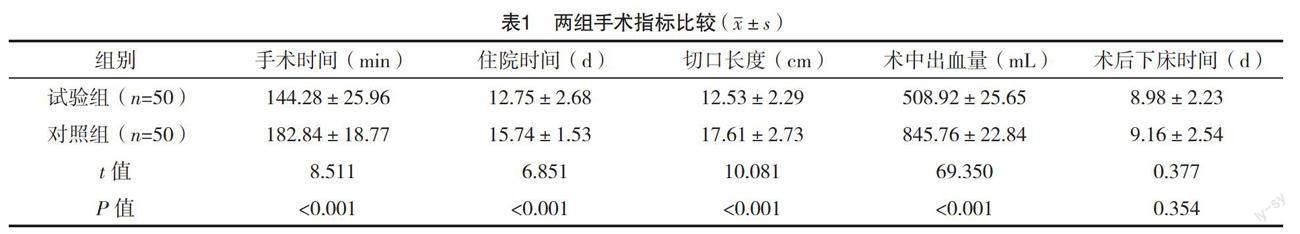
2.2 兩組手術指標比較 與對照組比較,試驗組手術時間、住院時間、切口長度均更短,術中出血量更少(P<0.05)。兩組術后下床時間比較,差異無統計學意義(P>0.05)。見表1。
2.3 兩組術后并發癥發生情況比較 試驗組并發癥發生率低于對照組(字2=4.332,P=0.037),見表2。
2.4 兩組手術效果比較 術后3個月,與對照組比較,試驗組手術效果優良率更高(字2=5.263,P=0.022),見表3。
2.5 兩組影像學結果比較 術后6個月,兩組Cobb角均低于術前,且試驗組椎體前緣高度恢復率、椎體后緣高度恢復率均高于對照組,Cobb角低于對照組(P<0.05)。見表4。
3 討論
脊柱作為維持人體平衡和負重功能的一項重要結構,其包括韌帶、椎間盤、椎間骨等多項結構[9]。而脊柱骨折作為當前臨床較為常見的一種骨折類型,患者多是在直接暴力因素作用下導致骨折,基于脊柱內椎管中伴有脊髓的原因,脊柱骨折患者亦常見脊髓神經損傷等癥狀,治療不當即會導致患者殘疾、癱瘓等嚴重后果,對患者后續正常生活造成不利影響[10]。內固定手術是當前臨床針對脊柱骨折患者治療時的首選手術方案,其能通過手術操作恢復患者椎體的正常高度并以此保證椎體穩定性,解除基于患者脊柱骨折造成的神經壓迫癥狀,相較于開放手術有損傷小、應激少、疼痛低、恢復好等優點[11-12]。前路手術內固定是以往臨床治療脊柱骨折患者時的主要選擇,研究證實其雖然在脊柱骨折患者治療中有創傷較大的缺點,但對改善患者脊髓損傷、促進患者脊髓功能恢復上均有積極作用[13]。后路手術內固定則是近年來臨床較為流行的一種選擇,該種入路方式能在切開患者脊柱部位后充分暴露椎體結構,為術中操作提供更高的便利性[14]。在當前臨床有關兩種入路手術在脊柱骨折患者治療中應用效果仍然存在爭議的背景下,本研究即針對前路及后路手術內固定治療脊柱骨折患者的臨床效果進行實踐比較。
而本次結果中試驗組除術后下床時間外,手術時間、住院時間、并發癥發生率等指標均較對照組更具優勢;術后3個月手術效果評估時試驗組優良率更高,與文獻[15-16]研究結果相近。究其原因可能在于首先后路內固定手術在手術操作中能充分暴露患者損傷的脊椎,借助影像學提升手術視野的清晰程度和觀察范圍,進而有效避免術中操作對患者相鄰脊椎、臟器的損傷,在術中不需要阻斷動脈的同時有效達到降低術中出血量的目的,對縮短手術時間、住院時間發揮積極作用;其次后路手術內固定中經由患者椎弓根進入椎體內,使用螺釘經椎弓根貫穿椎體前、中、后三柱,以此形成聯合固定的情況下內固定的固定效果更好、力學強度更大,為患者術后脊柱功能康復發揮更好的支撐作用。此外,術后6個月影像檢查時試驗組的椎體前緣高度恢復率、椎體后緣高度恢復率更高,Cobb角更低,與文獻[17]研究結果一致。說明后路手術內固定相較于前路手術內固定能夠更好地改善脊柱骨折患者術后脊柱功能恢復。亦有研究證實:后路手術內固定治療脊柱骨折患者能有效減輕患者應激反應和術后疼痛[18]。但需要注意的是,脊柱骨折患者內固定手術治療時還可選擇前路與后路聯合的方式,有研究顯示聯合入路能有效改善患者術后運動功能及觸覺功能,對提升患者損傷脊椎恢復效果亦有積極效果[19]。但聯合入路的研究較少且難度較高,是否具有推廣價值仍然需要深入研究。還有研究顯示可采用Sextant經皮微創術內固定系統完成脊柱骨折患者的治療,能有效提升患者術后生活質量[20]。但該種方式臨床實踐較少,是否具有普適性仍需進一步研究。
綜上所述,后路手術內固定治療脊柱骨折相較前路手術內固定在手術指標、手術效果及功能恢復上均有明顯優勢,推廣價值更高。
參考文獻
[1] OKADA E,SHIMIZU K,KATO M,et al.Spinal fractures in patients with diffuse idiopathic skeletal hyperostosis: clinical characteristics by fracture level[J].J Orthop Sci,2019,24(3):393-399.
[2]伍搏宇,徐峰.胸腰椎骨折后路內固定方式的研究進展[J].華南國防醫學雜志,2019,33(9):652-655.
[3]魏中秋,辛兵,郭明,等.后路與前路手術內固定融合術對脊柱骨折患者脊柱功能及創傷應激指標的影響[J].現代生物醫學進展,2021,21(7):1292-1295.
[4]陳安怡,吳春根,何煜,等.老齡椎體壓縮性骨折介入與保守治療生活質量對照研究[J].介入放射學雜志,2020,29(11):1139-1145.
[5] NANDI R,RAHMAN M,KUMAR A,et al.Effectiveness of anterior subcutaneous internal fixation (INFIX) in the management of potentially infected pelvis fractures[J].J Clin Orthop Trauma,2020,11(6):1128-1135.
[6]宋鑫,張鋒,韓帥,等.后正中入路Quadrant通道下椎管減壓復位聯合經皮椎弓根螺釘內固定術治療合并神經損傷的單節段AO分型A3型胸腰段脊柱骨折[J].脊柱外科雜志,2021,19(5):289-295.
[7]楊明智,張建華,劉志斌,等.胸腰椎損傷分類及損傷程度評分系統對胸腰椎骨折治療的指導作用探討[J].中國醫藥,2014,9(6):862-864.
[8]毛永康,王玉虎.后路手術內固定融合術治療脊柱骨折患者效果分析[J].中國綜合臨床,2017,33(9):843-846.
[9] SHOKRI H,KASEM A.Sciatic obturator femoral technique versus spinal anaesthesia in patients undergoing surgery for fixation of open tibial fractures using Ilizarov external fixator. A randomised trial[J].BMC Anesthesiol,2020,20(4):128-137.
[10]李忠玉,趙虎,王春旭,等.解剖學與脊柱外科聯合教學模式探索[J].解剖學報,2019,50(6):844-846.
[11]江濤.后路手術內固定融合術聯合經椎弓根椎體內植骨治療脊柱骨折的效果及對總體健康評分、Barthel指數的影響[J].湖南師范大學學報(醫學版),2021,18(3):182-185.
[12]楊帆,張強,范海泉.后路經皮微創椎弓根螺釘內固定術對脊柱骨折患者創傷應激狀態,疼痛及功能恢復的影響[J].川北醫學院學報,2022,37(3):307-311.
[13]肖飛,王小美.脊柱骨折固定手術前后入路的臨床療效比較[J].醫學臨床研究,2021,38(10):1569-1572.
[14]周玲,劉敏,楊笑宇.胸腰椎骨折患者后路內固定術后早期術區感染的影響因素分析及護理方案制定[J].山西醫藥雜志,2020,49(14):1920-1922.
[15]張鴻峰,胡玉波.后路手術內固定治療降低脊柱骨折患者VAS的臨床研究[J].重慶醫學,2021,50(S01):64-66.
[16]陳干,鐘華璋,陳磊,等.后路經傷椎短節段椎弓根螺釘內固定術治療A3型胸腰椎骨折的臨床療效[J].頸腰痛雜志,2021,42(5):746-748.
[17]梁衍濤,韓繼成,嚴京哲.后路手術內固定治療脊柱骨折臨床效果觀察[J].臨床軍醫雜志,2021,49(6):676-677.
[18]劉俊,陳星,梁佳佳,等.后路經皮微創椎弓根螺釘內固定術對脊柱骨折患者圍術期指標、創傷應激指標及并發癥的影響[J].實用醫院臨床雜志,2021,18(3):139-142.
[19]吳再峰,林林,楊旭,等.前后路聯合及單純后路治療成人胸腰段脊柱骨折療效比較[J].河北醫學,2019,25(12):2054-2057.
[20]王劍文,王京亮,皮安平,等.Sextant經皮微創內固定系統、后路手術及前路手術對脊柱骨折患者療效的影響及術后再發骨折的危險因素分析[J].中國醫學裝備,2020,17(8):104-108.
(收稿日期:2022-10-21) (本文編輯:張明瀾)

