脂代謝 IGF-1及HbA1c水平與T2DM合并甲狀腺結節性質的關系研究
何旭梅, 宋惠杰
(1.湖北省武漢市第一醫院內分泌科, 湖北 武 漢 430022 2.新疆醫科大學中醫學院, 新疆 烏魯木齊 830054)
2型糖尿病(Type 2 diabetes,T2DM)屬于代謝異常性疾病,發病人數逐年增加,胰島素抵抗是T2DM發生的重要環節[1]。甲狀腺細胞發生異常增生后易成團,形成甲狀腺結節。甲狀腺結節的發病機制尚未完全明確,臨床常利用甲狀腺超聲來診斷甲狀腺結節。有研究認為,T2DM患者有較高的甲狀腺結節發生率,糖脂代謝水平的檢測也能在一定程度上評估甲狀腺結節的發生情況[2]。已有研究認為T2DM與甲狀腺結節之間具有相似的遺傳及免疫學基礎,T2DM和甲狀腺結節均與內分泌系統代謝關系密切,且年齡、性別、激素水平的改變及胰島素抵抗等是兩者共同的影響因素,兩者間相互影響,可能會加重病情的發展,故二者的關系也是臨床研究的熱點[3]。血清胰島素樣生長因子-1(Insulin like growth factor-1,IGF-1)異常高表達會增加甲狀腺濾泡細胞數目,并能促進結節形成。胰島素抵抗也被證實與甲狀腺細胞的增殖及結節形成關系密切。有學者指出[4],糖脂代謝異常可能會增加T2DM患者發生甲狀腺結節的幾率,但結論尚存在爭議。研究顯示[5],大量體脂積聚會增大胰島素抵抗程度,近年來臨床提出脂質比值的概念,發現此類指標較單項血脂指標對心血管疾病的預測效果更好。目前,國內很少有關于TC/HDL-C、LDL-C/HDL-C、TG/HDL-C不同水平與T2DM患者合并甲狀腺結節之間關聯性的研究。基于上述研究背景,探討T2DM合并甲狀腺結節患者脂代謝、血清IGF-1及HbA1c水平與結節性質的關系,為臨床篩查T2DM伴甲狀腺結節提供依據。
1 資料與方法
1.1一般資料:選取2020年5月至2022年5月在我院治療的T2DM合并甲狀腺結節患者137例作為觀察組,同時選取單純T2DM患者140例作為對照組,觀察組和對照組患者臨床一般資料比較見表1,具有可比性。納入標準:①2期糖尿病診斷符合《中國2型糖尿病防治指南》中的標準[6]:空腹血糖≥7.0mmoL/L;②甲狀腺結節均經彩超及病理確認性質;③成年患者;④獲得知情同意。排除標準:①合并肝腎功能障礙等其他嚴重疾病;②近3個月內有急性并發癥發生;③除甲狀腺結節外,有其他甲狀腺相關疾病或手術史;④有精神疾病史者。
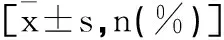
表1 觀察組和對照組臨床一般資料比較
1.2實驗室指標檢測方法:取受試者3mL空腹靜脈血,離心(3000r/min,10min)后分離血清,采用日立7600全自動生化分析儀,使用化學發光法檢測空腹胰島素(fasting insulin,FINS)、空腹血糖(fasting plasma glucose,FPG)、IGF-1水平;采用氧化酶-過氧化物酶法測定總膽固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)水平;使用酶法測定低密度脂蛋白膽固醇(low-densitylipoprotein,LDL-C)、高密度脂蛋白膽固醇(high-density lipoprotein,HDL-C)水平;使用高效液相色譜測定法檢測糖化血紅蛋白(Glycated Hemoglobin,HbA1c)水平。計算TC/HDL-C、TG/HDL-C、LDL-C/HDL-C值。采用自動生化檢測儀檢測餐后2h血糖(2hPG)。胰島素抵抗指數(homeostasis model assessment-insulin resistance,HOMA IR)=FPG×FINS/22.5。該指數是反映葡萄糖和胰島素在不同器官的相互影響,而建立的數學模型,該模型僅用空腹血糖和空腹胰島素值,就能評估機體的胰島素抵抗情況。
1.3彩超檢查:使用Philips公司生產的HD15型彩色多普勒超聲檢測儀檢查甲狀腺,設置探頭頻率為8~12MHz,對甲狀腺外形進行觀察,并對甲狀腺兩側葉的上下徑、前后徑、左右徑和峽部厚度進行測量。若探測到結節需要記錄其所在位置、大小、回聲、邊界類型及鈣化情況。
1.4病理檢查:取確診為甲狀腺結節患者甲狀腺結節病灶,將采集到的標本用10%福爾馬林液固定,之后進行石蠟切片、HE染色等常規處理,進行病理診斷。本次研究中,有98例甲狀腺結節為良性結節,39例為惡性結節。

2 結 果
2.1觀察組和對照組脂代謝、IGF-1、HbA1c等資料比較:觀察組T2DM病程、FBG、FINS、HbA1c、HOMA-IR、TG、TG/HDL-C和IGF-1明顯高于對照組(P<0.05);觀察組和對照組2hPG、TC、LDL-C、HDL-C、TC/HDL-C和LDL-C/HDL-C比較差異無統計學意義(P>0.05)。見表2。
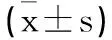
表2 觀察組和對照組脂代謝 IGF-1 HbA1c等資料比較
2.2觀察組良性和惡性結節患者脂代謝、IGF-1、HbA1c等資料比較:觀察組惡性結節患者HbA1c、TG、TG/HDL-C、IGF-1明顯高于良性結節患者(P<0.05);觀察組惡性和良性結節患者性別、年齡、體質量指數、T2DM病程等比較差異無統計學意義(P>0.05)。見表3。
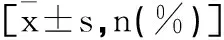
表3 觀察組良性和惡性結節患者脂代謝 IGF-1 HbA1c等資料比較
2.3相關性分析:將觀察組TG、TG/HDL-C、IGF-1、HbA1c進行相關分析,結果顯示:TG、TG/HDL-C與HbA1c呈正相關(r=0.660和0.513,P<0.05);IGF-1與TG、TG/HDL-C和HbA1c無明顯相關性(P>0.05)。見圖1。

圖1 相關性分析圖
2.4TG、TG/HDL-C、IGF-1、HbA1c預測惡性結節的價值:TG、TG/HDL-C、IGF-1、HbA1c惡性結節的ROC曲線下面積分別為0.621、0.705、0.727、0.687,P<0.05,見圖2,具體參數見表4。

圖2 TG、TG/HDL-C、IGF-1、HbA1c預測惡性結節的ROC曲線圖

表4 TG TG/HDL-C IGF-1 HbA1c預測惡性結節的價值
3 討 論
甲狀腺結節的發病人數越來越多,該病多為良性,但是當疾病進展到一定程度會有惡變傾向。甲狀腺結節的出現影響甲狀腺功能,增加甲狀腺癌的發生風險。這就需要臨床探究甲狀腺結節發生的危險因素,以期預測甲狀腺結節的發生并采取有效干預措施。
T2DM和甲狀腺結節均屬于內分泌代謝性疾病,既往研究已證實了兩種疾病可同時存在,糖尿病人群中甲狀腺結節患病率較高[7]。本研究探討T2DM患者脂代謝、血清IGF-1及HbA1c水平與結節發生的關系,結果顯示:觀察組T2DM病程、FINS、FBG、HbA1c、IGF-1、HOMA-IR、TG和TG/HDL-C 水平明顯高于對照組。本研究結果提示血糖值越高,甲狀腺結節的發生率越高,分析其機制可能是:血糖水平升高能夠引起下丘腦-垂體-甲狀腺軸功能的紊亂,誘導甲狀腺功能異常,增加甲狀腺結節的發生率。考慮對糖尿病患者進行控糖干預能夠一定程度上抑制甲狀腺結節的發生。
IGF-1具有促進甲狀腺細胞增殖的作用,其水平異常升高可對甲狀腺功能造成一定影響 ,誘發甲狀腺結節的發生。T2DM的發病原因有胰島素抵抗和高胰島素血癥,體外研究提示[8],FINS異常高水平能誘發胰島素受體產生,HOMA-IR在反映胰島素抵抗方面的應用較廣泛,其水平能夠對β細胞功能及胰島素敏感性做出評價,上述兩種指標異常可致使甲狀腺細胞過度生長,容易出現甲狀腺結節。此外,T2DM病程長者常伴發促甲狀腺激素在內的全身多種激素分泌異常,且此類患者炎癥反應程度較大,炎癥因子水平增加,上述原因均會導致甲狀腺結節的形成。T2DM和甲狀腺結節并存可能會使糖脂代謝紊亂程度加大,也可能使得心血管疾病發生率增加。臨床應該將篩查T2DM并發甲狀腺結節作為重點。甲狀腺彩超檢查可以很好篩查甲狀腺疾病,加之上述血清學指標的輔助,能夠提高甲狀腺結節的檢出率,以期臨床及時作出干預。
T2DM患者脂代謝出現了明顯的異常,LDL-C水平增加,HDL-C水平則降低。近年來臨床引入脂質比值這一概念,具有較好的應用價值。本研究結果提示,TG、TG/HDL-C與甲狀腺結節的發生具有一定聯系。但是2hPG、TC、LDL-C、HDL-C、TC/HDL-C和LDL-C/HDL-C比較差異無統計學意義,出現本研究結果也可能與樣本例數少有關,還需要進一步研究探討。
甲狀腺結節可分為良性和惡性,大部分病灶是良性的,惡性轉變是有一定潛伏期的,但是若不及時干預,惡性病變的發生幾率也會升高[9]。隨著醫療科技的發展,影像學檢查能夠有效鑒別結節性質,為可疑病變的及時干預提供條件。本研究結果顯示:觀察組惡性結節患者HbA1c、TG、TG/HDL-C、IGF-1水平明顯高于良性結節患者,TG、TG/HDL-C與HbA1c呈正相關;IGF-1與TG、TG/HDL-C和HbA1c無明顯相關性。提示HbA1c、TG、TG/HDL-C、IGF-1水平對預測惡性結節具有一定的臨床意義。HbA1c水平的升高會影響下丘腦、垂體以及靶器官的信號傳導過程[10]。T2DM患者機體會存在慢性炎癥反應,加之HbAlc水平較高,機體應激反應程度加劇,體內能量利用受到抑制,影響甲狀腺激素的合成和分泌過程,誘發甲狀腺結節的惡性發展。
也有研究明確兩種疾病同時發生的橋梁是自身免疫性炎癥反應的發生及血脂代謝異常[11]。結合本研究結果進行分析,當T2DM患者脂代謝異常時,TC、TG水平增加,HDL-C水平降低,當甲狀腺結節發生時,甲狀腺功能有所減退,血脂代謝也會出現異常。IGF-1是甲狀腺細胞生長的刺激因子,其水平異常與甲狀腺疾病發生有關。本研究發現隨著血清IGF-1水平升高,甲狀腺結節惡變的可能性增加。已經有研究表明IGF-1受體表達量高的人群,甲狀腺腫瘤>10mm的幾率更高,IGF-1有致甲狀腺癌可能[12]。
本研究發現T2DM與甲狀腺疾病兩者相互影響,可通過監測糖脂代謝、HbA1c及IGF-1水平預測甲狀腺結節的性質,同時,上述指標檢測便捷,患者接受度較高。由于本研究樣本量較少,并且未對甲狀腺結節進行詳細分級,尚需擴大樣本量及前瞻性設計進一步研究。綜上所述,T2DM合并甲狀腺結節患者脂代謝異常明顯,IGF-1和HbAIc明顯升高,其中TG、TG/HDL-C、IGF-1和HbA1c在預測甲狀腺結節良惡性病變方面有一定應用價值。

