高齡孕婦早發型重度子癇前期不良結局列線圖模型的構建及驗證
于 璐, 徐曉英
(南通大學附屬海安醫院 婦產科, 江蘇 海安, 226600)
子癇前期(PE)和子癇是妊娠期高血壓(PIH)的嚴重疾病類型,是導致圍產期孕婦和新生兒死亡的重要原因之一,也是不良妊娠結局的重要危險因素[1]。相較于晚發型PE,早發型PE的發病孕周小于34周,對孕婦和胎兒的影響持續時間更長,導致的不良結局風險更大[2]。孕婦不良結局主要包括中樞神經系統疾病、心肺功能障礙、胎盤早剝、大出血、子宮切除以及溶血肝功能異常血小板減少綜合征(HELLP)和死亡等,胎兒不良結局主要包括新生兒呼吸窘迫綜合征、早產、宮內死亡等[3]。高齡被認為是PIH和PE的重要危險因素,年齡每增加1歲, PE的不良結局風險升高0.5倍[4]。既往預測PE不良結局的量化模型為UKAH U V等[5]建立的full PIERS模型,由于地區和種族的差異,該模型在中國推廣受限,而且該模型不涉及PE高齡孕婦。還有一些模型缺乏外部數據驗證,涵蓋部分復雜性、難以獲得的指標[6], 在臨床實踐中操作難度較大,不利于早期風險篩查。因此,本研究調查中國區域性高齡孕婦伴早發型重度PE(SPE)短期院內不良結局的發生率和危險因素,并構建定量列線圖預測模型以指導臨床實踐。
1 資料與方法
1.1 一般資料
將2016年1月—2020年1月南通大學附屬海安醫院婦產科確診的早發型SPE高齡孕婦316例作為訓練集,根據院內結局不同將其分為不良組52例和良好組264例。另選擇2020年2月—2022年5月90例早發型SPE高齡孕婦為驗證集,其中16例出現不良結局。訓練集年齡36~46歲,平均(40.2±4.8)歲; 孕周26~33周,平均(30.4±3.2)周; 不良結局發生率為16.5%(52/316); 驗證集年齡35~47歲,平均(40.6±5.3)歲; 孕周27~32周,平均(30.5±3.3)周; 不良結局發生率為17.8%(16/90)。訓練集與驗證集年齡、孕周和不良結局發生率比較,差異無統計學意義(P>0.05), 具有可比性。納入標準: ① 患者年齡≥35歲,正常妊娠,單活胎; ② 符合《妊娠期高血壓疾病診治指南(2020)》[7]早發型SPE的診斷標準,孕周<34周者; ③ 臨床資料完整者。排除標準: ① 確診為子癇,且為復發性PE者; ② 妊娠前診斷為原發性心、肺、肝、腎功能障礙,凝血功能異常,自身免疫性疾病者; ③重癥感染,既往有腦卒中史、惡性腫瘤、嚴重精神性疾病者。
1.2 方法
對訓練集不良組與良好組患者的臨床資料和血液生化指標進行單因素分析,采用套索算法(LASSO)和多因素Logistic回歸分析篩選最優預測因素,R軟件建立列線圖,采用受試者工作特征(ROC)曲線計算模型在訓練集與驗證集內預測不良結局的曲線下面積(AUC)。參照既往文獻報道統計與不良結局有關的臨床資料,包括年齡、孕周、產史、既往史(高血壓、PIH、PE或子癇)、臨床癥狀(頭痛或頭暈、惡心或嘔吐、下肢水腫、視力模糊、胸痛或呼吸困難)、體質量指數、收縮壓、舒張壓和蛋白尿。血液生化指標主要包括白細胞計數、血紅蛋白、血小板計數、D-二聚體、凝血酶原時間(PT)和PT活動度(PTA)、纖維蛋白原、活化部分凝血酶原時間(APTT)、白蛋白、丙氨酸轉氨酶(ALT)、尿酸、總膽固醇、低密度脂蛋白、乳酸脫氫酶(LDH)、尿素氮(BUN)和肌酐,采用腹部超聲檢測胎兒雙頂徑、頭圍、羊水指數、胎兒心率、胎兒臍動脈收縮期最大血流速度與舒張期末期血流速度的比值(S/D)和阻力指數(RI)。
1.3 觀察指標
本研究結局包括孕婦和胎兒不良結局,其中孕婦不良結局主要包括中樞神經系統疾病(子癇、腦血管意外、視網膜脫離、意識障礙等)、心肺功能障礙(心力衰竭、肺水腫、呼吸困難等)、胎盤早剝、大出血、彌散性血管內凝血、子宮切除以及HELLP和死亡等; 胎兒不良結局主要包括新生兒呼吸窘迫綜合征、早產、宮內死亡等。
1.4 統計學方法
采用SPSS 20.0統計學軟件統計數據,符合正態分布的計量資料以均數±標準差表示,組間比較采用t檢驗,計數資料以[n(%)]表示,比較采用χ2檢驗; 采用LASSO篩選非共線性指標,以10倍交叉驗證法確定參數λ; 采用多因素Logistic回歸分析確定最優預測因素,并采用逐步后退法進行分析; R軟件建立列線圖模型, bootstrap重復取樣1 000次進行驗證。采用ROC曲線計算AUC, Hosmer-Lemeshow 檢驗計算擬合優度,校正曲線計算一致性; 以雙側檢驗P<0.05為差異有統計學意義。
2 結 果
2.1 良好組和不良組臨床資料和血液生化指標的單因素分析
不良組癥狀數量、收縮壓、PT、ALT、尿酸、LDH、BUN和肌酐、臍動脈S/D和RI高于或長于良好組,而血小板計數、PTA和白蛋白低于良好組,差異有統計學意義(P<0.05)。見表1。
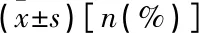
表1 良好組和不良組臨床資料和血液生化指標的單因素比較
2.2 不良結局的LASSO分析
LASSO分析共篩選出6個非共線性指標,即癥狀數量、BUN、PT、LDH、血小板計數和白蛋白,見圖1

A: 納入13個單因素比較差異有統計學意義的指標; B: LASSO回歸采用10倍交叉驗證選擇6個非共線性的因素。圖1 不良結局的LASSO分析
2.3 不良結局的Logistic回歸分析
根據癥狀數量、BUN、PT、LDH、血小板計數和白蛋白的中位值轉換為二分類變量,即癥狀數量為0個=0, ≥1個=1; BUN<5 mmol/L=0, ≥5 mmol/L=1; PT<10 s=0, ≥10 s=1; LDH<250 U/L=0, ≥250 U/L=1; 血小板計數≥100×109/L=0, <100×109/L=1; 白蛋白≥30 g/L=0, <30 g/L=1。多因素Logistic回歸分析顯示,癥狀數量≥1個、BUN≥5 mmol/L、PT≥10 s、LDH≥250 U/L、血小板計數<100×109/L和白蛋白<30 g/L是不良結局的獨立預測因子(P<0.05), 見表2。

表2 不良結局的Logistic回歸分析
2.4 不良結局的列線圖模型
R軟件根據Logistic回歸篩選的主要預測因子對應權重建立列線圖模型,總分240分,見圖2。例如, 1例早發型SPE高齡孕婦入院表現為頭暈、頭痛,對應分值為18分; BUN為5.5 mmol/L, 對應分值為27分; PT為11 s, 對應分值為18分; LDH為260 U/L, 對應分值為26分; 血小板計數為185×109/L, 對應分值為15分; 白蛋白為40 g/L, 對應分值為27分。各項相加得到總分為131分,對應風險為0.78, 即不良結局的發生率相對較高。

圖2 預測早發型SPE高齡孕婦院內不良結局的列線圖模型
2.5 列線圖模型的ROC曲線分析
對訓練集進行內部驗證,列線圖預測不良結局的AUC為0.895(95%CI: 0.822~0.943,P<0.001)。Hosmer-Lemeshow 檢驗顯示其擬合優度良好(χ2=12.325,P=0.548)。對驗證集進行外部驗證,列線圖預測不良結局的AUC為0.846(95%CI: 0.789~0.901,P<0.001), Hosmer-Lemeshow 檢驗顯示其擬合優度良好(χ2=9.627,P=0.324), 見圖3。
2.6 列線圖的校正曲線
訓練集與驗證集的校正曲線顯示,列線圖模型預測不良結局的概率與實際發生率有較好的一致性。見圖4。
3 討 論
中國PE的總體發病率為2%~7%, 高齡孕婦伴早發型SPE的病情復雜且嚴重,顯著增高了不良妊娠結局的風險[8]。目前臨床無高效的預防策略,早期識別不良結局的高危患者是改善預后的重要途徑。本研究顯示,早發型SPE高齡孕婦短期院內不良結局的發生率為16.5%~17.8%。訓練集與驗證集患者的年齡、孕周和不良結局發生率具有可比性,體現了樣本的隨機性。進一步發現,不良組癥狀數量、平均收縮壓、PT、ALT、尿酸、LDH、BUN和肌酐、臍動脈S/D和RI高于或長于良好組,而血小板計數、PTA和白蛋白低于良好組。入院患者與PIH和PE相關的臨床癥狀越明顯,數量越多,提示病情越嚴重。收縮壓高于175 mmHg往往預示會出現高風險的并發癥,如子癇、腦出血、胎兒死亡等[9]。PT延長和血小板計數下降提示出血風險增大。妊娠期高凝狀態是PE的重要病理機制,易形成血栓,導致胎盤灌注不足和胎盤功能下降,進而導致胎兒生長受限和胎盤早剝[10-11]。PE患者血管內皮細胞損傷、血小板黏附和聚集導致血管內皮細胞缺血和缺氧加重血小板破壞,導致血小板減少。血清ALT、尿酸、BUN和肌酐升高提示肝、腎功能損傷。PE患者全身小動脈收縮導致胎兒缺血、缺氧,子宮和胎盤分離產生大量乳酸,酸性物質的排出能夠抑制腎排泄尿酸,增高血清尿酸水平[12]。PE患者全身小動脈痙攣性收縮導致各種器官和組織缺血和缺氧,其中對肝臟和腎臟的損害最明顯,腎功能的變化比肝功能的變化更早、更顯著[13-14]。PE患者腎小動脈的廣泛痙攣和收縮導致腎小球腫脹,腎血流量和腎小球濾過率降低,阻礙血液中尿酸、BUN和肌酐的清除和排泄,導致血清水平顯著升高[15]。隨著PE進展,血管壁張力、血管內皮細胞損傷和通透性增加,大量蛋白質和液體泄漏到組織空間,血漿蛋白質水平降低,血液黏度增加,血氧供應失衡,體內LDH水平升高[16-17]。因此, PE的發病是多系統、多途徑共同作用的結果。

圖3 訓練集與驗證集列線圖模型預測不良結局的ROC曲線

圖4 訓練集與驗證集的列線圖校正曲線
本研究通過LASSO分析篩選出6個非共線性指標,多因素Logistic回歸分析顯示,癥狀數量≥1個、BUN≥5 mmol/L、PT≥10 s、LDH≥250 U/L、血小板計數<100×109/L和白蛋白<30 g/L是不良結局的獨立預測因子(P<0.05)。開發一款可視化強、操作簡便、涵蓋指標在臨床中易于獲得的列線圖模型推廣價值高。既往開發的預測模型,如full PIERS模型不涉及PE高齡孕婦,還有一些模型未能區別PE亞型,診斷特異性不高; 部分模型缺乏外部數據驗證,涵蓋部分復雜性、難以獲得的指標,在臨床實踐中操作難度較大,不利于早期風險篩查。本研究開發的列線圖經內部和外部驗證,診斷性能均較好(AUC大、擬合優度和一致性好)。臨床醫生可以根據該模型并結合患者病情的變化快速評估疾病風險,以改進治療計劃,減少不良結局; 根據模型中每個因素的得分判斷治療重點,為每個患者制訂恰當的個性化治療方案,從而減少疾病危害,確保母嬰健康[18-19]。本研究有一定局限性: 所有數據來自同一個研究中心,可能存在樣本選擇偏倚,下一步應通過多中心前瞻性隊列研究的方法提供更強的循證醫學證據; 臨床實踐中需要深入挖掘可能還存在其他未知的,且與PE尤其是高齡孕婦不良結局密切相關的因素。
綜上所述,本研究開發的列線圖模型可視化強、操作簡便,可用于指導臨床早期識別早發型SPE高齡孕婦的院內不良結局,有較好的預測效能,對中國區域性早發型SPE高齡孕婦的臨床預后有重要應用價值。

