急性呼吸衰竭患者發生胃腸功能障礙的危險因素及預測模型的構建分析
張茹,鄔媛,宏欣,時雨,張思彤
胃腸道作為外部環境和內部環境之間的調節屏障,具有維持機體營養和組織內穩態、防止致病性病原菌入侵和免疫調節等作用,胃腸功能與全身多個器官功能密切相關。研究顯示,腸道菌群不僅調節腸道免疫反應,還影響遠端器官——肺的免疫功能,與呼吸系統疾病密切相關[1]。炎性腸病、先天性食管閉鎖等胃腸道疾病患者哮喘、肺炎等呼吸道疾病發病率顯著增加[2-3],同時哮喘、慢性阻塞性肺疾病、呼吸道病毒感染等慢性呼吸道疾病患者常伴有胃腸道疾病或癥狀[4-6],呼吸道疾病與胃腸道疾病相互作用,促使病情進展。急性呼吸衰竭(ARF)是重癥醫學科常見的疾病之一,嚴重者可表現為呼吸窘迫、呼吸困難和副呼吸肌收縮等,往往需要有創機械通氣治療,病死率極高[7],老年住院患者由于身體功能下降和免疫功能低下,ARF的發生風險較大,老年ARF患者中胃腸功能障礙發生情況和相關因素尚不清楚,目前缺乏相關報道。現分析胃腸道功能障礙發生的危險因素,并構建預測模型,旨在為臨床治療和預防提供參考,報道如下。
1 資料與方法
1.1 臨床資料 回顧性選擇2018年8月—2022年8月西安交通大學第二附屬醫院急診科收治老年ARF患者452例,根據是否發生胃腸道功能障礙將患者分為障礙組316例和無障礙組136例。本研究已經獲得醫院倫理委員會批準(18Z627) ,患者或家屬知情同意并簽署知情同意書。
1.2 病例選擇標準 (1)納入標準:①靜息狀態氧分壓(PaO2)<60 mmHg和/或二氧化碳分壓(PaCO2)>50 mmHg[8];②年齡>60歲;③既往無ARF病史。(2)排除標準:①食管癌、胃癌、結直腸癌等消化道惡性腫瘤;②慢性胃炎、潰瘍性結腸炎、克羅恩病等胃腸道疾病;③既往消化道手術史;④自身免疫疾病、血液系統疾病;⑤住院不足48 h死亡或出院患者。
1.3 觀測指標與方法
1.3.1 臨床資料收集:人口學資料(性別、年齡)、體質量指數、吸煙史、飲酒史、合并癥(2型糖尿病、高血壓、高脂血癥、冠心病、腦卒中)、ARF病因[重癥肺炎、膿毒癥、慢性阻塞性肺疾病急性發作(AECOPD)、其他]、并發癥[急性腎損傷(AKI)、心肌損傷、腹腔感染]、機械通氣(MV)治療、持續腎臟替代治療(CRRT)、營養支持、入院24 h內急性生理和慢性健康評估(APACHE)Ⅱ評分、序貫器官衰竭評估(SOFA)評分、ICU住院時間等。
1.3.2 胃腸道功能評估:所有患者采用急性胃腸功能障礙(acute gastrointestinal injury,AGI)評分[9],從食物不耐受、腸道運動功能減弱、消化道出血、腹內壓增高程度(Ab Visr腹內壓監測系統測定)進行評價,共分為4級:1級,存在胃腸功能風險,腹內壓<12 mmHg,腸鳴音異常;2級,胃腸功能紊亂,腹內壓12~14 mmHg,胃輕癱、腹瀉、便中帶血;3級,胃腸功能衰竭,腹內壓15~20 mmHg,胃腸道麻痹,腸擴張;4級,嚴重胃腸功能衰竭,腹內壓>20 mmHg,腸缺血壞死,腹腔間隔綜合征。2級及以上定義為胃腸道功能障礙。
1.3.3 實驗室指標檢測:入組后次日采集空腹血3 ml注入干燥試管,在室溫靜置30 min左右,待血液凝固后取上層液離心(3 500 r/min,離心半徑15 cm,時間5 min),-80℃保存待檢,另采集2 ml靜脈血注入EDTA抗凝試管混勻待檢,1.8 ml注入血凝管混勻待檢。采用FC Multiskan酶標儀(美國賽默飛公司)檢測血清C-反應蛋白(CRP)、降鈣素原(PCT)、腸脂肪酸結合蛋白(IFABP)、二胺氧化酶(DAO)、D-乳酸水平,試劑盒均購自上海酶聯生物科技有限公司。UniCel DxH 800全自動血細胞分析儀(美國貝克曼庫爾特公司)檢測白細胞計數(WBC)、淋巴細胞計數,Ca1500全自動血凝儀(日本Sysmex公司)檢測D-二聚體。
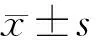
2 結 果
2.1 2組臨床資料比較 2組患者性別、體質量指數、吸煙史、飲酒史、合并癥、并發癥、MV治療、CRRT治療比例及D-二聚體、WBC、淋巴細胞計數比較,差異無統計學意義(P>0.05)。2組ARF病因比較差異具有統計學意義(P<0.05),障礙組年齡大于無障礙組(P<0.01),血清PCT、CRP、DAO、D-乳酸、IFABP水平及APACHE Ⅱ評分、SOFA評分高于無障礙組(P<0.05),腹腔感染比例高于無障礙組(P<0.05),ICU住院時間長于無障礙組(P<0.05),營養支持比例低于無障礙組(P<0.05),見表1。

表1 對照組與障礙組ARF患者臨床資料比較Tab.1 Comparison of clinical data between control group and disorder group patients
2.2 胃腸功能障礙分析 AGI分級1級136例,2級152例,3級101例,4級63例,共316例發生胃腸道功能障礙,胃腸道功能障礙發生率為69.91%。
2.3 老年ARF患者發生胃腸功能障礙的Logistic回歸分析 以老年ARF患者發生胃腸功能障礙為因變量,以上述結果中P<0.05項目為自變量,進行多因素Logistic回歸分析,結果顯示,年齡大、膿毒癥、SOFA評分高、D-乳酸高、IFABP高是老年ARF患者發生胃腸功能障礙的危險因素(P<0.05),見表2。

表2 老年ARF患者發生胃腸功能障礙的多因素Logistic回歸分析Tab.2 Multivariate logistic regression analysis of gastrointestinal dysfunction in elderly ARF patients
2.4 預測模型建立和驗證 根據上述Logistic回歸方程建立預測模型為Logit(P)=6.023+0.821×(年齡)+0.777×(膿毒癥)+0.642×(SOFA評分)+0.432×(D-乳酸)+0.398×(IFABP),擬合優度ROC曲線,結果示模型預測老年ARF患者發生胃腸功能障礙的曲線下面積為0.840(95%CI0.803~0.873,P<0.05),敏感度、特異度分別為0.820(259/316)、0.846(115/136),H-L檢驗P=0.109,見圖1。

圖1 預測模型的ROC曲線Fig.1 Receiver operating characteristic of prediction model
2.5 預測模型轉換 根據回歸系數計算老年ARF患者發生胃腸功能障礙危險因素年齡、ARF病因、SOFA評分、D-乳酸及IFABP的預測得分依次為2、2、2、1、1分(計算方法為該危險因素的回歸系數除以最小回歸系數),預測評分模型的臨界值為2分,繪制預測評分模型ROC曲線,曲線下面積為0.848(95%CI0.811~0.880,P<0.05),敏感度為0.826(261/316),特異度為0.875(119/136),見圖2。

圖2 預測評分模型的ROC曲線Fig.2 Receiver operating characteristic of prediction scoring model
3 討 論
腸道和呼吸道菌群相互關聯和影響,呼吸系統疾病和抗生素的使用影響腸道菌群的多樣性和結構,同時腸道屏障破壞和菌群紊亂可引起呼吸道菌群改變,引起呼吸道疾病[10]。現有研究顯示,慢性阻塞性肺疾病患者腸道微生物菌群發生改變,腸通透性增加[11],表明肺部炎性反應可能通過影響腸道菌群引起胃腸道功能障礙。研究證實,重癥監護病房患者胃腸功能障礙的發生率高達62%[12],冠狀病毒感染危重患者住院期間胃腸道功能障礙的發生率為86.7%(72/83)[13],本研究老年ARF患者中胃腸功能障礙的發生率為69.91%,略高于既往報道[12],可能與入選患者均為老年人有關,但低于Sun等[13]報道,可能因樣本數量和范圍差異導致。
本研究回歸分析結果顯示,年齡大、膿毒癥、SOFA評分高、D-乳酸高、IFABP高是老年ARF患者發生胃腸道功能障礙的危險因素。衰老影響胃腸道蠕動、消化酶和激素分泌、消化和吸收,并引起腸黏膜變薄,腸血管硬化、腸道血供減少,增加腸黏膜受損風險[14]。因此年齡越大,腸黏膜屏障功能越差,在內外因素影響下發生胃腸道功能障礙的風險越大。膿毒癥是宿主對感染反應失衡引起的危及生命的器官功能障礙,腸道是膿毒癥主要的靶器官之一,這與膿毒癥全身炎性反應介導腸道黏膜缺血、腸屏障完整性受損有關,也與膿毒癥誘發細菌及其毒素移位,抗生素使用導致腸道菌群紊亂等有關[15]。SOFA評分反映呼吸、循環、肝臟、凝血、腎臟和神經系統器官功能障礙程度,評分越高表明器官衰竭數量越多、程度越重,對胃腸功能的影響越大,本研究障礙組SOFA評分高于無障礙組,回歸分析顯示SOFA評分每增加 1分,老年ARF患者發生胃腸道功能障礙的風險增加1.9倍,Li等[16]報道指出SOFA評分是胃腸道損傷的獨立危險因素。分析原因為腸道黏膜對缺血極為敏感,在ARF低氧血癥刺激下,腸黏膜損傷、腸道黏膜屏障功能減退,腸腔中細菌、內毒素移位,刺激各種炎性介質釋放觸發全身炎性反應,最終導致多臟器功能障礙。
D-乳酸是克雷伯氏菌、大腸桿菌、乳桿菌和擬桿菌等腸道固有菌群代謝的終產物,正常情況下血清中D-乳酸水平非常低,在缺血/再灌注損傷時,腸黏膜受損,腸道通透性增加,導致細菌及其代謝產物(其中包括D-乳酸)通過肝臟進入外周血循環,因此外周血D-乳酸水平升高被認為是胃腸道疾病的標志物[17-18]。Li等[19]報道指出膿毒癥胃腸道功能障礙患者血清D-乳酸水平顯著增高,D-乳酸診斷膿毒癥患者發生胃腸道功能障礙的AUC為0.881。IFABP是一種低分子量脂質伴侶,主要在腸上皮細胞中表達,參與脂質攝取、轉運長鏈脂肪酸等過程,在腸道缺血性損傷或感染時,IFABP通過毛細血管及乳糜管進入血液循環,導致血清IFABP 升高,與腸道通透性呈正相關,被認為是腸道損傷的生物標志物[20]。研究顯示,血漿IFABP水平升高與心臟手術后早期胃腸功能障礙及胃腸道并發癥有關[21]。
基于回歸模型構建的老年ARF患者胃腸道功能障礙的風險預測模型,結果顯示曲線下面積為0.840,說明該模型具有良好的預測能力,H-L檢驗P>0.05表明預測模型具有一定的校準度和區分度。根據回歸系數計算危險因素的預測得分,最佳臨界值為2分,提示當預測得分≥2分時,老年ARF患者胃腸道功能障礙的風險明顯增加,臨床應給予針對性的干預,以降低胃腸道功能障礙的風險。
綜上,年齡大、膿毒癥、SOFA評分高、D-乳酸高、IFABP高是老年ARF患者胃腸道功能障礙的危險因素,根據上述高危因素擬合預測模型具有良好的預測效能,可為臨床胃腸道功能評估提供可靠的信息。
利益沖突:所有作者均聲明無利益沖突
作者貢獻聲明
張茹:設計研究方案,實施研究過程,論文撰寫;鄔媛:提出研究思路,分析試驗數據;宏欣:資料搜集整理;時雨:進行統計學分析,論文修改;張思彤:論文審核

