艾附暖宮丸聯合溫經湯對虛寒型原發性痛經患者中醫證候及疼痛控制情況的影響
許麗清 福建省永泰縣中醫院婦科 350700
原發性痛經指不伴有盆腔器質性病變的痛經,常發生于年輕婦女初潮時或者初潮后數月,患者常表現為下腹部痙攣性疼痛,部分患者會因劇烈疼痛而發生暈厥[1]。原發性痛經可持續多年存在亦可呈間歇性發作,對患者的日常生活構成眾多影響。近年來,伴隨生活環境、飲食結構的改變以及就業壓力的增加,促使該病的發病率呈逐年上漲趨勢,已成為困擾女性的常見病。針對該病,西醫多通過前列腺素合成酶抑制劑如布洛芬進行治療,通過抑制前列腺素的產生與釋放,進而減輕患者疼痛,但其副作用較多,如可能造成肝腎損害,進而降低患者治療依從性。中醫學將原發性痛經歸類為“經行腹痛”等范疇,其認為該病多由“寒”“虛”而發,屬于虛實夾雜之證,中醫通過辨證論治,施行個體化的治療,以此達到治療效果最大化的目的[2]。艾附暖宮丸屬于中成藥,具有理氣補血、暖宮調經的作用;溫經湯屬于中藥方劑,為理血劑,具有溫經散寒、養血祛瘀效用。基于此,本文以我院收治的84例虛寒型原發性痛經患者為觀察對象,探究艾附暖宮丸聯合溫經湯的應用效果,報道如下。
1 資料與方法
1.1 一般資料 選取2020年4月—2022年4月我院收治的84例虛寒型原發性痛經患者。納入標準:西醫符合第9版《婦產科學》[3]內相關規定,月經來潮前后伴有下腹部痙攣性疼痛等表現;中醫符合第10版《中醫婦科學》[4]中有關標準,癥見行經前后小腹冷痛劇烈,喜暖喜按壓,體倦乏力,月經量中或少,月經質稀,面色蒼白,畏寒肢冷,舌質淡,苔薄白,脈沉細;患者具有較高的依從性;生殖器官無器質性疾病;患者對本試驗知悉,且自愿簽署知情同意書。排除標準:存在精神疾病者;合并免疫系統異常者;存有嚴重的腦器質性疾病者;計劃妊娠者與哺乳期婦女;存在婦科惡性腫瘤者;對本方案所用藥物過敏者;合并傳染性疾病者;意識障礙,難以進行正常交流者;存在酒精、藥物依賴史者;合并全身性感染者。按隨機數字表法分為兩組,各42例。對照組年齡20~34歲,平均年齡(28.90±2.13)歲;體重指數(BMI)18.4~25.3kg/m2,平均BMI(22.16±0.71)kg/m2。觀察組年齡20~36歲,平均年齡(29.03±2.17)歲;BMI 18.3~25.1kg/m2,平均BMI(22.10±0.64)kg/m2。兩組各項一般資料比較差異無統計學意義(P>0.05)。
1.2 方法 患者在入組之后,均叮囑其保持充足睡眠,規律且適度的鍛煉,必要時熱敷或按摩下腹部等基礎處理。對照組于此基礎上給予布洛芬緩釋膠囊(吉林省力盛制藥有限公司,國藥準字H22026083)口服,于疼痛發作時服用,0.3g/次,2次/d。觀察組則給予艾附暖宮丸聯合溫經湯(由吳茱萸、麥冬各9g,當歸、芍藥、川芎、人參、桂枝、阿膠、牡丹皮、生姜、甘草、半夏各6g組合而成)治療:每晚將2粒艾附暖宮丸與溫經湯內的中藥打成粉末狀,以姜汁混合調和成糊狀,制成痛經膏,將痛經膏涂抹于紗布上并將其敷貼于肚臍上,1次/d。兩組均于經期前5d治療,至經期第2天治療完畢,此為1個療程,共治療3個療程。
1.3 觀察指標 (1)臨床療效:依據《中藥新藥臨床研究指導原則(試行)》[5]判定,療效指數(N)=(治療前-治療后)積分/治療前積分×100%;痊愈:腹痛等癥狀消失,N≥90%;顯效:腹痛等癥狀顯著減輕,70%≤N<90%;有效:腹痛有所減輕,30%≤N<70%;無效:腹痛無好轉,N<30%。總有效率=痊愈率+顯效率+有效率。(2)中醫證候積分:小腹冷痛(0分:無;1分:輕微;2分:可忍;3分:劇烈)、肢體畏寒(0分:無;2分:有)、腰骶酸軟(0分:無;2分:有)、面色青白(0分:無;2分:有),對比兩組治療前、治療3個療程后各項中醫證候積分。(3)血流動力學:治療前、治療3個療程后以彩色多普勒超聲測定搏動指數(PI)、阻力指數(RI)、最大收縮期血流速度(PSV)。(4)疼痛控制情況:治療前、治療3個療程后以視覺模擬疼痛評估量表(VAS)[6]評判,滿分10分,分數越低疼痛度越輕。(5)不良反應:記錄惡心等出現情況。
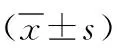
2 結果
2.1 臨床療效 觀察組治療總有效率為95.24%,明顯高于對照組的80.95%,有統計學差異(χ2=4.087,P=0.043<0.05)。見表1。

表1 兩組臨床療效對比[n(%)]
2.2 中醫證候積分 治療后,觀察組小腹冷痛、肢體畏寒、腰骶酸軟、面色青白積分較對照組低,有統計學差異(P<0.05)。見表2。
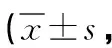
表2 兩組中醫證候積分對比分)
2.3 血流動力學 治療后,觀察組PI、RI較對照組低,PSV較對照組高,有統計學差異(P<0.05)。見表3。
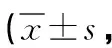
表3 兩組血流動力學對比分)
2.4 疼痛控制程度 治療后,觀察組VAS評分較對照組低,有統計學差異(P<0.05)。見表4。
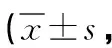
表4 兩組疼痛控制程度對比分)
2.5 不良反應 兩組治療期間均未出現不良反應。
3 討論
原發性痛經屬于育齡期女性的常見病,是最為常見的婦科疾病之一。此病可在月經來潮前或行經期間出現小腹痙攣性疼痛、墜脹等表現,而有少數患者還會因劇烈疼痛引發暈厥。近年來,該病的患病人數在臨床急劇增加,進而給廣大女性群體的身心健康與日常生活造成眾多不良影響。
西醫認為該病的發生與前列腺素等物質含量增高聯系緊密,前列腺素主要在子宮內膜內合成,其合成增加和釋放增多均會導致機體前列腺素含量過多,此種情況不但會刺激子宮肌肉過度收縮,造成子宮缺血,還會促使神經末梢對痛覺閾值降低,使得機體感覺更為敏感[7]。針對此種情況,西醫多采用布洛芬治療,布洛芬屬于前列腺素合成酶抑制劑,可有效抑制機體前列腺素釋放,進而舒張子宮平滑肌,改善盆腔血流狀態,以此達到止痛效果。然而在停藥后易復發,且長期使用還會誘發一系列毒副反應,進而降低患者治療依從性。因此,更為安全有效的治療措施成為臨床的研究重點。中醫學認為,原發性痛經屬于“經行腹痛”范疇,分為多種證型,其中以虛寒型較為多見,主要是由于患者在平日內未注重保暖,或先天不足,造成寒邪侵入子宮造成,故診療需遵循溫經散寒、行氣止痛原則[8]。本文結果顯示,與對照組比較,觀察組治療總有效率更高;各項中醫證候積分、VAS評分與PI、RI更低,PSV更高,由此表明艾附暖宮丸聯合溫經湯治療虛寒型原發性痛經效果顯著,能夠有效減輕患者中醫證候,改善血流動力學,緩解疼痛。分析原因認為艾附暖宮丸內的艾葉苦、辛,性溫,歸肝、脾、腎經,具有溫經止血、散寒止痛效果;香附辛、微苦,歸肝、脾、三焦經,具備理氣寬中、調經止痛效用;吳茱萸辛、苦、熱,歸肝、脾、胃、腎經,有散寒止痛、溫中止嘔作用;肉桂辛、甘、熱,歸腎、脾、膀胱經,可散寒止痛、溫經通脈;當歸性辛、微溫,歸肝、心、脾三經,具有補血活血、調經止痛作用;川芎味辛、溫,入肝經,存在活血行氣、祛風止痛效果;白芍味苦、酸、甘、微寒,歸肝、脾、經,可平肝止痛;黃芪性甘、溫,歸脾、肺經,發揮補氣固表、生津養血作用;地黃味甘、性寒,歸心經、肝經和腎經,存在清熱涼血效果;續斷苦、辛,微溫,歸肝、腎經,發揮活絡止痛作用。諸藥合用,共奏理氣補血,暖宮調經之功,進而可有效地緩解患者的各項中醫證候及疼痛[9]。而溫經湯內的吳茱萸辛、苦,熱,歸肝、脾、胃、腎經,具有散寒止痛、降逆止嘔作用;麥冬甘、微苦,歸心、肺和胃經,有養陰生津效果;芍藥味、苦、酸、微寒,歸肝經和脾經,養血斂陰;人參味甘、微苦,性溫、平,歸脾、肺經、心經,發揮補氣固脫、生津功效;桂枝辛、甘,溫,歸心、肺、膀胱經,起到溫通經脈、發汗解肌效果;阿膠甘,平,歸肺、肝、腎經,具有補血滋陰效用;牡丹皮辛、苦、涼,歸心、肝、腎經,發揮清熱涼血、活血散瘀作用;生姜味辛,性微溫,歸肺、脾、胃經,具有解表散寒作用;半夏性溫,味辛,歸脾經、胃經以及肺經,有降逆止嘔效用;而當歸補血活血;川芎活血行氣。諸藥合用,共同發揮溫經散寒、養血祛瘀效果,從而可進一步減輕患者各項中醫證候,緩解其疼痛[10]。現代藥理學研究認為,當歸所含揮發油可抑制血小板聚集,改善血液循環,而川芎可擴張外周血管,改善微循環[11-12]。兩者共用,以此有效改善盆腔微環境,促進子宮血液循環,進而改善其血流動力學。另外,本試驗將兩者合用制作成痛經膏,將其敷于患者肚臍上,進而加快藥效的滲透,可使得藥效更快發揮,更快控制病情。本文結果還顯示,兩組均無不良反應,表明艾附暖宮丸聯合溫經湯安全可靠。
綜上所述,艾附暖宮丸聯合溫經湯在虛寒型原發性痛經患者治療中作用明顯,可減輕中醫證候,改善血流動力學,緩解疼痛,且無不良反應,臨床可大力推廣。

