長程視頻腦電圖對嬰兒痙攣癥的轉歸分析
周昌華 江西省贛州市婦幼保健院 341000
嬰兒痙攣癥是臨床常見的新生兒科神經內科疾病,出生后4~7個月是該疾病發病高峰期,臨床表現以一連串的點頭樣痙攣為主,遠期預后極差,容易出現智力減退、運動功能障礙等后遺癥,嚴重影響嬰兒生長發育[1]。目前臨床主要采用藥物方式對該疾病患兒進行治療,常用藥物有促腎上腺皮質激素、糖皮質激素等,對于病情嚴重且藥物控制不佳的患兒選擇切除性或姑息性手術進行治療[2]。腦電圖是嬰兒痙攣癥常用診斷評估技術,其可反映患兒的腦電活動[3],既往腦電圖主要應用于疾病診斷和復查中,較少用于圍治療期監測中,不利于臨床對患兒腦電活動變化進行實時監控。隨著腦電圖技術的不斷發展,為了提高監測的靈活性和連續性,視頻腦電圖在腦電圖基礎設備上增加了視頻設備[4],在監測腦電活動的同時對其臨床表現進行拍攝監控,實現了生理表現和病理表現的雙重監測。基于此,本研究回顧性分析2019年1月—2021年12月我院收治的80例嬰兒痙攣癥患兒臨床診治資料,對長程視頻腦電圖對嬰兒痙攣癥的轉歸分析情況進行探究,具體內容如下。
1 資料與方法
1.1 一般資料 回顧性分析2019年1月—2021年12月我院收治的80例嬰兒痙攣癥患兒臨床資料,其中男42例,女 38例;月齡0.5~11個月,平均月齡(5.69±1.24)個月;癲癇家族史:12例有,68例無;出生情況:早產43例,足月產31例,過期妊娠6例;新生兒阿帕加(Apgar)評分3~8分,平均Apgar評分(5.36±0.48)分;發作類型:屈曲型42例,伸展型21例,混合型17例。研究已獲得醫學倫理委員學會審核批準。納入標準:(1)月齡≤12個月者;(2)符合第3版《兒科疾病診療指南》[5]中關于嬰兒痙攣癥診斷標準者;(3)臨床資料齊全者。排除標準:(1)有頭皮外傷者;(2)有廣泛或開放性顱腦外傷者;(3)極度躁動不安者。
1.2 方法 所有患兒均給予促腎上腺皮質激素(天津生物化學制藥有限公司,國藥準字H12021216)治療,初始劑量為1IU/(kg·d),加入200~250ml的濃度為5%的葡萄糖溶液(湖州邦健天峰藥業有限公司,國藥準字H33020489)稀釋后靜脈滴注,1次/d,維持劑量治療2周后,若病情得到有效控制則維持原劑量繼續治療2周,若病情控制不佳則增加劑量至25IU/(kg·d),1次/d,連續治療2周,4周為1個治療周期。所有患兒治療前1d開始實行24h長程視頻腦電圖監測,連續監測1周,具體檢測方式:儀器選擇日本光電EEG-1200C的視頻腦電圖,按照國際10~20系統標準安置19導記錄電極,雙側耳作為電極參考,由兩名經驗豐富醫師共同閱片。
1.3 觀察指標 觀察長程視頻腦電圖檢測情況,并對不同腦電失律情況的痙攣有效控制時間和完全緩解時間、臨床療效及預后等轉歸情況進行分析,具體觀察和評估方式:(1)統計其視頻監測到的痙攣發作次數和腦電圖監測發作次數,并對不同發作類型患兒的視頻監測發作形式和腦電圖監測到的失律類型進行記錄:①發作形式分為成串發作和孤立發作,前者表現為連續成串出現的強直性痙攣,后者表現為抽搐。②腦電失律類型分為典型高峰失律和變異型高峰節律紊亂,判定標準參照《臨床腦電圖學》[6]中相關標準。(2)于連續治療1周后進行療效評估,評估標準:①腦電圖觀察高度失律完全小時且無癇性放電則表示恢復正常;②腦電圖觀察高度失律轉為局灶或全導癇性放點則表示為好轉;③腦電圖觀察仍持續高度失律則為無效。總有效率=(正常+好轉)/例數×100%。(3)痙攣控制評估標準:①完全緩解:痙攣發作停止≥14d;②有效控制:仍有痙攣癥狀但發作次數較治療前減少幅度≥50%;③無效:發作次數不變、加重或減少幅度<50%。(4)出院后進行為期6個月的隨訪,對其6個月期間復發率進行統計。
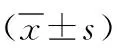
2 結果
2.1 長程視頻腦電圖檢測情況 統計80例患兒連續1周長程視頻腦電圖檢測情況發現,屈曲型發作多見,其次為伸展型,混合型較為少見,見表1。
2.2 不同腦電失律情況的痙攣有效控制時間和完全緩解時間 如表2所示,典型高峰失律患兒痙攣有效控制時間和完全緩解時間均短于變異型高峰節律紊亂患兒(P<0.05)。

表2 不同腦電失律情況的痙攣有效控制時間和完全緩解時間
2.3 不同腦電失律情況的臨床療效 如表3所示,典型高峰失律患兒總有效率高于變異型高峰節律紊亂患兒(χ2=4.397,P=0.036<0.05)。

表3 不同腦電失律情況的臨床療效[n(%)]
2.4 不同腦電失律情況的預后 如表4所示,典型高峰失律患兒總復發率略低于變異型高峰節律紊亂患兒,但差異無統計學意義(χ2=2.394,P=0.122>0.05)。

表4 不同腦電失律情況的預后[n(%)]
3 討論
嬰兒痙攣癥屬于癲癇腦病的一種,多發生于出生后幾天至3歲之間,尤其是月齡≤6個月的嬰兒發病率極高[7]。該疾病早期以腦電活動異常為主,體表癥狀不明顯,且病情癥狀患兒的痙攣癥狀與日常嬰兒體感不適癥狀相似,因而確診時大部分患兒病情較為危重,預后較差,死亡風險和后遺癥風險極高,且病情容易反復發作,對其生長發育造成嚴重不良影響。根據既往臨床調查[8],該疾病主要病因有遺傳、產傷、羊水吸入、腦畸形、腦萎縮等先天性疾病及腦發育遲緩或不全等。部分嬰兒還會因為免疫力低下,感冒發燒出現發熱癥狀較難緩解誘發痙攣癥,導致臨床救治難度大大提升,因而及早采取有效措施進行診治是改善嬰兒痙攣癥的關鍵。
腦電圖是嬰兒痙攣癥常用診斷技術,通過分析腦電圖達到診斷疾病和評估病情嚴重程度的目的。但是普通的腦電圖對發作間期的高峰失律腦電活動進行觀察,難以對發作時的腦電活動進行監測,不利于臨床對腦電活動進行分型,為臨床提供的可參考數據較少。視頻腦電圖是在腦電圖基礎設備上增設視頻監控技術的新型腦電圖技術,該技術可以實現24h連續監測,不僅可方便臨床對患兒腦電活動失律情況進行分型,還可拍攝患兒發作時癥狀表現,為臨床病情分析提供更多客觀數據。普通腦電圖監測連續性不強,因此在腦電活動分型時候較為困難,視頻腦電圖可進行任意時程的腦電活動監測,不僅提高臨床陽性檢出率,還能減少漏診和誤診的情況發生。本文中,統計連續1周監測情況發現屈曲型發作多見,其次為伸展型,混合型較為少見,可見長程視頻腦電圖可以監測到無體表癥狀情況下的腦電活動異常,為臨床分析患兒病情發作規律提供依據。
典型高峰失律和變異型高峰節律紊亂是嬰兒痙攣癥腦電活動的主要形式,前者主要表現為持續彌漫性的高波幅無節律的慢波,并可夾雜多灶的尖波發放或雜亂的棘波,圖形正常結構消失,出現棘波節律、棘慢復合波和尖慢復合波等癇性放電結構,且失律具有周期性,以一次性高波幅的慢波后彌漫性電壓降低的周期性變化為主;后者表現以不對稱、局灶性異常、半球間同步性增加的高度失律和高度失律伴爆發—抑制為主[9-10]。本文重點對典型高峰失律和變異型高峰節律紊亂這兩種腦電圖表現的患兒轉歸情況進行分析,結果提示,典型高峰失律患兒痙攣有效控制時間和完全緩解時間較短,總有效率較高,與變異型高峰節律紊亂患兒相比差異顯著(P<0.05),提示典型高峰失律患兒的病情較易得到控制,轉歸情況良好。本文還對兩種波形患兒的復發率進行對比,結果提示無顯著差異(P>0.05),典型高峰失律患兒總復發率稍低,可見其該波形預后優于變異型高峰節律紊亂。由于目前臨床對于兩種腦電波形的差異性的相關研究較少,所以本研究對于兩種波形轉歸情況差異造成的具體原因尚未明確,因而在今后研究中還需進一步擴大研究范圍,深入對不同腦電活動波形的嬰兒痙攣癥預后差異因素進行分析。
綜上所述,長程視頻腦電圖不僅可實現對嬰兒痙攣癥患兒的連續監測,還可以監測癥狀發作情況,且根據不同腦電失律情況對其轉歸情況進行預評,為臨床診治提供客觀的數據。

