2 型糖尿病患者骨鈣素與左心室參數、頸動脈內膜厚度的相關性
劉曉薇 張媛君 權金星
隨著人們生活水平的提升、生活習慣的改變,糖尿病的患病率逐漸增加,心血管疾病的發生率隨之增高。研究表明,與正常人群相比,2 型糖尿病(T2DM)患者的左心室重塑率明顯升高[1],且容易引起心肌纖維化[2]。近幾年的研究發現,部分骨代謝因子與心血管疾病的發生發展密切相關,如β-膠原特殊序列與心臟功能呈負相關[3,4],25-羥維生素D3 的缺乏可使糖尿病血管并發癥的發生風險增加[5~8],甲狀旁腺激素可增加心室肥厚的風險[9,10]等。因此骨代謝因子的功能已不再局限于骨骼的形成與吸收,其在參與內分泌代謝以及神經系統等多種功能中發揮著至關重要的作用[11]。本研究探討T2DM 患者骨鈣素(OC)水平與左心室及頸動脈內膜厚度之間的相關性。
1 材料與方法
1.1 一般資料選取2015 年12 月~2017 年6 月就診于甘肅省人民醫院的390 例T2DM 患者,分為4組:T2DM 組(Group1)、T2DM 亞臨床動脈粥樣硬化組(Group2)、T2DM 微血管并發癥組(Group3)、T2DM 大血管并發癥組(Group4)。
1.2 納入與排除標準納入標準:根據1999 年WHO 推行的T2DM 診斷標準[12]及患者并發癥發生情況:①T2DM:不合并任何并發癥;②T2DM 合并亞臨床動脈粥樣硬化:頸動脈內膜厚度(cIMT)≥0.9mm[13],無斑塊、狹窄;③T2DM 合并微血管并發癥:糖尿病視網膜病變、周圍神經病變、糖尿病腎病;④T2DM 大血管并發癥:心血管疾病史、頸動脈斑塊或狹窄、下肢動脈粥樣硬化,狹窄或閉塞。排除標準:其他類型糖尿病、糖尿病急性并發癥、顯著缺氧、急性應激、嚴重的心身疾病。
1.3 觀察指標
1.3.1 一般指標 收集年齡、血壓,測量身高、體重,計算體重指數(BMI)。
1.3.2 血標本收集 所有患者空腹(禁食8h),采集靜脈血測定OC、膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、低密度脂蛋白膽固醇(LDL-C),以及超敏C 反應蛋白(hs-CRP)、糖化血紅蛋白(HbA1c)、空腹血糖(FBG)、胰島素抵抗指數(HOMA-IR)。
1.3.3 頸動脈內膜厚度(cIMT)的測定 采用彩色多普勒超聲儀測量cIMT 。
1.3.4 心臟指標測量 心臟彩超測量舒張期/收縮期室間隔厚度(IVSTd/IVSTs)、左心室舒張末期/收縮末期直徑(LVEDd/LVEDs)、左心室后壁舒張期/收縮期厚度(LVPWTd/LVPWTS)、射血分數(LVEF)、縮短分數(LVFS)、E/A 比值,并通過公式計算左心室質量指數(LVMI)。LVMI(g/m2)=LVM(g)/BSA(m2);BSA(m2)=0.0061×身高(cm)+0.0128×體重(kg)-0.1529;LVM(g)=1.04×[(LVDd+IVS+LVPW)3-LVDd3])。
1.4 統計學分析采用SPSS 22.0 統計軟件分析處理,符合正態分布的計量資料用±s表示,不符合正態分布的用中位數(四分位間距)表示,組間分析行one-way-anova,變量之間行Pearson 相關性分析。P<0.05 為差異有統計學意義。
2 結果
2.1 各組一般資料比較Group4 組的年齡、BMI、DBP 高于其他三組,SBP 高于Group1 組,差異有統計學意義(P<0.05)。見表1。
表1 各組一般資料比較(±s)
注:與Group1 比較,aP<0.05;與Group2 比較,bP<0.05;與Group3 比較,cP<0.05
2.2 血清學及生化指標比較Group4 組的TG、hs-CRP 高于其他三組,差異有統計學意義(P<0.05)。與Group1 相比,Group4 組的HbA1C、TC、LDL-C、HOMA-IR 較高,差異有統計學意義(P<0.05)。見表2。

表2 各組血清及生化指標比較
2.3 OC、心臟參數與cIMT 比較與Group1 相比,Group3、4 組的OC 較低;與Group1 相比,其他三組的cIMT 較高、E/A 比值較低,差異有統計學意義(P<0.05);Group4 組的LVMI 高于其他三組,而LVEF 低于其他三組,差異均有統計學意義(P<0.05)。見表3。
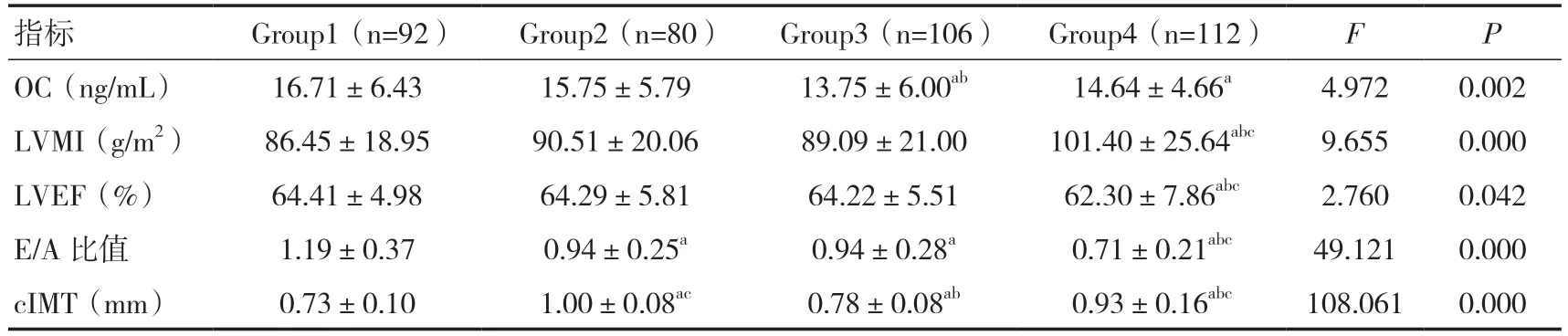
表3 各組OC、心臟參數與cIMT 比較
2.4 OC 與心臟參數、cIMT 的相關性分析OC 與LVEF、E/A 比值、HDL-C 呈正相關(P<0.05);OC與LVMI、FBG、HbA1c、TC、TG、LDL-C、hs-CRP、HOMA-IR、cIMT 呈負相關(P<0.05)。見表4。

表4 OC 與臨床指標的相關性分析
3 討論
循環中OC 以兩種形式存在,即羧化型OC 和非羧化型OC[14,15],其中非羧化型OC 是一種內分泌激素,與某些疾病的發生及轉歸密切相關[16]。研究發現,血清OC 濃度下降可使T2MD 患者心血管疾病的發生風險增加[17,18],并且OC 可預防T2MD 患者發生動脈粥樣硬化[19]。研究發現,循環中OC 濃度明顯降低的患者,頸動脈內膜增厚及斑塊形成風險也顯著升高[20,21],但本研究未發現OC 與頸動脈內膜有相關性,可能與樣本量過小有關。OC 升高可降低冠心病的發生風險[22,23]。有研究發現,OC 與心臟的舒張功能呈正相關[24],對心肌具有保護作用[25]。本研究也發現,OC 與射血分數、E/A 比值呈正相關,與左心室質量指數呈負相關(P<0.05)。說明血清中OC 濃度升高,可能會降低糖尿病患者左心室重塑的發生發展,從而對心臟功能具有保護作用。
本研究發現,OC 與FBG、HbA1c、HOMA-IR呈負相關。OC 可以刺激胰腺β 細胞中胰島素及脂肪細胞中脂聯素(胰島素增敏激素)的表達[26],改善血清胰島素抵抗,調節血糖代謝。OC 還可參與脂質代謝,下調脂滴包被蛋白(脂肪代謝相關蛋白)和三酰甘油脂肪酶的活性,從而降低體內TG 和游離脂肪酸的濃度[6,27],本研究也發現,OC 與TC、TG、LDL-C 呈負相關,與HDL-C 呈正相關。其對血脂的影響,也可抑制非酒精性脂肪性肝炎的發生發展[6],而肝臟是能量代謝的中樞器官,在血糖調節中發揮著至關重要的作用。
長期慢性高血糖可促進晚期糖基化終末產物的形成,刺激炎癥因子的分泌,導致血管內皮細胞功能紊亂,血管內促凝過程被激活,炎癥因子大量釋放,最終損傷血管內皮細胞,促進動脈粥樣硬化的形成[28,29],引起心血管疾病。與本研究結果相符的是,Liao 等[30]發現OC 與hs-CRP 呈負相關。而OC 可抑制循環中炎癥因子的產生,促進抗炎因子的分泌[5,31,32],增強eNOS 磷酸化,預防血管內皮細胞的損傷[33~35],從而達到保護血管的作用。
綜上,OC 對心臟及血管的保護性作用機制至今尚不清楚,可能通過刺激胰島素分泌,改善胰島素抵抗而調節血糖,以及通過調節血脂代謝及抗炎因子的機制而發揮作用,這對糖尿病心血管疾病的診療具有重要意義。OC 對T2DM 患者的心臟及血管可能具有保護作用。

