腹腔鏡輔助拖出術治療常見型先天性巨結腸患兒的臨床效果
曾林山,謝明峰,曾勇,劉金平,劉海金
贛南醫學院第一附屬醫院 (江西贛州 341000)
先天性巨結腸為臨床常見腸神經元發育異常性疾病,患兒主要表現為腹脹嘔吐、發育遲緩及便秘等,對其生命質量造成嚴重影響。現階段,臨床對于先天性巨結腸主要以手術治療為主。隨著微創技術的發展,針對先天性巨結腸手術治療主要以腹腔鏡手術及完全經肛門手術為主,并已取得較好效果[1-2]。雖然臨床已有上述兩種術式的相關報道,但關于以上兩種術式的對比研究尚有待深入,尤其是針對患兒中長期排便功能、術后恢復情況及并發癥發生情況均有待進一步研究[3-4]。基于此,本研究主要選擇常見型先天性巨結腸且年齡較小患兒進行研究,比較兩種術式的應用價值,現報道如下。
1 資料與方法
1.1 一般資料
選取2017 年4 月至2021 年7 月我院收治的90 例先天性巨結腸患兒,按照隨機數字表法分為兩組,各45 例。對照組男22 例,女23 例;年齡3~12 歲,平均(8.16±2.19)歲。試驗組男21 例,女24 例;年齡3~11 歲,平均(8.17±2.21)歲。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究已獲得醫院醫學倫理委員會審批,患兒家屬均已簽署研究知情同意書。
納入標準:新生兒出生后48 h 內未見胎便,體格檢查提示腹膨脹及寬大腸型,確診常見型先天性巨結腸;年齡2 歲以上。排除標準:合并其他先天性疾病;出生時發生窒息;生命體征不平穩;患有精神疾病;合并其他消化系統疾病。
1.2 方法
所有患兒均于全身麻醉氣管插管下完成手術。
試驗組實施腹腔鏡下輔助拖出術:選擇臍上緣切開0.5 cm 左右置入光源系統,建立人工氣腹,壓力為8~10 mmHg(1 mmHg=0.133 kPa),隨后選擇臍兩側4 cm 左右處建立操作鞘卡,術中保持患兒頭低腳高位,腹腔鏡下明確病變部位及擬定切除范圍,通過超聲刀將直腸系膜、直腸側韌帶分離至腹膜返折部位1 cm 下,鉗夾相關系膜充分止血,直至將腸系膜游離至正常結腸系膜位置,隨后行肛門結腸拖出術,術后留置肛管1 周,并根據患兒恢復情況決定是否繼續擴肛治療。
對照組行完全經肛門拖出術:術中取截石位,臀下墊高,并牽引肛周皮膚充分暴露肛門,選擇齒狀線上0.5 cm 左右處適當注入小劑量去甲腎上腺素,鈍性分離直腸黏膜至漿肌層間隙,充分拖出黏膜組織后將其與肌肉層分離至少5 cm,充分游離直腸至腹膜返折部位,同時分段留取標本送檢神經節細胞且以外觀正常為標準;完全切除病變腸管,并吻合直腸及結腸斷端,術后14 d 開始持續擴肛半年。
1.3 觀察指標
比較兩組手術持續時間、術后恢復指標(術后恢復正常飲食時間及腸蠕動恢復時間)、術后隨訪1 年排便功能及并發癥(吻合口狹窄、吻合口瘺、術后腸炎和腸梗阻)發生情況。
1.4 統計學處理
采用SPSS 20.0 統計軟件進行數據分析。計量資料以±s表示,采用t檢驗。計數資料以率表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組手術持續時間比較
試驗組手術持續時間為(86.7±1.7)min,短于對照組(98.8±5.5)min,差異有統計學意義(P<0.05)。
2.2 兩組術后恢復指標比較
試驗組術后恢復正常飲食時間及腸蠕動恢復時間均比對照組短,差異有統計學意義(P<0.05),見表1。
表1 兩組術后恢復指標比較(d,±s)
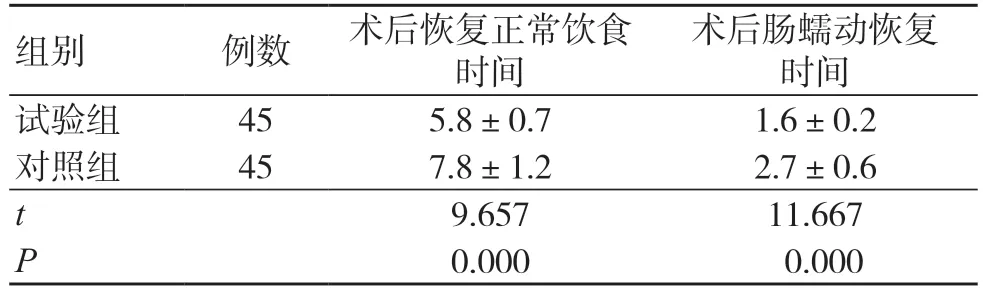
表1 兩組術后恢復指標比較(d,±s)
術后腸蠕動恢復時間試驗組 45 5.8±0.7 1.6±0.2對照組 45 7.8±1.2 2.7±0.6 t 9.657 11.667 P 0.000 0.000組別 例數 術后恢復正常飲食時間
2.3 兩組術后隨訪1 年排便功能比較
試驗組術后隨訪1 年恢復正常大便率比對照組高,差異有統計學意義(P<0.05),見表2。

表2 兩組術后隨訪1 年排便功能比較[例(%)]
2.4 兩組并發癥比較
試驗組并發癥發生率比對照組低,差異有統計學意義(P<0.05),見表3。

表3 兩組并發癥比較[例(%)]
3 討論
先天性巨結腸屬于小兒外科常見的消化道先天性畸形,多與遺傳因素有關,臨床表現為糞便集聚在結腸近端,隨著時間的延長易導致近端結腸腸管的增厚與擴張改變[5-6]。患兒主要表現為長時間反復的腹脹與便秘,進而影響其食欲,導致營養不良、消瘦及貧血[7]。治療以手術根治為首選,及時有效的手術干預可以延緩病情進展,緩解患兒臨床癥狀,避免疾病對患兒生長發育的影響[8]。目前,國內主流的手術方式為完全經肛門拖出術及腹腔鏡輔助拖出術[9]。
本研究結果顯示,試驗組手術持續時間短于對照組,說明熟練掌握腹腔鏡微創治療技術可縮短先天性巨結腸患兒的手術時間,減輕創傷。本研究結果還顯示,試驗組術后恢復正常飲食時間及腸蠕動恢復時間均比對照組短,提示腹腔鏡輔助拖出術更利于促進先天性巨結腸患兒胃腸道早期恢復。究其原因,通過腹腔鏡鏡頭的放大效應,手術醫師可在明視下將結腸拖出置于肛門外進行手工吻合,有效地避免了腸扭轉的發生,且利于縮短手術時間,減少術中出血量[10-11]。本研究結果另顯示,術后隨訪1 年,試驗組大便恢復正常的比例高于對照組,提示腹腔鏡輔助拖出術治療先天性巨結腸患兒的手術效果較為理想,更利于促進患兒術后早期恢復排便功能。分析原因為腹腔鏡手術屬于微創操作,可有效減輕手術操作對腹腔臟器的干擾,減少對腸道的刺激,故可促進術后胃腸道功能恢復[12]。本研究還發現,試驗組并發癥發生率比對照組低,進一步說明腹腔鏡輔助拖出術治療先天性巨結腸患兒的并發癥少,安全性高。其原因為,腹腔鏡手術視野放大后更為清晰且全面,可提高醫師操作的精準度,顯著減輕手術可能造成的損傷[13]。針對年齡較小的先天性巨結腸患兒,行完全經肛門拖出術創傷相對較大,術后并發癥多,不利于患兒早期康復,但對于基層醫院尤其是未能熟練掌握微創治療技術的醫師,則不失為一種可行性選擇[14-16]。
綜上所述,腹腔鏡輔助拖出術治療先天性巨結腸患兒的臨床效果較好,不僅手術耗時短,而且術后胃腸道功能恢復快,并發癥少,安全性高。

