目標導向式健康威脅行為扭轉延續護理干預對消化性潰瘍患者生活質量的影響
李翠翠,王紅娟,沈曉芳
1.鄭州大學第一附屬醫院消化內五科(鄭州 450000)
2.鄭州大學第一附屬醫院消化科(鄭州 450000)
消化性潰瘍是一種消化內科常見疾病,主要發生于胃及十二指腸。胃黏膜保護性減弱、幽門螺桿菌感染、胃酸分泌量增加等是該病的高危因素。臨床主要表現為中上腹部疼痛、胃灼熱、反酸等胃腸道癥狀,且疼痛多呈反復性、周期性發作,與飲食、精神刺激等有明顯關系,給患者身心健康帶來影響[1-2]。調查顯示,我國消化性潰瘍患病率約為1.7%~4.7%,若未得到規范的治療與管理,可引發消化道出血、穿孔甚至癌變等,進而危及患者生命。消化性潰瘍需長期管理,應予以長期、連續性照護以促進患者康復,避免病情惡化及增加再住院風險[3-4]。目標導向式健康威脅行為扭轉延續護理干預是一種在不同健康管理場所通過提倡對不良健康行為進行管理,從而實現健康目標的理論[5]。該護理模式有利于提升護理對象的健康信念與態度,使其自發主動產生一系列扭轉威脅健康行為的因素,具有協調性和連續性等優勢,有望提高慢性病患者的生活質量及依從性。目前,臨床有關目標導向式健康威脅行為扭轉延續護理干預對消化性潰瘍患者生活質量影響的報道較少,本研究擬對其進行探討分析,以期對臨床應用有所啟發。
1 資料與方法
1.1 研究對象
選取鄭州大學第一附屬醫院2020 年1 月至2022 年10 月收治的86 例消化性潰瘍患者為研究對象,以抽簽法分為對照組和觀察組,每組43例。納入標準:①符合《消化性潰瘍循證臨床實踐指南》[6]中的疾病診斷標準;②首次就診;③臨床資料完整;④認知水平正常;⑤無其他胃腸疾病。排除標準:①合并其他嚴重臟器病變;②伴有惡性腫瘤病變;③合并感染性疾病;④配合度差;⑤合并精神異常或病情危重。本研究已獲鄭州大學第一附屬醫院醫學倫理委員會審查通過(20201118)。
1.2 方法
對照組行常規護理:遵醫囑給予常規護理,及時評估患者生命體征變化;指導患者保持良好作息習慣;進行飲食指導,控制血糖、血壓及血脂情況。
觀察組行目標導向式健康威脅行為扭轉延續護理:入院后對患者進行評估,了解其飲食、作息、運動等生活習慣,分析威脅健康的危險不良因素,制定健康威脅行為扭轉護理計劃。①接觸:組建微信群,定時推送消化性潰瘍相關資訊,包括疾病常識與感知、體質量自查、情緒管理等自我護理內容;要求患者將飲食、睡眠等情況反饋于群內;根據反饋內容提出問題,分析原因并向患者提供護理指導。②觀察與強化:每日評估患者生命體征、飲食、休息、情緒等變化;鼓勵患者說出感受與需求,與患者共同促進其將個人價值、生活目標、健康目標統一,引導其加強自我管理。③澄清與幫助:協助患者分辨健康危險因素;指導患者進食易消化、營養豐富的食物,避免高熱量、生冷食物,補充適量蛋白質及脂肪,不宜多喝牛奶、豆奶及酸性食物,進食以定時定量、少量多餐為原則;采用局部熱敷、聽音樂等方式緩解疼痛,疼痛劇烈時臥床休息,遵醫囑服用藥物,若疼痛難以忍受應報告醫生;根據患者病情、體質等指導其選擇合適的運動如太極、八段錦等,指導其腹式呼吸訓練,每天早晚各一次,每次15分鐘為宜;指導患者家屬多陪伴患者,加強交流以減輕患者心理負擔。④健康教育:設立康復咨詢熱線以供患者隨時咨詢;每月舉辦相關知識健康講座;組織健康宣教,指導患者糾正不良飲食習慣;護理回訪進一步規范流程并持續改進。⑤引導:定時復盤護理計劃,幫助患者鞏固其健康行為扭轉意識;評估護理計劃完成度,為患者持續提供個性化護理支持以加強自我管理。
1.3 觀察指標
1.3.1 負性情緒
護理前后采用焦慮自評量表(Self-Rating Anxiety Scale,SAS)、抑郁自評量表(Self-Rating Depression Scale,SDS)評估患者焦慮與抑郁情況。量表均為百分制,其中SAS 分界值為50 分,50~59 分為輕度焦慮,60~69 分為中度焦慮,>70 分為重度焦慮;SDS 分界值為53 分,53~62 分為輕度抑郁,63~72 分為中度抑郁,>73 分為重度抑郁。
1.3.2 胃腸激素
護理前后抽取患者空腹靜脈血5 mL,以3 000 r/min 轉速、7 cm 離心半徑持續離心處理10 min,選取血清放置于-70℃環境中保存。酶聯免疫吸附法檢測患者血清胃動素(MTL)、生長抑素(SS)、胃泌素(GAS)、表皮生長因子(EGF)水平。正常范圍:MTL 5~300 ng/L;SS 2.9~17.3 ng/L;GAS 15~105 ng/L;EGF 547~1 517 pg/mL。
1.3.3 希望水平
護理前后采用Herth 希望指數量表(Herth Hope Index Scale,HHI)評估患者希望水平,包括3 方面,共12 項,每項均采用1~4 分法評分,總分48 分,分數高低與希望水平呈正比。
1.3.4 生活質量
護理前后采用生活質量評分表(SF-36)評估患者生理功能、社會功能、情感職能等8個項目。每項均為百分制,得分高低與生活質量呈正比。
1.3.5 護理依從性
采用自制依從性評分問卷評估,包括信息反饋、照實回答、提出訴求、遵守規章制度。問卷為百分制,≥95 分為完全依從,90~94 分為部分依從,<90 分為不依從。
1.4 統計分析
采用SPSS 22.0 軟件分析,計量資料用均數與標準差(x±s)表示,采用t檢驗;計數資料用頻數與百分比(n,%)表示,采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 一般資料
對照組男性23 例、女性20 例,年齡35~68 歲、平均(50.36±4.87)歲,胃潰瘍13 例、十二指腸潰瘍19例、復合性潰瘍11例;觀察組男性25例、女性18 例,年齡34~68 歲、平均(50.62±4.69)歲,胃潰瘍12 例、十二指腸潰瘍17 例、復合性潰瘍14 例。兩組一般資料無明顯差異(P>0.05)。
2.2 負性情緒比較
護理后觀察組SAS評分(30.14±8.37 vs.37.26±7.67,P<0.001)與SDS 評分(34.53±7.94 vs.49.23±8.98,P<0.001)均低于對照組,見表1。
表1 兩組負性情緒比較(±s)Table 1.Comparison of negative emotions between two groups (±s)
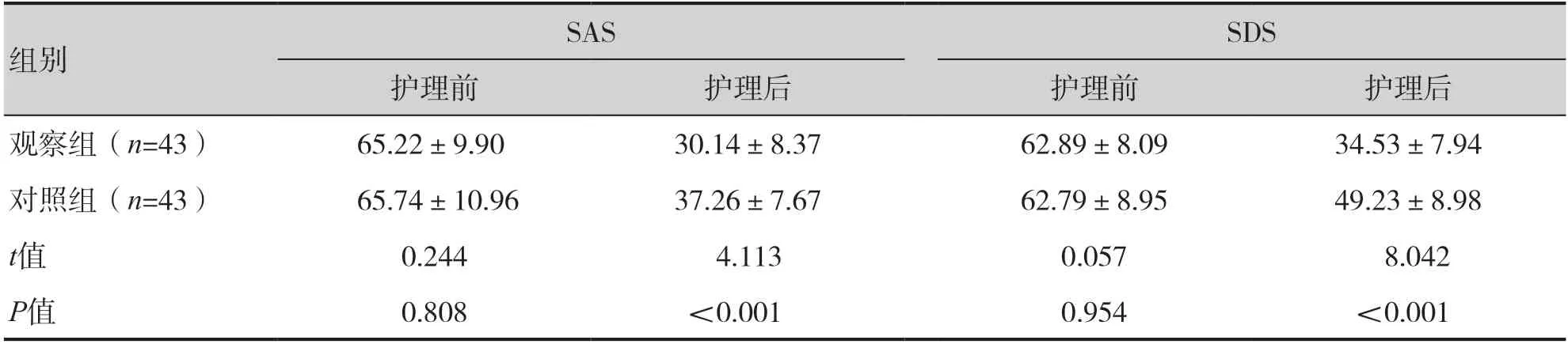
表1 兩組負性情緒比較(±s)Table 1.Comparison of negative emotions between two groups (±s)
組別SASSDS護理前護理后護理前護理后觀察組(n=43)65.22±9.9030.14±8.3762.89±8.0934.53±7.94對照組(n=43)65.74±10.9637.26±7.6762.79±8.9549.23±8.98 t值0.2444.1130.0578.042 P值0.808<0.0010.954<0.001
2.3 胃腸激素比較
護理后觀察組MTL(259.29±12.30 vs.310.40±13.94,P<0.001)、GAS(100.40±8.24 vs.113.30±8.02,P<0.001)均低于對照組;SS(16.77±1.25 vs.12.90±1.28,P<0.001)及EGF(691.63±20.09 vs.540.87±15.08,P<0.001)均高于對照組,見表2。
表2 兩組消化性激素比較(±s)Table 2.Comparison of digestive sex hormones between two groups (±s)
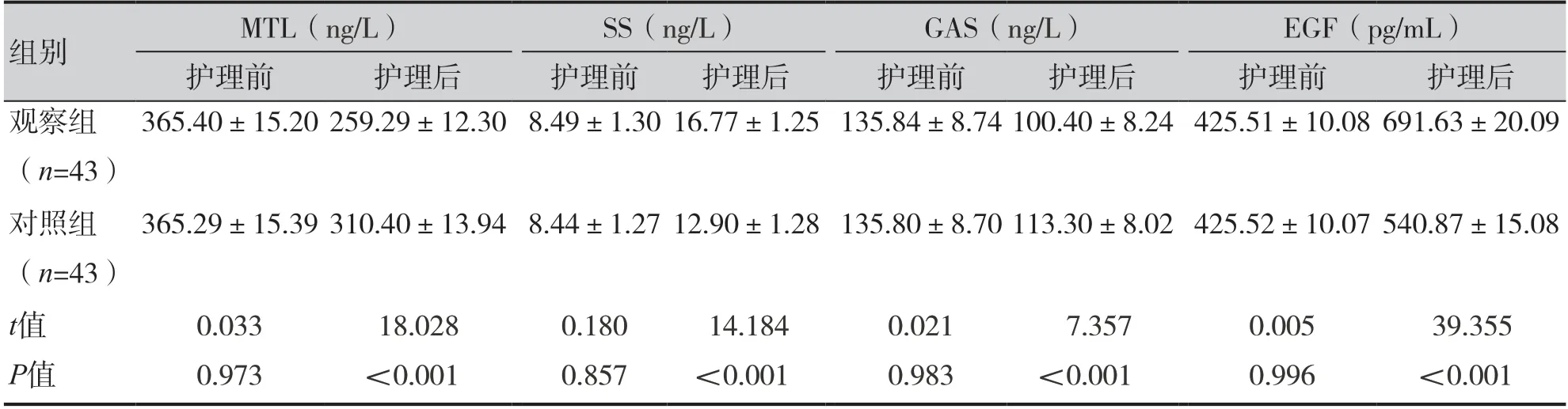
表2 兩組消化性激素比較(±s)Table 2.Comparison of digestive sex hormones between two groups (±s)
組別MTL(ng/L)SS(ng/L)GAS(ng/L)EGF(pg/mL)護理前護理后護理前護理后護理前護理后護理前護理后觀察組(n=43)365.40±15.20 259.29±12.30 8.49±1.30 16.77±1.25 135.84±8.74 100.40±8.24 425.51±10.08 691.63±20.09對照組(n=43)365.29±15.39 310.40±13.94 8.44±1.27 12.90±1.28 135.80±8.70 113.30±8.02 425.52±10.07 540.87±15.08 t值0.033 18.028 0.180 14.184 0.021 7.357 0.005 39.355 P值0.973<0.001 0.857<0.001 0.983<0.001 0.996<0.001
2.4 希望水平比較
護理后觀察組希望水平高于對照組(P<0.05),對現實與未來的積極態度(9.07±1.52 vs.8.13±1.49,P=0.005)、采取的積極行動(8.08±1.40 vs.7.19±1.33,P=0.003)、與他人保持親密的關系(10.42±1.31 vs.9.64±1.28,P=0.006)評分均明顯高于對照組,見表3。
表3 兩組希望水平比較(±s)Table 3.Comparison of hope levels between two groups (±s)
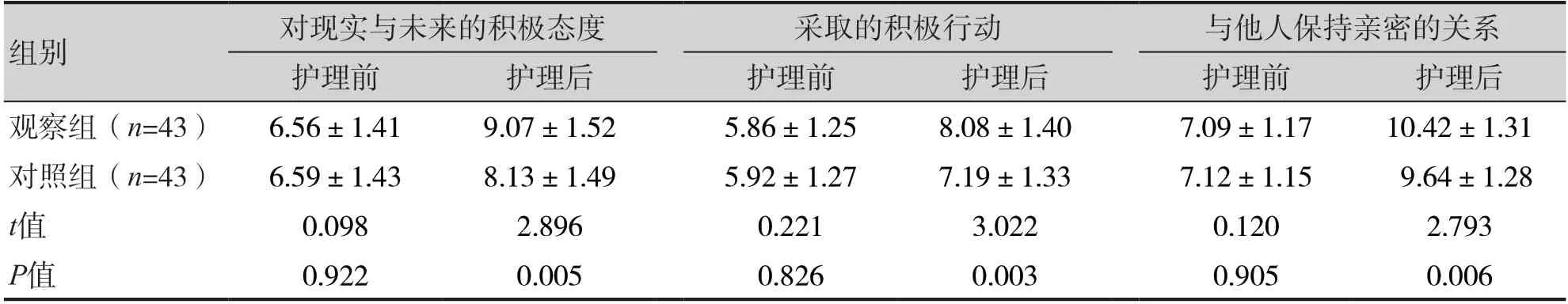
表3 兩組希望水平比較(±s)Table 3.Comparison of hope levels between two groups (±s)
組別對現實與未來的積極態度采取的積極行動與他人保持親密的關系護理前護理后護理前護理后護理前護理后觀察組(n=43)6.56±1.419.07±1.525.86±1.258.08±1.407.09±1.1710.42±1.31對照組(n=43)6.59±1.438.13±1.495.92±1.277.19±1.337.12±1.15 9.64±1.28 t值0.098 2.896 0.221 3.022 0.120 2.793 P值0.922 0.005 0.826 0.003 0.905 0.006
2.5 生活質量比較
護理后觀察組生理功能、精神健康、軀體疼痛、生理職能、情感職能、生命活力、社會功能、總體健康評分均明顯高于對照組(P<0.001),見表4。
表4 兩組生活質量評分比較(±s)Table 4.Comparison of quality of life scores between two groups (±s)
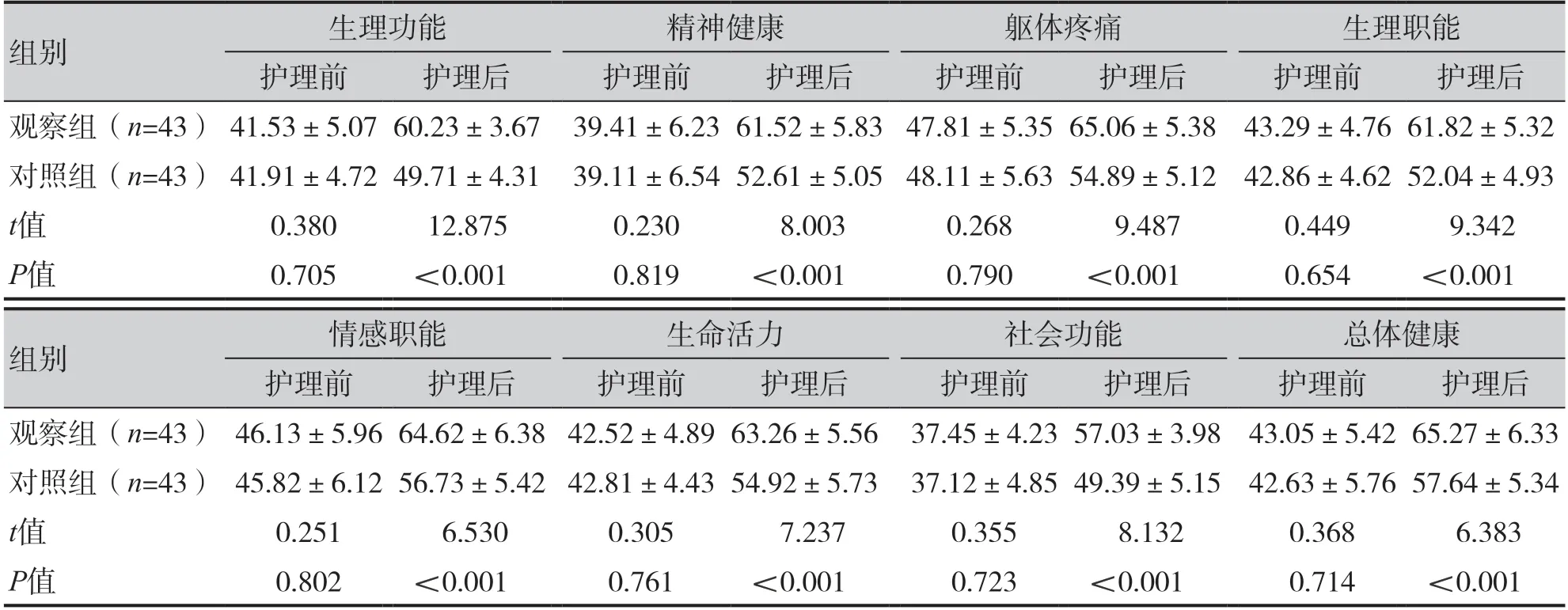
表4 兩組生活質量評分比較(±s)Table 4.Comparison of quality of life scores between two groups (±s)
組別生理功能精神健康軀體疼痛生理職能護理前護理后護理前護理后護理前護理后護理前護理后觀察組(n=43) 41.53±5.07 60.23±3.67 39.41±6.23 61.52±5.83 47.81±5.35 65.06±5.38 43.29±4.76 61.82±5.32對照組(n=43) 41.91±4.72 49.71±4.31 39.11±6.54 52.61±5.05 48.11±5.63 54.89±5.12 42.86±4.62 52.04±4.93 t值0.38012.8750.2308.0030.2689.4870.4499.342 P值0.705<0.0010.819<0.0010.790<0.0010.654<0.001組別情感職能生命活力社會功能總體健康護理前護理后護理前護理后護理前護理后護理前護理后觀察組(n=43) 46.13±5.96 64.62±6.38 42.52±4.89 63.26±5.56 37.45±4.23 57.03±3.98 43.05±5.42 65.27±6.33對照組(n=43) 45.82±6.12 56.73±5.42 42.81±4.43 54.92±5.73 37.12±4.85 49.39±5.15 42.63±5.76 57.64±5.34 t值0.2516.5300.3057.2370.3558.1320.3686.383 P值0.802<0.0010.761<0.0010.723<0.0010.714<0.001
2.6 護理依從性比較
兩組護理總依從率比較,觀察組明顯高于對照組(95.35% vs.79.07%,P=0.024),見表5。
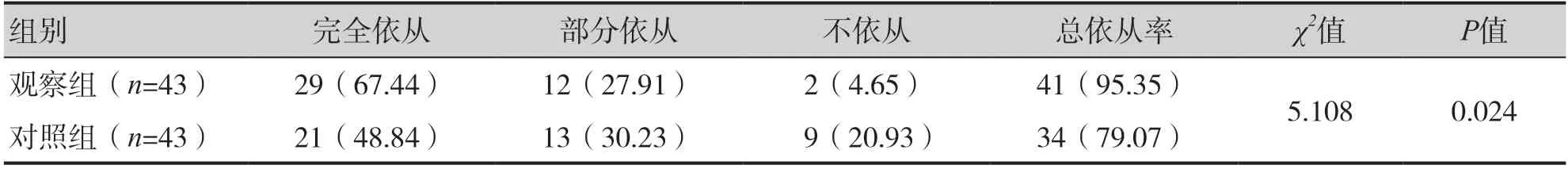
表5 對比兩組護理依從性(n,%)Table 5.Comparison of nursing compliance between two groups (n,%)
3 討論
消化性潰瘍主要與胃壁黏膜防御機制受損和胃酸、胃蛋白酶侵蝕有關,其發病多認為與幽門螺桿菌感染、飲食、藥物等有關[7]。發病初始臨床主要表現為上腹部疼痛、消化不良等癥狀。消化性潰瘍可引起嚴重并發癥,如穿孔、出血、梗阻等,嚴重威脅患者生命健康及生活質量。研究表明,消化性潰瘍的發生發展與患者自身管理能力、生活習慣、情緒水平等有關[8]。為預防及控制消化性潰瘍,應對患者及普通群眾開展健康教育以扭轉健康威脅行為。目標導向是一種管理手段,即以解決問題為指引,集中護理人員、患者及其家屬力量以護理手段化解疾病中突出的矛盾與問題,同時以護理成效為標準分析護理工作重點問題并著力解決。若患者缺乏堅持的意識,使得科學有效的健康干預不能得到延續,那么患者仍存在復發可能,導致預后不佳[9-10]。因此,尋找合理的護理方式為扭轉患者的健康威脅行為找到相應動機,并促使其對正確目標發揮主觀能動性是有必要的。
溫攬月等[11]的研究顯示目標導向式健康威脅行為扭轉延續護理能夠緩解胃腸道疾病患者的負性情緒。本研究顯示,護理后觀察組負性情緒評分低于對照組。消化性潰瘍為慢性疾病的一種,具有復發率高、周期性發作等特點,發病后以腹部疼痛不適為主,患者常存在嚴重負性情緒,若未得到有效宣泄易加重病情[12]。通過健康威脅行為扭轉護理計劃,在接觸環節能夠加強患者生活模式管理并促進交流以減少患者的負面情緒;在觀察與強化環節,有利于引導患者給出開放答案以便于護理人員全面評估患者身心健康狀況;在澄清與幫助環節有助于消除患者的困惑情緒;在健康教育環節,通過多樣化、全方位的社會支持激起患者的康復希望,有助于患者保持良好的生活狀態;在引導環節,定時復盤與鞏固階段性目標有助于患者強化健康行為,進一步明確方向,使積極主動性得以有效延續。
胃腸激素為胃腸道黏膜細胞分泌的多種肽類激素[13]。本研究顯示,護理后觀察組MTL、GAS均低于對照組,SS 與EGF 均高于對照組,提示目標導向式健康威脅行為扭轉延續護理對消化性潰瘍患者的胃腸激素有一定影響。良好的飲食習慣有利于有效保護胃黏膜;休息不佳易導致機體神經內分泌系統失調、抵抗力下降等,不利于胃腸道黏膜修復。加強休息、遵從醫囑規范治療等有利于促進患者胃腸道功能恢復;合理的鍛煉有助于增強機體抵抗力,改善消化功能,改善心肺儲備功能,減輕心理壓力等,幫助患者養成健康的生活習慣。負性情緒可造成機體自主神經功能紊亂,對胃腸道功能產生負性影響,以上均是形成潰瘍病的基礎。護理人員通過對患者進行健康教育與指導有利于患者健康生活模式的持續。
于瑞香[14]的研究顯示導向式護理干預能夠加強患者康復依從性,有利于提高希望水平。本研究顯示,護理后觀察組希望水平評分高于對照組,觀察組護理總依從率高于對照組,與于瑞香的研究結果相似。消化性潰瘍患者受康復治療時間長、經濟壓力大等因素影響,易產生消極情緒,主要表現為治療依從性不強、自我管理放棄等。希望水平與依從性呈正關系[15],幫助患者獲得社會支持,指導患者加強飲食、鍛煉的指導,有助于患者保持正確健康觀,提高患者的護理依從性,強化其希望水平,進而獲得更好的康復效果。消化性潰瘍周期、節律性疼痛易導致患者生活質量、健康水平的改變[16],護理人員定期與患者復盤,進行目標鞏固能夠使患者感知此護理模式對自身健康的積極作用,加強自我管理以促進健康生活習慣的養成,進而改善其生活質量。
綜上所述,目標導向式健康威脅行為扭轉延續護理有助于改善消化性潰瘍患者的負性情緒,提高其護理依從性及希望水平,對胃腸激素也有一定影響,有利于提高其生活質量,改善疾病轉歸,對臨床消化性潰瘍患者的護理具有一定的參考意義。

