急性腦梗死抽吸取栓以及支架取栓對比研究
葉明炎 葉嘯宇 鄭影
腦卒中已成為我國第1位死亡原因,也是我國成年人殘疾的首要原因,具有高發病率、高致殘率、高死亡率、高復發率、高經濟負擔5大特點,其中缺血性卒中占80%[1-3]。中國缺血性卒中發病率不斷上升,平均每年增長8.3%[4]。急性缺血性腦卒中(acute ischemic stroke,AIS)主要是由于腦動脈粥樣硬化、心源性血栓等原因造成腦動脈發生梗死,引起該動脈供血區的腦組織發生缺血損傷、壞死,導致該區域的腦功能障礙,引起相應的神經功能缺損[5]。2015年5大臨床試驗(MR CLEAN,SCAPE,SWIFT PRIME,EXTEND-IA,REVASCAT)以及2018年的DOWN研究和DIFFUSE研究的結果公布,奠定了血管內機械取栓已成為急性腦大血管閉塞的主流治療方式[5-6]。2018年版的美國心臟學會/美國卒中學會(American Heart Association/American Stroke Association,AHA/ASA)發表的最新版AIS治療指南,明顯提高了血管內治療在AIS治療中的作用[7]。而成功的血管再通是AIS患者良好預后的基礎。現在,AIS血管內治療的方式主要有支架取栓、抽吸取栓,以及聯合兩者的抽拉聯合技術。為尋求在術中更快開通堵塞動脈,達到改良腦梗死溶栓分級(modified thrombolysis in cerebral infarction,mTICI)2b/3級血流,減少術中的并發癥,本研究不斷在尋求更快更安全的手術方法,使患者獲得最大收益[8]。回顧福建省寧德市閩東醫院卒中中心AIS血管內治療經驗及預后,前期手術方式為支架取栓技術及支架+導管的抽拉聯合技術,后期主要手術方式為抽吸導管抽吸取栓技術偶以支架輔助,進行對比研究。
1 資料與方法
1.1 一般資料
回顧性分析福建省寧德市閩東醫院卒中中心2021年1月—2022年12月的66例急性腦梗死患者腦血管內治療病例,根據手術方式的不同分為兩組。其中常規支架取栓組34例,血栓抽吸組32例。納入標準:(1)均為腦大血管閉塞性腦梗死,診斷符合急性缺血性腦卒中診斷標準[9]。(2)年齡≥18歲。(3)經頭顱CT平掃排除腦出血。(4)美國國立衛生院卒中量表(National Institute of Health stroke scale,NIHSS)評分≥6分。(5)家屬簽署急診取栓術知情同意書。排除標準:(1)CT檢查提示腦出血或出現大面積腦梗死者。(2)有出血性腦血管病史者。(3)造影劑過敏者。(4)發病前腦卒中改良Rankin量表(modified Rankin scale,mRS)評分>3分者。(5)合并其他重要臟器嚴重疾病者[10]。對比分析兩組患者性別、年齡、基礎疾病、吸煙、酗酒、閉塞部位及卒中分型等一般資料,差異均無統計學意義(P>0.05),具有可比性。見表1、表2。本研究已獲得閩東醫院醫學倫理委員會批準(倫理號:2023041903K)。

表1 兩組患者一般資料比較

表2 兩組患者閉塞部位及卒中病因分型比較[例(%)]
1.2 方法
1.2.1 支架取栓組采用支架取栓術
以Seldinger穿刺技術,置入8F股動脈鞘,單彎造影導管或多功能造影內套泥鰍導絲,引導6F/8F指引導管頭端至頸內動脈1段、椎動脈2段,如該處有嚴重狹窄或閉塞,指引導管頭端靠近狹窄或閉塞處。微導管內套微導絲,探試穿過閉塞處,經微導管冒煙證實位于管腔內,經微導管送入取栓支架,準確定位于閉塞處后釋放支架,放置5 min后緩慢后撤拉出取栓支架及微導管,同時關閉指引導管灌注,拉出取栓支架后,經指引導管用50 mL針筒負壓抽吸,避免血栓脫落逃逸;復查造影或路圖,沒有恢復通暢或栓塞前移或逃逸,再次重復上述步驟,予以拉栓;如為腦血栓形成,可予球囊擴張成形術或支架置入術;如為夾層病變,可予支架敷貼,閉塞假腔。
1.2.2 血栓抽吸組采用血栓抽吸術
以Seldinger穿刺技術,置入6F股動脈鞘,泥鰍導絲引導內套單彎造影管或多功能造影管的指引導管至頸內動脈C1/2段、椎動脈V2段,經指引導管送入內套微導管、微導絲的抽吸導管,在微導管及微導絲的輔助下,將抽吸導管靠近并稍進入閉塞處,撤出微導管及微導絲,移去連接抽吸導管的Y閥,在抽吸導管尾端直接接上50 mL針筒,并且針筒的針頭接口處上位,負壓抽吸,阻力感明顯時予以持續抽吸90 s,在這次過程中,可輕推、稍前后移中間導管,后緩慢后撤,并且觀察50 mL針筒,看到連續噴血后,移去50 mL針筒,在過濾皿上倒出針筒里的血液,可觀察是否有血栓,以及血栓是否完整,再次路圖或造影看是否恢復通暢,決定是否再次上抽吸導管抽吸;如為大動脈粥樣硬化,在閉塞部位抽吸時,輕前推中間導管,由于管腔狹小,會有堵塞阻力感,后撤抽吸導管到序貫噴血后,可觀察到無或少許血栓,復查造影或路圖,可顯示堵塞部位為狹窄,可予球囊擴張成形術或支架置入術;如為夾層病變,在閉塞部位抽吸時,輕前推中間導管,一般無明顯堵塞阻力感,移動距離也較大,后撤抽吸導管到序貫噴血后,常可觀察到無血栓,復查造影或路圖,可顯示堵塞部位或完全再通或再次堵塞,可予支架置入補償處理。
1.2.3 術后處理
術后轉入重癥監護病房監護,對于mTICI分級達到2b/3級患者,收縮壓一般維持在120~130 mmHg;mTICI分級達到2a及以下患者,收縮壓一般維持在130~140 mmHg。意識不清、煩躁不配合或血壓難以控制患者,予以鎮靜鎮痛、控制血壓;有高灌注風險的患者,予以經顱多普勒超聲監測、亞低溫治療、控制血壓等處理。有球囊擴張成形或支架置入患者,立即給予鹽酸替羅非班注射液[石藥集團恩必普藥業有限公司,國藥準字H20183440,規格:100 mL:鹽酸替羅非班(以C22H36N2O5S計)5 mg與氯化鈉0.9 g],微量泵持續泵入24 h,復查顱腦CT后,根據綜合評估,決定是否繼續替羅非班泵入還是改口服抗血小板聚集藥物。
1.3 觀察指標
對比兩組股動脈穿刺到血管再通時間(puncture to recanalization time,PRT),mTICI,術前及術后1周內的NIHSS量表評分,血栓逃逸率,取栓術中所需球囊擴張、支架置入或替羅非班使用等的補救措施率,術后顱內出血率和術后死亡率,術后90 d的mRS評分,評價手術后血管再通情況。mTICI分為0~3級,成功血管再通率=mTICI 2b/3級率(2b級:血管成功再通;3級:血管完全再通[11])。NIHSS量表評分評估神經功能缺損情況,該量表總分42分,0~1分,正常或近乎正常;2~4分,輕度卒中/小卒中;5~15分,中度卒中;15~20分,中-重度卒中;21~42分,重度卒中[12]。mRS總分0~6分,0~2分表示預后良好,評分越高提示患者的神經功能恢復越差[11]。
1.4 統計學方法
應用SPSS 26.0統計學軟件分析數據。計量資料以(±s)表示,采用t檢驗;計數資料以n(%)表示,采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
兩組成功血管再通率比較,差異有統計學意義(P<0.05);兩組PRT比較,差異有統計學意義(P<0.05)。兩組術后1周內NIHSS評分與術前比較,差異均有統計學意義(P<0.05);但兩組組間比較,差異均無統計學意義(P>0.05);兩組術后90 d mRS評分(0~2分)率、血栓逃逸率、補救措施率、術后顱內出血率及術后死亡率比較,差異無統計學意義(P>0.05)。見表3。
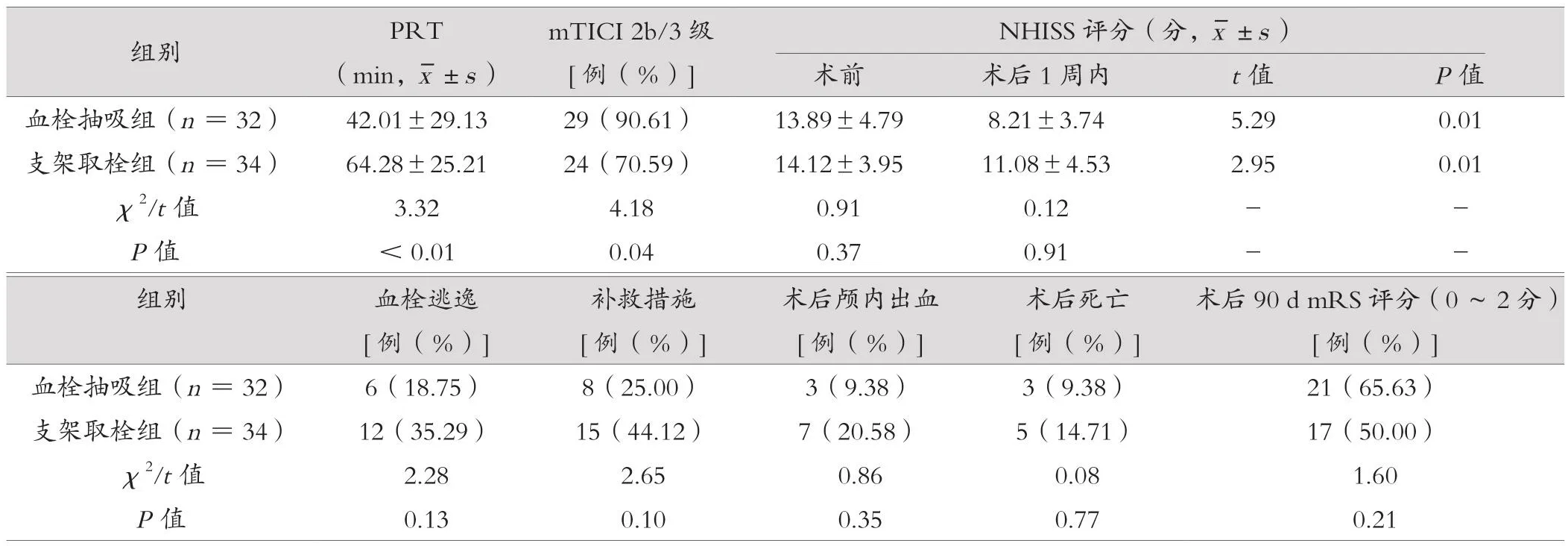
表3 兩組治療結果對比
3 討論
在本項回顧性研究中,與羅政云等[13]研究結果相似:抽吸取栓治療的血管再通率在90%以上,血管再通時間少于30 min。表示抽吸取栓提高血管再通率的同時有效縮短血管再通時間,與以往其他卒中中心的報道比較,稍有提高,這與近些年介入取栓手術的蓬勃發展、手術操作的日益嫻熟、手術耗材的改良進展有關。血栓抽吸術可利用抽吸導管頭端足夠長、柔順性佳、橫向支撐力大、壁薄腔大,尾端節段夠堅韌、易于操控的特點,快速到達閉塞部位,直接接觸或進入血栓,用大號針筒直接連接抽吸導管尾端,拉滿針筒持續負壓抽吸,可以給血栓足夠的吸力及足夠的時間;緩慢后撤抽吸導管,避免高負荷血栓尾端脫落,看到針筒內連續噴血,說明抽吸導管內的血栓已經進入針筒,即可移除針筒,經過濾器過濾針筒內的血栓,可以不用將抽吸導管全部退出體外;如仍沒有恢復通暢,重復上述步驟,再次抽吸;這樣,再次上管時間短暫,捕獲、吸入血栓能力強,無論血栓質地,短時間內就可以恢復再通;也減少血栓逃逸的風險。而支架取栓時,微導絲與微導管需穿過血栓,取栓支架釋放后必須等待約5 min,以期與血栓更好融合;再回拉取栓支架,穿過血栓、釋放支架及回拉支架都可導致血栓被切割、碎裂、逃逸;對于質地堅韌的栓子,支架系統存在拉不動的情況;回拉支架也會損傷血管內壁,導致血栓形成、內膜增厚、血管狹窄甚至再閉塞可能。較硬的支架存在扯斷穿支血管導致腦出血可能;還存在支架切割已經長入周圍穿支血管的血栓,形成無效再通,影響預后[10]。本研究中,兩組成功血管再通率比較,差異有統計學意義(P<0.05);兩組PRT比較,差異有統計學意義(P<0.05)。而兩組術后1周內NHISS評分、術后90 d mRS 評分(0 ~ 2 分)率比較,差異無統計學意義(P>0.05),但在數據上顯示,血栓抽吸組都要優于支架取栓組;兩組血栓逃逸、需補救措施、術后顱內出血率及術后死亡率比較,差異無統計學意義(P>0.05),數據顯示,血栓抽吸組要少于支架取栓組。這可能與本研究存在入組例數少有關。
綜上所述,文章也體現了“我國2018年發布的急性缺血性腦卒中早期血管內介入診療指南將首選抽吸取栓作為ⅡC級推薦”以及“2019年美國心臟協會/美國卒中協會關于急性缺血性卒中早期管理指南指出:直接抽吸取栓作為首選的取栓方式,效果不劣于支架取栓(ⅠB級推薦)”的臨床標準。在后續工作中,將采集更多的樣本數據去進一步證實抽吸取栓的有效性和安全性。

