不同年齡段的中老年人骨密度特點及其影響因素分析
閆平平,秦春莉,閆增印
1 前言
骨質疏松癥(Osteoporosis,OP)作為一種 “ 隱匿進展的流行病 ” 正日益為醫學界所重視,已被世界衛生組織列為中老年三大疾病之一,起初將骨質疏松癥應用于病理形態描述,認定為 “ 骨的數量太少(too little bone in bone) ” (1948,Albright),1990年10在丹麥首都哥本哈根舉行的第三屆國際骨質疏松癥大會首次對骨密度疏松癥給出明確定義,1994年世界衛生組織(WHO)又將骨質疏松癥定義為一種(以)骨量減少、骨微結構破壞導致古脆性增加、骨折風險增加為特征的全身性骨病。2001年美國國立衛生研究院(NIH)提出骨質疏松是以骨強度下降、骨折風險增加為特征的骨骼系統疾病[1,2]。
骨質疏松癥根據病因分為原發性骨質疏松癥(primary osteoporsis)、繼發性骨質疏松癥(secondary osteoprosis)和特發性骨質疏松癥(idiopathico steoporsis)。原發性骨質疏松癥隨著年齡增長而明顯增加,也被稱為退行性骨質疏松癥[3]。是指由于基因因素,各種生理病理因素導致骨骼生長、發育或代謝失衡且原發于骨骼的骨質疏松,約占骨質疏松癥的90%。本研究測試即以該類型為準。
2 測試對象和方法
2.1 測試對象
測試對象為重慶常居人口200名,年齡40-80歲,均值(61.27±9.06)歲,其中男82例,女子118例,受試者居住時間≥2年,無骨質代謝疾病,排除測量部位明顯骨畸形病例,排除近期骨折病例。并將測試對象分按年齡為4組,以40歲為基礎值,每10歲作為一個年齡段,分別為40+、50+、60+、70+組,各組受試人數依次為22、48、94、36名。所有受試對象均主動自愿參加測試。
2.2 研究方法
本研究主要利用法國超聲跟骨骨密度測試儀進行跟骨骨密度測試(統一對左腳跟進行酒精消毒后涂抹超聲專用傳導凝膠進行測試),為保證測試結果的準確性,測試人員進行技術培訓,測試方法和測試前校正儀器標準統一,精準性誤差<1%。并對受試者追加問卷,所有數據統一使用SPSS24.0進行統計分析。
3 研究結果
骨密度(BMD)全稱 “ 骨礦物質密度 ” ,是測定骨骼健康狀況的一個重要指標[4]。以每平方厘米的克數(g/cm2)表示。骨強度指數是對測試者骨骼的質量指數的表示,與T值有著相對應的關系。骨密度值是一個絕對值,不同骨密度檢測儀器的絕對值均不相同。而T值是一個相對值,通常將T值用來判斷骨密度是否正常[5]。骨質評價以T值為參考評判:當骨密度不低于正常同性別年輕成年人骨密度值的平均值1個標準差,即T值≥-1,表示為骨質正常;當受試者骨密度低于正常同性別成年人骨密度峰值的平均值在1-2.5個標準差之內,即-2.5<T值<-1,表示為骨質少孔(骨質流失);當受試者骨密度低于正常同性別成年人骨密度峰值的平均值2.5個標準差或以下,即T值≤-2.5,表示為骨質疏松[6]。
由表1結果可知,隨著年齡的增長,中老年人骨密度逐漸下降,男性女性各年齡組間T之差異有統計學意義(P<0.05),在50+、60+階段變化較為突出,骨質少孔和骨質疏松發生率逐漸上升,具有較高骨折風險,且有性別差異,女性明顯高于男性。
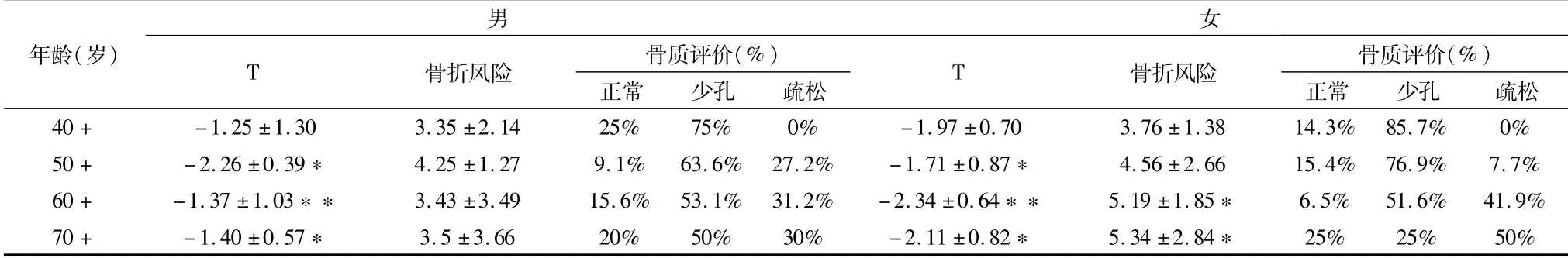
表1 不同年齡組與跟骨骨質指標評價分析表
4 討論
中老年人隨著年齡的增長,身體機能在骨丟失中骨重建處于一種負平衡狀態[7]。引起中老年人骨質失去的因素十分復雜,近年來的研究表明這與骨基質減少和骨丟失量增加密切相關。而骨基質減少的因素主要與中老年人性激素分泌減少、該調節激素的分泌失調使骨代謝紊亂、營養因素、運動因素有關,骨丟失量增加的因素主要與性別、年齡、絕經年限、種族、飲食、生活方式、遺傳、低體重指數等有直接關系[8]。
一般在在中老年人年齡分類中,40-65歲稱為中年期,65-75歲稱為老年期。中老年者隨著年齡的增長,老化狀態也會隨之變化,年齡因素與自身骨骼流失與肌肉適能下降有直接關聯,身體功能的退化程度也直接影響了中老年人生活質量。年齡增長可以說是中老年人骨量丟失不可逆轉的因素,但卻是可被預期的。及時進行骨質檢測是預防骨質疏松的重要監控手段之一。對骨質的檢測的方法較多。本研究測試部位為跟骨,跟骨相對于前臂骨和股骨相比,受到身體重力的刺激相對更強,對骨質敏感,軟組織相對薄弱,且有較大的平行面,更容易測量,根骨測量目前已成為一種普遍認可的骨質健康檢查方法[9],
測試結果表明,隨著年齡增長,不同年齡分層骨質測試指標有顯著性差異,以40+、50+、60+最為明顯,骨質少孔、骨質疏松發生率逐漸上升,骨折風險較高,且女性高于男性。研究表明,骨質疏松癥是導致90%的中老年人骨折的病因。中老年人骨質疏松骨折又被稱為脆性骨折,是指在受到輕微外力或日常活動中發生的骨折,多發于椎體、髖部和前臂遠端,[10]。特別是髖骨骨折具有較高的致死率和致殘率,會給受傷的中老年人家庭帶來較重的經濟負擔,嚴重影響中老年人生活質量。
在性別差異方面,在測試人群中40-70歲人群測試結果中骨折風險、骨質疏松發病率均呈現出明顯的男女性別差異,表現為女性高于男性。這可能與女性特有的骨量迅速丟失有關,女性在45-55歲間進入更年期,卵巢功能逐漸減退,雌激素下降,對鈣的吸收和利用水平下降。女性在絕經后骨量以每年2.2%-3.0%的速度持續下降,遠超過男性,尤其是在絕經后5-10年之內,雌激素水平最為明顯,骨量減少,發生骨質疏松的頻率較高[11]。
由于骨質疏松癥的發展具有慢性和隱匿性的特點,常被稱為 “ 沉默的流行病 ” ,骨鈣丟失后,不可能完全補回來。做好早期預防是延緩骨質疏松的最好最有效的方法,需要綜合防治[12]。運動介入對骨質健康扮演積極且關鍵的角色這一觀點已得到認證。但是運動效果受諸多因素影響,只就骨骼因運動刺激所產生的反應而言,運動引起中老年人骨代謝變化的效果主要表現為降低骨質流失的速率,然無法增加骨質含量及骨質密度,這可能是隨年齡出現的老化所伴隨骨組織內骨細胞數減少所致[13]。在沖擊性方面比較,高沖擊性運動比低沖擊運動可產生較大的骨生成效應[14],但同時也會對身體產生較大的沖擊波,可能會引發中老年人下肢關節炎或引起關節炎患者的不適。故高沖擊性的運動并不適合肌肉與骨骼等生理方面已衰退的中老年人群[15]。因此,如何科學有效的維持骨骼組織顯微結構的完整性且不造成傷害,維護骨骼健康,是中老年人群一直高度關注的問題。
在調查問卷中分析發現,被測試人群中有180名(90%)中老年人認為中老人有必要規律參加體育鍛煉,也有部分人(2%)存在對安全隱患的擔憂。受試對象對運動介入提高骨質代謝效率及預防骨質疏松的認知較好,但執行效果較差,在每周運動頻率調查中,選擇從不、偶爾、經常、每天頻率人群比例依次為1%、49%、22%、28%;在每次參加運動時長調查中,選擇30分鐘以下、30-60分鐘、1-2小時、2小時以上頻率人群比例依次為34%、52%、13%、1%;在運動形式中受試對象以跑步健步走類、操類、球類運動形式較多,且有性別差異;在1年內能接受到正規運動技能接受指導情況調查中選擇0次頻率占總人數的92%。由此可見,中老年人雖然意識到運動能維持骨骼健康,但運動頻率不足、運動形式單一、運動技能準確性科學性欠缺,中老年人對運動的知識和技能儲備不足直接影響了運動效果,并不能獲得較好的效果,還有可能造成運動損傷。所以如何加強中老年人科學有效的運動形式、方法、安全性、回執性等,將是一個長期需要探索的領域。
5 結論
5.1 不同年齡階段中老年人的骨密度變化、骨折風險、骨質疏松發生率有密切關系,在40-60歲階段變化最為明顯,且有性別差異,女性高于男性。
5.2 中老年人關于運動對骨骼健康的促進作用認知較好,但運動頻率不足、運動形式單一、運動技能準確性科學性欠缺,中老年人對運動的知識和技能儲備不足直接影響了運動效果,還有可能造成運動損傷。

