非藥物鎮痛在自然分娩試產初產婦產程管理中的最佳證據總結及應用
朱怡 許子怡 姜明麗 史苗
徐州市第一人民醫院產房 221000
分娩疼痛是廣泛發生于試產產婦臨產前至產程結束全過程的疼痛,部分產婦分娩后疼痛閾值可能發生永久性改變〔1〕。初產婦對分娩恐懼情緒較為嚴重,劇烈的分娩疼痛可能加劇其緊張、焦慮等不良心態,繼而形成惡性循環影響分娩體驗。鎮痛處理是產程管理中改善產婦分娩體驗的關鍵步驟,主要包括藥物、非藥物鎮痛兩類〔2-3〕。其中,非藥物鎮痛形式更為多樣,常見方法包括體位變換、呼吸減痛法、水中待產等〔4〕。雖然藥物鎮痛效果更為明確,但其應用限制較多且可能存在一定并發癥風險〔5〕。因此越來越多醫療機構傾向于選擇非藥物鎮痛方式。目前,國內關于非藥物鎮痛技術的臨床應用隨地區不同存在一定差異,且缺乏循證依據支撐。基于此,本研究通過文獻檢索總結證據,旨在為自然分娩試產初產婦產程管理提供更為科學、可操作性強的非藥物鎮痛實踐指導。
1 資料與方法
1.1 研究方法
1.1.1建立循證研究小組 由產科護士長(循證知識培訓與考核)發起成立最佳證據研究小組,組內還包括1名產科護師(監督項目實施進展)、1名循證護理學組組長(項目指導)、2名產科專科護士(證據總結、收集數據、質量控制及反饋、實施干預)及1名研究生(檢索文獻、提取證據與評價)。
1.1.2證據總結 ①文獻檢索,選取“自然分娩”“試產”“初產婦”“產程管理”“非藥物鎮痛”中文檢索詞通過中國知網、維普、萬方中文科技期刊數據庫檢索;并以“Natural childbirth”“labor trial”“primiparous woman”“labor management”“non-drug analgesia”為關鍵詞檢索Up To Date、BMJ(Best Practice)數據庫、英國國家衛生與臨床優化研究所(NICE)、加拿大安大略省注冊護士協會網站(RNAO)、Cochrane Library、蘇格蘭院際間指南網(SIGN)、PubMed及Embase,檢索時限為2010~2020年共計10年。②質量評價,檢索文獻55篇,篩選去除重復、護理措施不完整、過于陳舊的文獻后,本研究初步納入文獻20篇,應用Johns Hopkins循證實踐項目管理工具中的科研、非科研評價表開展質量評價后,最終評定A級文獻11篇,B級5篇,將4篇C級文獻排除后,共計納入文獻16篇,包括1篇證據總結、1篇系統評價、1篇實驗性研究、1篇文獻綜述、2篇指南、2篇類實驗性研究、2篇非實驗性研究、2篇質量改進及4篇普通文獻綜述。③總結最佳證據,采用2014版“JBI證據預分級及證據推薦級別系統”〔6〕對納入文獻中證據分級處理,以證據指標的適宜度、可行性、有效性及臨床意義通過專家會議法選擇其推薦級別A級(強推薦)或B級(弱推薦)。本研究將證據提取并整合后,結合該科實際情況制定22條最佳證據推薦條目,見表1。

表1 非藥物鎮痛在自然分娩試產初產婦產程管理中的最佳證據總結
1.1.3審查指標 (1)基線審查,基于表1所確定的最佳證據推薦條目并將其作為制定審查指標,收集2021年1~6月于本院分娩的50例產婦資料(對照組)。納入標準:①均為初次分娩產婦;②均為單胎妊娠且經陰道自然分娩。③均行疼痛評分及分娩滿意度調查。排除標準:①臨床資料缺失產婦;②產程中使用鎮痛藥物者。護理人員通過查詢護理記錄單、問卷等形式了解產婦分娩各時段疼痛情況、分娩滿意度得分及產程時間,記錄備用于管理后進行比較。(2)臨床審查,根據最佳證據總結以下8條臨床審查條目:①量性評估疼痛工具的使用。②低危產婦產時的胎心監護。③產婦適當下床活動指導。④體位變化協助(無法下床產婦)。⑤分娩球等輔助活動設備使用指導。⑥家屬按摩手法指導及支持。⑦呼吸訓練指導。⑧冷熱敷支持及皮膚損傷預防。
1.2 證據應用及觀察指標
(1)管理方法,采取與基線審查時同樣的指標與方式,另選取2021年7月至2022年1月于本院分娩的50例產婦(管理組),樣本量選取以對照組為參考,選取相同量的樣本。根據上述總結最佳證據實施產程管理,即根據產婦臨床情況給予疼痛評估、環境支持、陪伴分娩、呼吸放松訓練、冷熱敷、撫觸按摩、體位及活動干預等,相應措施見表1。(2)觀察指標:①按照1.1.3中臨床審查條目統計管理前后助產士執行情況,全部產婦均可接受其中一種或多種方式進行鎮痛。執行情況達到審查標準的記“是”,未達到標準的記“否”。“是”占比即為執行率。②采用NRS疼痛評分(NRS)評估產婦臨產時、宮口開2 cm、宮口開全時疼痛情況,該方法評分范圍為0~10分,分數越高提示疼痛越劇烈〔7〕。③采用本院自制分娩滿意度問卷評估產婦分娩滿意度,該量表包括情感支持、服務態度、分娩疼痛、其他4個維度,累積4個維度總評分為分娩滿意度得分,滿分100分,分數越高提示產婦分娩滿意度越好。④分別記錄第一、第二、第三產程時間與護理前產婦資料進行比較。
1.3 統計學分析

2 結果
2.1 兩組產婦一般資料比較
對照組、管理組兩組產婦年齡、孕周等一般資料比較差異無統計學意義(P>0.05),見表2。
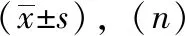
表2 產婦及新生兒一般資料比較
2.2 兩組產婦疼痛情況及分娩滿意度比較
管理組產婦各時段疼痛評分顯著更低,且分娩滿意度顯著提高,差異有統計學意義(P<0.05),見表3。
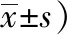
表3 兩組產婦疼痛情況及分娩滿意度比較(分,
2.3 兩組產婦產程時間比較
管理組實施產程管理后產婦第二產程時間明顯短于對照組,差異有統計學意義(P<0.05),見表4。
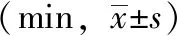
表4 兩組產婦產程時間比較
2.4 管理前后審查指標執行情況比較
管理前后審查條目中①、④執行率均>95.00%故無明顯提升;條目②、⑩執行率均由實踐前0%提升至85.46%~100.00%;其余條目由13.85%~76.57%提升至86.21%~100.00%。
3 討論
循證實踐過程中,證據質量是其重要但并不唯一要素,證據的選擇及應用應以本地區人群特征為基礎,綜合考慮院內醫療設備資源水平及價值觀,結合醫護人員自身臨床經驗及患者個人意愿,最終盡量做出多方滿意的選擇,嚴格遵循“本土化”特點〔8-9〕。本研究提取非藥物鎮痛在自然分娩試產初產婦產程管理中證據并匯總后,以證據指標的適宜度、可行性、有效性及臨床意義通過專家會議法對其進行再次過濾,從而集合而成最佳證據推薦意見,小組成員充分分析應用場所現狀后明確障礙因素,制定針對性行動策略以保證循證干預的可接受性及針對性〔10-12〕。本研究最終得出22條最佳證據,其中20條為強推薦,并將其應用于產婦的產程管理中。
本研究實踐前臨床審查指標調查現狀可見,本院產科護理人員對初產婦產程管理中非藥物鎮痛指導重視程度不足,且并未形成規范化流程及制度,其對低危產婦產時的胎心監護、冷熱敷中皮膚損傷預防知識知曉率欠佳,院內設備雖齊全但執行率低。循證研究小組以基線調查結果為依據研究一系列措施,建立規范化流程及質量標準,有效提高了產科護理實踐者對最佳證據的認同感〔13-14〕。實施循證實踐后,護理人員可充分利用各種醫療資源及設備將全部條目執行率均提高至85.00%以上,有效提高分娩效率及服務質量,提示基于最佳證據的循證護理可對產科護理人員工作行為起到規范與指導作用。
本研究結果顯示,無論是在臨產前還是宮開后,管理組產婦疼痛評分均較對照組產婦顯著降低,可能與非藥物分娩鎮痛有效幫助產婦轉移注意力有關,其中家庭支持和陪伴幫助產婦減輕恐懼。經電刺激、撫觸按摩等方式均可有效對產道、子宮中樞神經系統疼痛傳導通路進行阻斷,并促進釋放阿片類遞質,繼而達到生理上減輕疼痛的作用〔15〕。同時,非藥物性鎮痛充分尊重產婦及其家屬意愿,鼓勵產婦參與決策自身鎮痛方式,提高鎮痛效果的同時促進其分娩滿意度的提升,本研究管理組產婦分娩滿意度評分顯著高于對照組,與戚芳等〔16〕、劉廣譜等〔17〕研究結果類似,提示基于最佳證據對產婦進行非藥物性鎮痛可改善產婦分娩自控感及情感體驗。此外,產程管理后管理組產婦第二產程時間短于對照組,結合NRS評分結果,可以認為產婦疼痛減輕后能夠更主動屏氣向下用力,繼而提早第二產程自主用力時間,最終達到縮短產程的目的〔18〕。
綜上所述,檢索國內外關于產婦應用非藥物鎮痛進行產程管理的相關文獻后,匯總證據并結合研究小組自身工作經驗提取22條最佳證據。通過基線調查分析制定解決策略,以促進最佳證據通過循證護理實現臨床轉化,最終有效緩解產婦分娩疼痛,并提高分娩滿意度及分娩效率。
利益沖突所有作者均聲明不存在利益沖突

