神經內科長期臥床患者實施壓力性損傷分級評估護理干預的應用效果
刁姝 徐建珍 陶緒梅 吳艷艷 方宏蓮 施萍萍
1南京醫科大學附屬腦科醫院老年醫學科 210012;2南京醫科大學附屬腦科醫院康復科 210012
壓力性損傷是指皮膚和/或皮下組織的局限性損傷,由壓力或壓力合并剪切力作用所致,通常發生在骨隆突部位,也可能與醫療器械或其他物體有關〔1〕。壓力性損傷目前已成為全球性的健康問題,盡管各國致力于壓力性損傷的預防,但其現患率仍處于較高水平。據統計,美國壓力性損傷現患率為9.2%~15.5%,我國醫院獲得性壓力性損傷現患率為3.6%,處于較高水平〔2-3〕。神經內科患者多數需要長期臥床,且多因意識模糊,運動功能障礙,不能自主改變體位,局部組織長期受壓,導致壓力性損傷發生風險較高,如何降低壓力性損傷的發生風險是該科室工作中的難點〔4-5〕。壓力性損傷分級評估護理干預是根據患者壓力性損傷發生風險制定相應處理措施的護理干預,以降低壓力性損傷發生為目標,其干預流程清晰,與臨床常規護理相比壓力性損傷相關的預防措施更為全面系統。目前該種護理干預措施在重癥監護病房壓力性損傷預防、手術室壓力性損傷預防中應用并取得良好效果〔6-7〕,但在神經內科長期臥床患者護理中應用的相關研究較少。基于此,本文將壓力性損傷分級評估護理干預應用于神經內科長期臥床患者中,并對其應用效果進行分析。
1 資料與方法
1.1 一般資料
研究對象為2019年8月至2021年8月在南京醫科大學附屬腦科醫院神經內科接受治療的患者80例,根據隨機數字表達法將其分為對照組和研究組,每組患者40例。納入標準:①年齡≥60歲;②臥床時間≥2 w;③格拉斯哥昏迷評分(Glasgow Coma Score,GCS)≤12分;④患者入院時未發生壓力性損傷;⑤理解認知功能正常,可配合各項護理操作;⑥患者或家屬知曉研究內容,自愿參與并簽署知情同意書。排除標準:①合并血液系統疾病、自身免疫系統疾病者;②合并肝、腎等重要器官器質性疾病者;③合并惡性腫瘤等疾病者;④進行放化療和生物免疫治療者;⑤合并神經系統疾病,合并嚴重意識障礙,難以完成量表的填寫和問卷的調查者。剔除標準:①研究中途病情惡化或死亡不能繼續參與研究;②中途自愿終止治療退出研究。兩組患者性別、年齡等一般資料比較差異均無統計學意義(均P>0.05),具有可比性,見表1。
表1 兩組患者的一般資料比較
1.2 方法
1.2.1對照組 對照組行常規壓力性損傷預防護理。①心理護理:加強溝通交流,消除其恐懼心理,鼓勵其更換臥位,主動開展功能鍛煉。②局部護理:通過定期翻身和主動功能鍛煉,減少局部組織長期受壓,降低誘發壓力性損傷發生的垂直壓力。通過在骨隆突等皮下組織薄弱處墊含硅酮的泡沫敷料減壓,采用抬起翻身方式,降低誘發壓力性損傷發生的摩擦力。通過指導患者及家屬正確使用便盆,定期進行皮膚清潔護理,減少皮膚分泌物和排泄物對局部組織的刺激,保護皮膚正常防御功能。③藥物干預:使用賽膚潤噴劑涂抹干燥或已經壓紅的皮膚,對準患處噴2次,指腹涂抹1 min,要求涂抹范圍超出患處1~2 cm,每3 h噴1次。分泌物和排泄物污染區域,使用賽膚潤噴劑前用溫水毛巾擦凈污漬。④營養干預:部分患者因神經功能障礙吞咽功能受到影響需要鼻飼保證營養供應,在鼻飼護理中除必要營養素外,給予適量流質飲食,保證營養攝入均衡。
1.2.2研究組 研究組行壓力性損傷分級評估護理干預。(1)建立研究小組:經過專業培訓并取得證書的傷口治療師為小組組長,2名工作經驗≥5年的護師、3名工作經驗≥2年的護士為小組成員。組長帶領組成員參與培訓,培訓內容包括:Braden壓力性損傷評分表相關知識、神經內科專科護理知識、長期臥床患者預防壓力性損傷相關知識,以提升組成員專科知識技能、掌握Braden評分表的護理干預流程為主要培訓目標。培訓時間為1 w,培訓結束后由組長監督組成員進行考核,考核方式為問卷填寫形式,問卷滿分為100分,≥80分為合格。考核不合格者,繼續參與培訓,時間為1 w,直至考核合格。組長負責對小組成員開展培訓并監督考核,兩名護師負責評估患者具體情況填寫Braden評分表,3名護士負責具體護理措施的開展。(2)干預流程:患者入組后,由2名護師對患者具體情況進行評估,根據評估狀況填寫Braden評分表。量表總分為15~18分為輕度風險、13~14分為中度風險、≤12分為重度風險。根據患者總評分將其分為輕度、中度和重度風險三組,由3名護士對其開展相應護理工作。(3)干預內容:①輕度風險:在常規護理基礎上給予壓力性損傷預防護理。定期翻身,解除局部壓迫,2~3 h翻身1次,建立床頭翻身卡,記錄翻身時間。在骨骼隆突處和身體空隙處墊上泡沫敷料等保護工具,減輕局部壓迫感。床單位每日清理,保證干燥無碎屑。排尿排便后及時清除皮膚殘留物,保證皮膚清潔干燥。更換臥位整理床單位時應適當抬起患者身體,避免拖拽。每日指導患者進行肢體功能鍛煉,不能進行鍛煉患者,告知家屬協助患者每2 h翻身1次,增加局部血液循環。根據患者具體病情給予其高熱量、高維生素飲食,提升抵抗力。對于不能經口進食者應留置胃管給予鼻飼飲食,除必要營養素之外可適當提供牛奶、米粥等流質飲食。營養狀況嚴重不良,體質指數低于18 kg/m2患者,遵醫囑靜脈滴注微量元素和營養元素,低蛋白血癥患者遵醫囑給予血蛋白。②中度風險:在輕度風險的壓力性損傷預防護理基礎上藥物預防干預。使用賽膚潤噴劑涂抹患處,使其在局部形成脂質保護膜,減少局部皮膚水分流失,減少分泌物排泄物對局部皮膚的刺激。此外,賽膚潤成分可增加皮膚彈性、舒張微血管、改善微循環、提升局部對外界刺激的抵抗力。③重度風險:在中度風險護理基礎上加用氣墊床。將氣墊床墊放置于床面,表面覆蓋床單,將氣墊床兩端導管連接于主機相應導管接嘴,打開電源開關,主機進行充氣工作。首次使用者,可將床墊強弱轉換器順時針扭轉,調節至“強”鍵。夜間氣壓變化較強為避免打擾患者休息,可將強弱轉換器逆時針扭轉至“弱”鍵。患者置于氣墊床上,床墊輕微凹陷,身體最低點不達到氣墊床底部為充氣良好,患者置于充氣墊,身體最低點達充氣墊底部,提示充氣不足。氣墊床使用過程中應定期檢查各個連接軟管的密合度和氣體通暢程度,告知患者及家屬,氣墊使用過程中避免與銳器物接觸,使用過程中不可自行拆卸組裝主機和氣墊,避免損壞。
1.3 觀察指標
1.3.1壓力性損傷發生風險 入院次日、出院前日壓力性損傷發生風險采用寧國芳〔8〕在2010年修訂譯制的Braden壓力性損傷評分表,該量表包括感覺能力、潮濕程度、活動能力、移動能力等6條目,各條目采用Likert 4級評分,量表總分為6~23分。<9分為極度風險,10~12分為重度風險,13~14分為中度風險,15~18分為輕度風險,評分與壓力性損傷發生風險成反比。量表Cronbach α系數為0.53~0.82。
1.3.2生活質量 入院當日、出院前日生活質量采用李佳玲等〔9〕在2015年修訂譯制的世界衛生組織生活質量測定簡表(World Health Organization Quality of Life Brief,WHOQOL-BREF),改良表包括生理(7個條目)、心理(6個條目)、社會關系(3個條目)、環境(8個條目)4個維度,共24條目。各條目分別賦予1~5分,共24~120分,評分與生活質量成正比。量表Cronbach α系數為0.88。
1.4 統計學方法
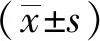
2 結果
2.1 兩組患者入院當日、出院前日壓力性損傷發生風險比較
入院當日,兩組患者Braden壓力性損傷評分表各條目評分及總評分對比差異均無統計學意義(均P>0.05);出院前日,兩組患者Braden壓力性損傷評分表各條目評分及總評分均有提升,研究組高于對照組,差異均有統計學意義(均P<0.05),兩組患者入院次日和出院前日差值有統計學意義(P<0.05),見表2。
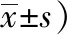
表2 兩組患者入院次日、出院前日Braden壓力性損傷評分表各條目評分及總評分比較(分,
2.2 兩組患者入院次日、出院前日生活質量比較
入院次日,兩組患者WHOQOL-BREF各維度評分及總評分對比差異均無統計學意義(均P>0.05)。出院前日,兩組患者WHOQOL-BREF各維度評分及總評分均有提升,研究組高于對照組,差異均有統計學意義(均P<0.05),兩組患者入院次日和出院前日差值具有統計學意義(P<0.05),見表3。
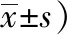
表3 兩組患者入院當日、出院前日WHOQOL-BREF各維度評分及總評分比較(分,
3 討論
神經內科患者多需長期臥床,局部組織長期受壓將增加壓力性損傷的發生風險,由壓力性損傷引起的疼痛和功能受限降低患者的生活質量〔10〕。一項對神經內科患者壓力性損傷危險因素分析的研究結果顯示,長期臥床患者是發生壓力性損傷的高危人群,早期識別高危患者,并給予適當護理干預是預防壓力性損傷的重點〔11〕。國內外一致認為使用危險因素評估表是預防壓力性損傷的關鍵措施〔12〕。
本文壓力性損傷分級評估護理中應用的Braden壓力性損傷評估表是廣泛應用于臨床的評估壓力性損傷發生風險的工具之一,量表包括感覺、潮濕等6個危險因素。不同因素采用Likert 4級評分,對住院患者進行統一風險評估,可及時辨別壓力性損傷發生的高危患者,對后續壓力性損傷預防護理的開展具有一定推動作用〔13-14〕。該護理根據Braden壓力性損傷評分表評分將患者分為輕度風險、中度風險、高度風險三組,對患者分別開展護理。其方式更具直觀性,且精準性程度較高,護士可通過患者評分結果,準確評估壓力性損傷發生風險水平,確定護理干預程度,合理制定護理內容,選擇增添不同干預手段使之符合患者實際需要,在保證護理質量的同時,利于護理人力資源和醫療資源的合理配置,有效避免資源浪費〔15〕。
臨床神經內科常規壓力性損傷預防護理處于零碎狀態,結構性和整體性較弱,而以Braden壓力性損傷評估表指導的護理干預,量表中單個維度可反映出患者壓力性損傷預防護理危險因素的某個方面,維度評分的綜合性可反映出患者壓力性損傷整體情況〔16-17〕。根據評分制定分級護理,整個干預流程規劃清晰,護士嚴格根據相應流程逐步開展護理干預,系統性較高,護理效果要明顯高于常規護理。本文結果提示,壓力性損傷分級評估的護理干預對降低壓力性損傷發生風險要強于常規預防護理。兩組患者生活質量均有提升,差值結果顯示,研究組高于對照組。壓力性損傷的發生對患者造成嚴重影響,壓力性損傷經久不愈造成嚴重感染,可影響患者疾病康復效果,降低患者生活質量〔18〕,而降低壓力性損傷發生風險對提升生活質量具有積極作用。
綜上所述,將壓力性損傷分級評估護理應用于神經內科長期臥床患者中可有效降低壓力性損傷發生風險,提高患者的生活質量。
利益沖突所有作者均聲明不存在利益沖突

