程序化路徑護理在急診過渡病房小兒高熱驚厥中的應用
顧曉燕 俞珍 華建芳 董靈芝
1蘇州大學附屬兒童醫院綜合內科 215000;2蘇州大學附屬兒童醫院護理部 215000
小兒高熱驚厥是一種常見的疾病,在小兒中發病率很高,主要發生在6個月至6歲,發病率為4%~6%。由于高熱驚厥的病情比較嚴重,病因不明,若不及時治療可能會造成新生兒缺氧性腦損害,會造成癲癇,對小兒的身體造成一定的損害〔1〕。小兒高熱驚厥在兒科臨床上風險性極高,其誘發因素很多,主要是由于小兒的感染或者是由于其他的疾病所造成〔2〕。小兒高熱驚厥應盡早進行降溫、解痙治療,以穩定患兒病情,改善癥狀,防止并發癥發生〔3〕。而急救工作的效率和質量是影響小兒高熱驚厥救治成功率的關鍵因素,因此應采取有針對性的護理干預措施。目前臨床上普遍采用的全程綠色通道護理路徑護理方式,雖然可以有效地解決普通護理中等待時間長、急救不及時而耽誤搶救的問題,但仍存在一定的改進空間〔4〕。程序化路徑護理是在全程綠色通道護理路徑的基礎上加強團隊溝通,優化急診標準化急救措施,在更短時間內完成降溫、鎮靜或解痙等治療〔5〕。本研究旨在探討程序化路徑護理對過渡病房小兒高熱驚厥中的影響。
1 對象與方法
1.1 對象
選取蘇州大學附屬兒童醫院過渡病房2020年3月至2022年9月收治的高熱驚厥患兒200例,經該院醫學倫理委員會經批準開展。納入標準:①診斷相關診斷規范與符合《熱性驚厥診斷治療與管理專家共識(2017)》〔6〕相符;②年齡≤6歲;③驚厥發作時間<10 min;④首次發病;⑤家屬或監護人知情同意本次研究。排除標準:①合并肝腎功能損害者;②癲癇、顱內感染者;③存在其他神經功能異常;④先天發育不良患兒者;剔除資料不完整或中途退出者。將患兒隨機分為觀察組與對照組,各100例。兩組高熱驚厥患兒年齡、性別及腋下溫度等差異無統計學意義(P>0.05)。見表1。
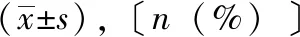
表1 兩組研究對象基線資料
1.2 方法
1.2.1對照組 予以常規式護理干預。(1)發病前的觀察和護理評估。 小兒住院后,要隨時觀察其體溫的變化,適當蓋以薄毯保溫,直到寒顫現象完全消失可停止。若體溫超過38.5度時,發顫癥狀消失,手腳發熱,用冷水敷在頭部,以溫水反復擦拭手腳或腘窩、等部位,如溫水擦拭等方法仍然不能退熱,可口服布洛芬。(2)對驚厥發作期的監測。若小兒臉色蒼白,呼吸暫停,意識不清,注意觀察患者的肌張力、心率、瞳孔、意識、呼吸、脈搏,根據患者的體溫和其他各項指標的變化,并對其進行了相應的護理。①鎮靜方法:連續發作時,用安定等鎮靜藥物靜脈滴注,按摩按合谷穴、人中穴。②預防窒息:解下小兒褲帶、衣領后,盡可能減少搬動來回走動 ,若如果有條件,可以在安靜的房間里就地進行搶救,注意頭部的傾斜體位,以免吸入分泌物過量引起的窒息。③吸氧:清除口腔內的分泌物后,應迅速進行高密度低流量的氧氣吸入,避免對大腦的損害,同時還要注意口唇是否有青紫色。
1.2.2觀察組 予以程序化路徑護理。首先組建程序化路徑小組(組成員為1名專科醫師(工作年限≥10年)、1名護士長(工作年限≥5年)、1名專科護士(工作年限≥5年)及7名護士,于集體參與培訓,45~60 min/次,1次/d,4次/w,考核>60分后方可上崗。依據下列表單進行程序化護理,見表2。

表2 程序化路徑護理步驟表單
1.3 觀察指標
1.3.1時間指標 記錄兩組患兒退熱時間、熱性驚厥次數及住院時間等指標。
1.3.2炎性水平 于干預前、干預以血清分離技術,采用酶聯免疫技術檢測白細胞介素-2(IL-2)、白細胞介素-6(IL-6),采取免疫比濁法測量患兒的超敏C反應蛋白(Hs-CRP)。
1.3.3意外事件發生 記錄兩組舌咬傷、口腔分泌物誤吸、電解質紊亂發生,意外事件發生率=(舌咬傷+口腔分泌物誤吸+電解質紊亂發生人數)/總人數×100%。
1.4 統計學分析
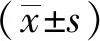
2 結果
2.1 兩組患兒退熱時間、熱性驚厥次數及住院時間
觀察組退熱時間、熱性驚厥次數及住院時間少于對照組(P<0.05)。見表3。
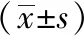
表3 兩組患兒退熱時間、熱性驚厥次數及住院時間
2.2 兩組患兒炎性水平
干預前兩組患兒的炎性反應差異不顯著;干預后觀察組患兒的IL-2水平高于對照組(P<0.05),IL-6、Hs-CRP水平低于對照組(P<0.05)。見表4。

表4 兩組患兒炎性水平
2.3 兩組患兒意外事件發生率
觀察組意外事件發生率低于對照組(P<0.05)。見表5。

表5 兩組患兒意外事件情況〔n(%)〕
3 討論
3.1 程序化路徑護理減少過渡病房高熱驚厥患兒退熱時間、熱性驚厥次數及住院時間
報道顯示,急救時間對高熱驚厥患兒癥狀緩解具有重要意義〔8-9〕。本研究結果顯示,觀察組各項時間指標均少于對照組,提示程序化路徑護理減少過渡病房高熱驚厥患兒退熱時間、熱性驚厥次數及住院時間。與劉常玲等〔10〕報道針對性急救護理措施對小兒高熱驚厥患兒急診護理的研究具有一致性。分析可知:本研究采用PEWS對其進行評估,該方法是在 MEWS系統基礎上發展起來的一種新型的護理評估系統,比 MEWS系統更加簡便,能夠更好地識別高熱驚厥患兒的癥狀風險。小兒高熱后會導致大腦受損,導致交感神經興奮,體溫調節中樞出現異常,表現為發熱〔11〕。本研究通過程序化路徑護理評估小兒高熱驚厥,及早發現病情進行治療可減少小兒腦損傷的風險,對小兒高熱驚厥進行 PEWS的護理評價規范其護理程序,便于護士及時護理,減少護理步驟。
3.2 程序化路徑護理能降低過度病房高熱驚厥患兒中的炎性水平
高熱驚厥患兒其血清內炎性因子隨著病情惡化其水平逐漸升高〔12〕。本研究結果表明,觀察組的IL-2水平高于對照組,IL-6、Hs-CRP水平低于對照組,說明程序化路徑護理能降低過度病房高熱驚厥患兒中的炎性水平。與王明春等〔13〕報道系統性急救護理在小兒驚厥急診護理具有一致性。究其原因:護士在小兒高熱病情尚可控制的時候,縮減退熱時間,及時控制其生理體征,并及時控制其炎癥反應,防止其出現炎癥反應,在急診小兒驚厥的急救中,要特別注意小兒的體溫和炎癥反應,若小兒突然發熱、高燒不退,要及時就醫,小兒因為自身的體質較弱,因此更加需要有系統的照顧計劃,重視每個環節,才能使其更為規范,提高整體護理水平〔14〕。
3.3 程序化路徑護理能降低過度病房高熱驚厥患兒意外事件發生
報道顯示,高熱驚厥患兒急救過程中意外事件發生率較高〔15〕。本研究觀察組意外事件發生率低于對照組,可見程序化路徑護理能降低過度病房高熱驚厥患兒意外事件發生。與冼紅梅〔16〕報道急診預檢分診護理流程對急診高熱患兒并發熱性驚厥的研究具有一致性。分析其原因:通過程序化路徑護理對患兒進行搶救,加速了整個護理過程與效率,加強護士的責任感與事業心,不斷改善高熱驚厥的護理工作質量,同時,也可將這種觀念貫徹到護理工作的各個方面,使護理差錯預防在萌芽階段,從而預防危險,減少事故,促進小兒高熱驚厥康復,降低意外的發生〔17〕。
綜上所述,程序化路徑護理對過渡病房小兒高熱驚厥能夠減少退熱時間、熱性驚厥次數及住院時間,降低炎性水平,意外事件發生率大大降低。本研究通過程序化路徑護理規范了小兒高熱驚厥的急救護理程序,補充了該項領域相關內容。但本研究樣本受限于樣本量大小、資金、人群地區分布等因素影響存在數據偏差,期望日后加以深入分析。
利益沖突所有作者均聲明不存在利益沖突

