改良中藥塌漬法治療脾胃虛寒型功能性消化不良餐后不適綜合征患者的護理效果觀察
皇菊蓮 劉竺華 李瑋 吳轉轉

【摘要】? 目的? ? 觀察改良中藥塌漬法治療脾胃虛寒型功能性消化不良餐后不適綜合征(postprandial distress syndrome,PDS)患者的臨床護理效果。方法? ? 選取2019年6月—2020年5月山西中醫藥大學附屬醫院脾胃病科就診的脾胃虛寒型PDS患者132例,采用隨機數字表法將患者分為2組,治療組66例,對照組66例。對照組予以枸櫞酸莫沙必利片口服治療,治療組采用改良中藥塌漬法治療。2周為1療程。觀察2組患者療效、癥狀積分、滿意度,并進行統計分析。結果? ? 臨床總有效率比較,治療組90.90%優于對照組的74.24%(P<0.05);2組患者治療前單項癥狀積分比較,差異無統計學意義(P>0.05);治療后餐后飽脹不適均有明顯改善,2組患者間對比,差異無統計學意義(P>0.05),治療組喜溫喜按、便溏、食少納呆的改善明顯優于對照組(P<0.05);滿意度比較,治療組98.48%高于對照組的86.36%(P<0.05)。結論? ? 改良中藥塌漬法治療脾胃虛寒型PDS臨床效果明顯,患者餐后飽脹不適癥狀的改善與口服莫沙必利效果相當,治療組喜溫喜按、便溏、食少納呆癥狀改善明顯優于對照組,療效好、滿意度高,無不良反應,減少了長期應用西藥產生的耐藥性和副作用,值得臨床推廣。
【關鍵詞】? 脾胃虛寒型;改良中藥塌漬法;功能性消化不良
中圖分類號:R473.5? ? ? ? 文獻標識碼:A
文章編號:1672-1721(2023)24-0107-03
DOI:10.19435/j.1672-1721.2023.24.035
功能性消化不良(functional dyspepsia,FD)屬于消化內科常見病、多發病,患者以餐后飽脹不適、早飽感、上腹疼痛、燒灼感、脹氣、噯氣、惡心等為主要表現[1],全球患病率為10%~30%[2]。FD分為餐后不適綜合征(PDS)和上腹疼痛綜合征2個亞型,臨床上二者常兼而有之,有時難以區分[3]。其病因和發病機制與多種因素有關,包括胃腸動力障礙、腸道菌群失調、內臟敏感性增高、精神心理性因素、幽門螺桿菌(Hp)感染、腦-腸軸功能障礙等[4]。各種發病機制之間相互影響、相互作用,其中最重要的生理病理學機制為胃十二指腸動力異常和內臟高敏感性。現代醫學在治療該病時以藥物對癥治療為主,常用藥物包括促胃腸動力藥、抑酸劑、復方消化酶制劑等。單純使用西藥治療該病效果十分有限,不僅在治療后癥狀容易反復發作,而且大部分西藥存在明顯的副作用,長期服用也會使患者產生耐藥性。脾胃虛寒型PDS患者除餐后飽脹不適外,往往還伴有喜溫喜按、便溏、食少納呆等癥狀。中藥塌漬法是一種外治法,將藥物經體表肌腠毛竅,通過經絡抵達臟腑,進而作用全身,利用藥物、經絡穴位、濕熱敷三者共同作用,起到溫中散寒、調和氣血,理氣消痞之功效。本研究觀察了改良中藥塌漬治療脾胃虛寒型PDS患者的護理效果,內容如下。
1? ? 資料與方法
1.1? ? 一般資料? ? 選取2019年6月—2020年5月山西中醫藥大學附屬醫院脾胃病科132例住院及門診PDS患者。采用簡易隨機數字表法將患者分為2組,每組66例。對照組男性18例,女性48例,年齡18~70歲,平均(50.3±4.8)歲,病程6個月以下,平均(2.68±1.05)年;治療組男性16例,女性50例,年齡18~70歲,平均(49.5±5.1)歲,病程6個月以上,平均(2.71±1.06)年。2組一般資料比較,差異無統計學意義(P>0.05)。納入標準:西醫診斷符合羅馬Ⅳ功能性消化不良PDS診斷標準 ,表現為中上腹部的飽脹感和早飽,進食后明顯,發病時間在6個月以上,最近3月中至少具備以下癥狀,正常量進食也會出現飽脹不適,每周發作大于等于2次,或在沒有完成正常飲食量時也會出現飽脹感,每周發作多次;可能兼有中上腹部脹滿不適,或惡心、噯氣等癥狀,但排除上腹部疼痛、燒灼感、胸骨后疼痛、反酸等癥狀;經過胃鏡、彩超、CT、生化檢查,排除消化道腫瘤、消化性潰瘍、肝膽胰病變、反流性食管炎、腸易激綜合征等病變。中醫診斷符合2017版《功能性消化不良中醫診療專家共識意見》中脾胃虛寒證診斷標準,伴有喜溫喜按、便溏、食少納呆。自愿接受臨床觀察并簽署知情同意書。排除標準:證型不符合脾胃虛寒者;Hp陽性者;嚴重的心肝腎功能障礙者;精神疾病不能配合者;女性妊娠和哺乳期;過敏體質或有對研究中藥過敏者;試驗前3個月參加過其他臨床研究者。
1.2? ? 方法? ? 對照組采用枸櫞酸莫沙必利片(成都康弘藥業集團股份有限公司,國藥準字H19990313)治療。每日三餐前15~30 min口服,每次1片(5 mg)。以2周為1個療程。治療組采用改良中藥塌漬法治療。選用15 cm×20 cm的一次性透水無紡布包,將中藥吳茱萸、丁香按1∶1加工成粉狀,取30 g裝入袋中,密封袋口,備用。打開電磁波譜治療器(TDP)治療儀預熱,將自制中藥塌漬包藥粉鋪均勻,平放于治療方盤中,用70~90 ℃溫開水20~30 mL均勻浸濕藥包,充分溶解藥物。準備治療巾,核對患者,將浸好的藥包塌于胃脘部上脘、中脘、建里、梁門穴處,將預熱好的TDP置于距離上腹部20~30 cm高度處,使局部皮溫持續保持在40~42 ℃,促進藥液的透皮吸收。塌漬時間30 min,1次/d,以2周為1個療程。治療過程中2組均給予護理指導。飲食調護方面,注意飲食清淡易消化,忌食生冷,給予生姜羊肉湯、頭腦、山藥桂圓大棗糯米粥等溫中散寒、健脾益氣之品,平素多食用蓮子、南瓜、大棗、桂圓、山藥、雞蛋等益氣溫胃的食物;心理護理方面,患者病程較長,常伴隨焦慮等心理,需采用積極心理暗示對患者進行心理疏導,及時詢問患者感受,為患者提供心理支持,增強治療信心;生活起居方面,指導患者要順應自然,“順四時調陰陽”并注意保暖,避免受寒及過度勞累;運動指導方面,根據患者的情況選擇一些簡單的運動如慢走、八段錦、太極拳、五行健身操等感興趣的運動方式,每次運動時間30 min左右,1次/d。1個療程后進行效果觀察。
1.3? ? 觀察指標及判定標準? ? (1)療效評價。療效指數≥95%以上,主要癥狀、體征消失或基本消失為臨床痊愈;療效指數70%~95%,主要癥狀、體征明顯改善為顯效;療效指數30%~70%,主要癥狀、體征明顯好轉為有效;療效指數<30%,主要癥狀、體征無明顯改善,甚或加重為無效。療效指數采用治療前后積分差與治療前積分的百分比(%)計算。總有效率=(痊愈+顯效+有效)/總例數×100%。(2)單項癥狀積分評價。參照2017版《功能性消化不良中西醫診療專家共識意見》癥狀療效評價標準和2002年《中藥新藥臨床研究指導原則》[1]的療效評定標準進行評分。對主要癥狀餐后飽脹不適者按照癥狀輕重分別記分,無為0分、輕為1分、中為2分、重為3分;對脾胃虛寒證的主癥喜溫喜按者根據輕重程度分別記分,無為0分、輕為2分、中為4分、重為6分;次要癥狀食少納呆、便溏者按照癥狀輕重程度分別記分,無為0分、輕為1分、中為2分、重為3 分。采用尼莫地平法計算療效指數。(3)患者滿意度。患者滿意度分為滿意、一般、不滿意。治療結束后采用問卷形式進行評價,共10個項目,每項10分,滿分100分。護理效果80分以上為滿意,60~80分為一般,60分以下為不滿意。滿意度=(滿意例數+一般例數)/總例數×100%。
1.4? ? 統計學方法? ? 使用SPSS 20.0統計學軟件 進行數據處理,所有的統計檢驗均采用雙側檢驗,計量資料以x±s表示,采用t檢驗,計數資料以百分比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2? ? 結果
2.1? ? 2組患者臨床療效比較? ? 2組患者總有效率治療組優于對照組,差異具有統計學意義(P<0.05),見表1。
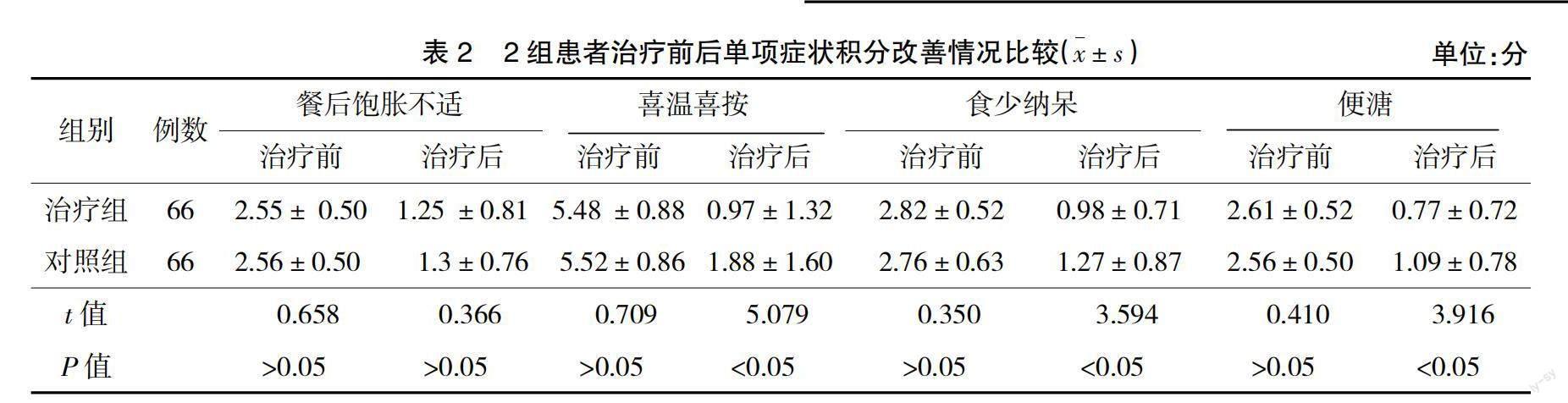
2.2? ? 2組患者治療前后單項癥狀積分改善情況比較? ? 2組患者治療前餐后飽脹不適、喜溫喜按、食少納呆、便溏對比,差異均無統計學意義(P>0.05)。2組患者治療后單餐后飽脹不適對比,差異無統計學意義(P>0.05),喜溫喜按、便溏、食少納呆情況,治療組明顯優于對照組(P<0.05),見表2。
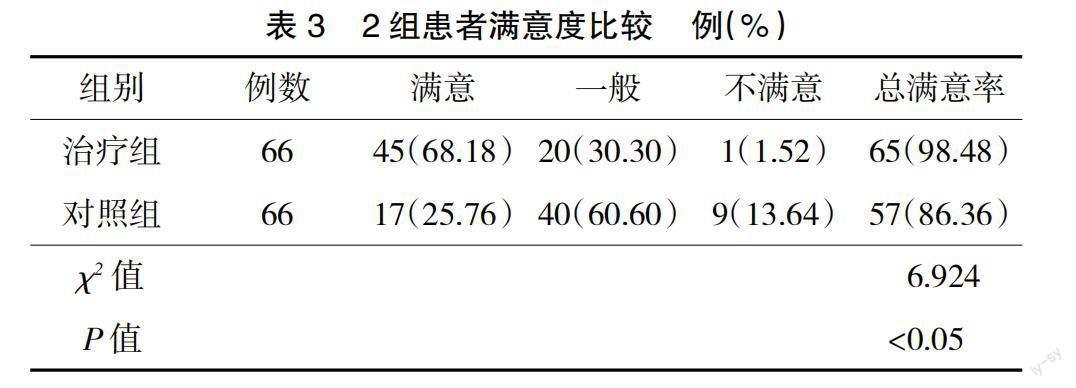
2.3? ? 2組患者滿意度比較? ? 治療組滿意度98.5%,優于對照組的86.3%,差異具有統計學意義(P<0.05),見表3。
3? ? 討論
功能性消化不良PDS,以餐后飽脹不適、早飽、進食量少為主要表現,起病緩慢,病程持續或反復,影響日常生活。西藥首選藥物為胃腸動力藥,此藥作用明顯,起效快,但長期或大量使用會導致部分患者頭痛、周身不適,并且存在停藥易復發現象[5],同時可引起部分患者心悸,有0.1%~5.0%的患者會出現腹瀉和稀便的癥狀。2017年《功能性消化不良中西結合診療共識意見》將FD歸屬“痞滿”范疇,與感受外邪、飲食失宜、情志失調、勞倦過度、素體稟賦不足等因素有關。脾胃虛寒是臨床常見的證型之一,以腹部喜溫喜按、食少納呆、大便溏薄為表現。《素問·異法方宜論》“藏寒生滿病”。《靈樞·經脈》“胃中寒則脹滿”。脾虛不能運化,寒邪主凝滯亦易阻滯氣機,致脾胃升降失調,脾氣不升則生飧泄,胃氣不降則生撐脹。《靈樞·師傳》中指出寒邪客胃,易致腹脹;腸腑中受寒,往往引起大便稀溏。脾胃屬土,土虛者多因無火,土寒則氣化無權。李東垣在《蘭室秘藏》中提到“下虛中滿,腹中寒,心下痞”,因此虛寒也是導致患者痞滿的重要原因。脾胃虛寒型PDS患者除餐后飽脹不適,往往伴有喜溫喜按、食少納呆、便溏等癥狀。《景岳全書》“無物而滯而痞者,虛痞也,無脹而痛而滿者,虛滿也。虛痞虛滿者,非大加溫劑不可”。吳師機曾經提出“外治之理,即內治之理”。本研究采用改良中藥塌漬治療,治療組總有效率高于對照組(P<0.05)。由此可見,中藥塌漬治療脾胃虛寒型PDS有良好療效。
中藥塌漬法是一種外治法,將藥物經體表肌腠毛竅,通過經絡抵達臟腑,進而作用全身,利用藥物、經絡穴位、濕熱敷三者共同作用,從而起到溫中散寒、調和氣血、理氣消痞之功效。藥物選擇吳茱萸和丁香,其中吳茱萸性辛、熱、苦,歸肝、脾、胃、腎經,有散寒止痛、疏肝降逆、助陽止瀉的功效,吳茱萸次堿有保護胃黏膜的作用,其作用機理與促進內源性降鈣素、基因多肽的釋放和辣椒素受體的激活相關[6]。丁香辛散走串,入脾、胃、腎經,含揮發油,具有理氣溫里散寒的功效[7]。二者合用共奏溫中散寒、理氣消痞之功,因傳統方法存在煎煮操作時間長,溫度不恒定,有燙傷及交叉感染的風險。治療組改良中藥塌漬方法,將中藥塌漬包敷于胃脘部,上脘、中脘、建里為任脈穴位,中脘是胃經的募穴、建里可增進食欲,梁門歸足陽明胃經,刺激穴位可理氣和胃、使脾胃升降相因、納運相協,改善餐后飽脹不適、食少納呆、便溏癥狀,配合TDP照射治療,降低介質活性,提高患者機體內各種酶的活性,增加腦啡肽的分泌,使患者痛閾值提高,通過保持溫度恒定,提高透皮吸收度,從而減輕脹滿不適[8]。中藥塌漬法聯合TDP治療,在保持溫度恒定的情況下,既可以通過濕熱的滲透作用, 調節神經的反射功能,改善局部血液循環及淋巴循環,還對免疫系統有著正向調節的作用, 可提升身體的免疫力[9]。采用改良中藥塌漬治療,利用藥物、經絡穴位、濕熱敷三者疊加效應,明顯改善了患者喜溫喜按、便溏、食少納呆等癥狀。枸櫞酸莫沙必利作為促腸胃動力藥,可明顯改善餐后飽脹不適。本研究結果顯示,2組患者治療后餐后飽脹不適均有明顯改善,但2組治療后癥狀積分統計對比,差異無統計學意義(P>0.05),表明中藥溻漬法與莫沙必利口服療效相當,但在脾胃虛寒證的喜溫喜按、便溏、食少納呆等癥狀改善方面,治療組患者積分較對照組明顯降低,優于對照組(P<0.05),說明該方法對脾胃虛寒型PDS患者療效較好。由于中藥塌漬法操作舒適度高,患者癥狀改善明顯,無不良反應,治療中還建立起良好的護患關系,治療組的滿意度高于對照組(P<0.05)。適時對患者進行護理健康指導,告知患者生活中應順四時氣令變化,注意保暖,避免過勞、受寒;飲食少量多餐,忌食生冷、刺激之物,多攝入有溫胃、健脾作用的食物;幫助患者樹立正確的生活、飲食、運動習慣[10]。
綜上所述,改良中藥塌漬法治療脾胃虛寒型PDS臨床效果明顯,患者滿意度高,且無不良反應,減少了長期應用西藥產生的耐藥性和不良反應,彰顯出中醫藥特色療法的優勢和在慢病康復中的突出作用,值得臨床推廣。今后將對中西醫結合治療降低PDS復發率做進一步研究。
參考文獻
[1] 中國中西醫結合學會消化系統疾病專業委員會.功能性消化不良中西醫結合診療共識意見(2017)[J].中國中西醫結合消化雜志,2017,25(12):889-894.
[2] 王相東,楊帆,郭小青.功能性消化不良證候要素分布特點的研究[J].中國中醫基礎醫學雜志,2012,18(10):1057-1058.
[3] STANGHELLINI V,CHAN F K,HASLER W L,et al.Gastroduodenal disorders[J].Gastroenterology,2016,150(6):1380-1392.
[4] 張聲生,李乾構,汪紅兵.消化不良中醫診療共識意見(2009)[J].中國中西醫結合雜志,2010,30(5):533-537.
[5] 程寒,王垂杰.中西醫治療功能性消化不良研究進展[J].遼寧中醫藥大學學報,2017,19(10):219-221.
[6] 崔瑛,紀彬,趙素霞,等.吳茱萸外用功效的探討[J].中華中醫藥雜志,2011,26(2):264-267.
[7] 鄧博,賈立群,鄧超.不同寒熱屬性中藥透皮及促透作用的研究進展[J].中華中醫藥學刊,2017,35(1):16-19.
[8] 趙安琪,牛曉琳,張川川,等.中藥塌漬聯合TDP照射在膝骨性關節炎治療中的臨床觀察[J].智慧健康,2018,4(29):74-76,79.
[9] 任盛靜,鄭德.中藥溻漬法研究概述[J].中醫學報,2017,32(10):1895-1897.
[10]? ? 駱曉敏.耳穴撳針聯合八段錦對脾虛氣滯型功能性消化不良伴睡眠障礙病人的療效觀察[J].全科護理,2020,18(28):3846-3848.
(收稿日期:2023-05-08)

