小劑量艾司氯胺酮復合麻醉對胸腔鏡手術的麻醉效果及對患者術后負性情緒的影響
沈 輝
江蘇省江陰市青陽醫院麻醉科 214401
據相關數據資料顯示出,我國近年來的肺癌患病率逐漸升高,且發病群體結構呈現年輕化趨勢[1]。有研究資料預估[2],到2025年可能會迎來每年肺癌100多萬人群數量的高峰疾病期。臨床中對于肺癌的治療,主要采用胸腔鏡手術,其與傳統胸外科手術相比,具有更高的手術有效率。相關資料顯示[3],經胸腔鏡手術后患者常會出現睡眠質量降低、術后疼痛、焦慮與抑郁等不良情況。并且,遠超40%的經胸腔鏡手術治療患者即使沒有發生術后并發癥也會出現心理痛苦等表現,嚴重影響患者的預后。艾司氯胺酮屬于氯胺酮右旋體,其在鎮痛與鎮靜方面具有很強的效用價值,能夠有效降低精神反應方面的程度。相關資料顯示[4],艾司氯胺酮能明顯改善患者的應激反應與抑郁狀態,但是,目前對于該種藥物的最佳給藥時機與劑量還不夠明確。基于此,本文探討小劑量艾司氯胺酮復合麻醉對胸腔鏡手術的麻醉效果及對患者術后負性情緒的影響,具體如下。
1 資料與方法
1.1 一般資料 選取2021年2月—2022年9月在我院行胸腔鏡手術治療的患者40例,分為組,每組20例。對照組:男11例,女9例,年齡41~78歲,平均年齡(67.41±5.26)歲,病程1~10年,平均病程(5.41±1.12)年;體重45~75kg,平均體重(61.52±10.64)kg。觀察組:男12例,女8例,年齡41~79歲,平均年齡(67.43±5.25)歲,病程1~11年,平均病程(5.42±1.13)年;體重45~76kg,平均體重(61.53±10.63)kg。兩組一般資料比較無明顯差異(P>0.05)。
1.2 選擇標準 (1)納入標準:①經過美國麻醉醫師協會分級確定處于Ⅰ~Ⅱ級;②經臨床病理檢查確診為肺鱗癌或者腺癌類型患者;③不存在遠處轉移情況。(2)排除標準:①存在既往胸部手術治療史;②存在神經精神疾病史;③對于此次研究涉及藥物過敏。
1.3 方法 所有患者均在進入手術室之后進行常規性生命指標監測,主要涉及指標有心電、血壓與脈搏氧飽和度等。兩組均給予相同的麻醉誘導方式:靜脈注射0.3mg鹽酸戊乙奎醚+0.4μg/kg舒芬太尼+1.5mg/kg丙泊酚+0.2mg/kg順式阿曲庫銨。觀察組切皮前靜脈注射0.2mg/kg艾司氯胺酮,術中予以持續靜脈泵注,速率為0.5mg/(kg·h),在手術結束前30min停止用藥,并靜脈注射1mg氟哌利多。術后鎮痛則持續性靜脈泵注艾司氯胺酮,速率為0.2mg/(kg·h),維持48h。而對照組靜脈注射與觀察組同等劑量的生理鹽水。所有患者手術后鎮痛均應用100μg舒芬太尼與120mg酮咯酸氨丁三醇與2.5mg氟哌利多,背景劑量為2ml/h,單次按壓劑量2ml,鎖定時長為15min。
1.4 觀察指標 (1)比較兩組不同時間點下(麻醉誘導前、麻醉誘導后、氣管插管時、術畢)的血流動力學指標(心率、舒張壓、收縮壓)。(2)比較兩組各項麻醉指標(拔管時間、睜眼時間、麻醉起效時間)。(3)比較兩組麻醉后6h、12h的認知功能障礙發生率。(4)比較兩組麻醉前1d與術后1d的連線實驗完成時間、簡易精神狀態量表評分。簡易精神狀態量表評分:滿分為30分;評分標準包括時間以及地點定向力、注意力和計算力、延遲記憶、即刻記憶以及語言等內容,越低的分數則認知能力越差。(5)比較兩組術后2h、6h、12h的疼痛評分,總分:10分;分低則優。
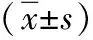
2 結果
2.1 兩組不同時間點血流動力學指標比較 相比麻醉誘導前,對照組麻醉誘導后、氣管插管時的心率均提高,舒張壓、收縮壓均下降(P<0.05);相比麻醉誘導前,觀察組僅麻醉誘導后的舒張壓降低(P<0.05),而麻醉誘導后的心率、收縮壓及氣管插管時的心率、血壓無明顯變化(P>0.05);相比對照組,觀察組麻醉誘導后、氣管插管時的心率更低,舒張壓、收縮壓更高(P<0.05);術畢時,兩組心率、血壓無明顯差異(P>0.05),且與麻醉誘導前無明顯差異(P<0.05)。見表1。
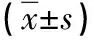
表1 兩組不同時間點血流動力學指標對比
2.2 兩組各項麻醉指標比較 觀察組拔管、睜眼及麻醉起效時間均短于對照組(P<0.05)。見表2。

表2 兩組患者各項麻醉指標比較
2.3 兩組認知功能障礙發生率比較 與對照組比較,觀察組麻醉后6h、12h的認知功能障礙發生率均更低(P<0.05)。見表3。

表3 兩組認知功能障礙發生率比較[n(%)]
2.4 兩組連線實驗完成時間、簡易精神狀態量表評分比較 麻醉前兩組1d的連線實驗完成時間和簡易精神狀態量表評分無顯著差異(P>0.05);與對照組比較,術后1d觀察組連線實驗完成時間更短,簡易精神狀態量表評分更高(P<0.05)。見表4。
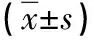
表4 兩組連線實驗完成時間、簡易精神狀態量表評分比較
2.5 兩組術后2h、術后6h與術后12h疼痛評分比較 隨著術后時間的延長,兩組患者的疼痛程度呈逐漸降低的趨勢,且觀察組術后2h、6h與12h的疼痛評分低于對照組(P<0.05)。見表5。

表5 兩組術后2h、6h與12h疼痛評分比較分)
3 討論
艾司氯胺酮屬于臨床麻醉新型藥物,其相對安全劑量應用范圍在0.5~1.0mg/kg。相關資料顯示[5],在圍手術期采用艾司氯胺酮可起到鎮痛與抗抑郁等作用。與氯胺酮相比,艾司氯胺酮對于N-甲基-D天冬氨酸受體的親和度較高,是其2倍左右,而常規性小劑量艾司氯胺酮能起到術后抗抑郁效果。數據資料顯示[6],與0.4mg/kg的艾司氯胺酮相比,0.2mg/kg的艾司氯胺酮不僅能夠起到相同效果的麻醉作用,還能最大限度降低不良反應發生率與提高患者臨床耐受性。本研究基于該種藥物應用背景之下,選擇0.2mg/kg艾司氯胺酮進行麻醉誘導,意在進一步研究小劑量艾司氯胺酮在改善術后患者心理情緒等方面的作用價值。
本文結果顯示:相比對照組,觀察組麻醉誘導后、氣管插管時的心率更低,舒張壓、收縮壓更高,拔管、睜眼及麻醉起效時間更短,且認知功能障礙發生率更低(P<0.05);術后1 d觀察組連線實驗完成時間短于對照組,簡易精神狀態量表評分高于對照組(P<0.05);觀察組術后2h、6h與12h的疼痛評分低于對照組(P<0.05)。可見,小劑量艾司氯胺酮復合麻醉不僅能夠起到顯著的麻醉效果,還能改善患者術后不良情緒狀態。分析原因:艾司氯胺酮易于與N-甲基-D天冬氨酸受體直接作用,增加釋放腦源性神經營養因子與單胺能物質,進而達到有效改善患者的術后抑郁等負面情緒的目的[7]。另一方面,艾司氯胺酮復合麻醉應用于胸腔鏡手術中,有利于穩定術式患者的血壓與心率等血流動力學指標,可降低術后疼痛發生程度。并且通過靜吸復合麻醉能夠建立靜脈通道而進行麻醉藥物輸注,以此達到麻醉鎮靜的作用。此外,以氣管導管吸入麻醉藥物的方式進行麻醉,起效速度更快,且有利于對麻醉的深度與應用劑量進行精準性控制,同時有助于穩定患者各項生理功能性指標[8]。與此同時,艾司氯胺酮復合麻醉有助于更快起到藥物清除的效果,可最大程度上縮短患者術后的康復進程與康復時間。而基于本文數據,分析小劑量艾司氯胺酮對減輕術后疼痛與改善術后不良情緒的作用機制在于[9]:(1)能夠對疼痛中樞進行敏化預防,以避免發生傷害性沖動的傳入;(2)對單胺類神經遞質進行有效抑制,以此避免激活疼痛通路;(3)直接在一氧化氮合酶進行作用,以此減少各類炎癥因子的釋放;(4)有利于抑制鈣離子的釋放。由此可見,小劑量艾司氯胺酮復合麻醉可最大限度減輕患者術后的暴發痛和呼吸抑制,進而達到穩定患者情緒的效果。
綜上所述,采用小劑量艾司氯胺酮復合麻醉,在胸腔鏡手術中可獲得顯著的麻醉效果,有利于穩定患者血流動力學指標,降低認知功能障礙發生率,改善患者術后精神狀態,值得推廣使用。

