微創環乳暈切口手術與開放式切除手術治療男性乳腺發育癥的效果觀察
何 姣, 周瑜輝, 馬曉霞, 齊 晶
(西安交通大學第一附屬醫院乳腺外科, 陜西 西安 710061)
男性乳房發育癥(gynecomastia,GYN)是指男性患者胸部呈現女性乳房形狀,伴有觸痛或壓痛癥狀,伴有或不伴有擠壓后白色液體分泌,乳腺組織異常增生、發育所造成的結果。GYN的發病機制尚不十分清楚,臨床認為可能與性激素水平紊亂、肥胖、激素反應異常等因素有直接關聯,乳房形態異常會嚴重影響患者的心理狀況、正常運動、生活及日常社交[1]。既往研究數據調查發現,將近60%~80%的男性乳房疾病患者是診斷為GYN,且發病人群呈逐年增長[2]。傳統開放式切除術是通過對乳房周圍開一個較大切開,對乳腺組織的損傷較大,且可能會破壞乳頭、乳暈血供,造成術中出血量增加,術后并發癥多,不利于術后恢復和乳房外觀提升,在臨床應用有一定局限性[3]。隨著微創技術的不斷發展和進步,微創環乳暈切口手術逐漸應用于乳腺外科領域中,切口小、切口隱蔽、并發癥少、術后恢復快以及乳房美觀度高等優勢,不僅可確保乳頭乳暈血供良好,而且對患處神經組織損傷程度小,從而受到患者的青睞[4]。本文為對比微創環乳暈切口手術與開放式切除手術治療男性乳腺發育癥的效果差異,回顧性分析本院105例GYN患者資料,現將論點進行如下敘述。
1 資料與方法
1.1一般資料:回顧性分析2020年8月至2022年8月期間在本院收治的GYN患者105例的資料。納入標準:可觸及乳暈下1塊堅實乳腺組織,腫塊在基底部游離,直徑在2cm以上,經乳腺B超以及X線確診為GYN者;患病時間在2年及以上,經藥物治療不理想者;年齡在18~40歲者;具備所選手術指征者;對手術治療耐受性良好。排除標準:心臟、肝臟、腎臟等重要臟器存在器質性病變者;嚴重心腦血管疾病者;合并嚴重并發癥者;經檢查發現凝血功能異常者;精神疾患或認知功能障礙者;合并血液系統疾病者;其他手術禁忌癥者。依照手術治療方案不同分為兩組,即選擇微創環乳暈切口手術的GYN病例納入觀察組,選擇開放式切除手術的同類病例納入對照組。
1.2方 法
1.2.1對照組采取開放式切除術:術前應用超聲定位明確男性患者的增生部位,將待切除的腺體部位皮膚標記出來,調整患者體位為平臥位,待實施全身麻醉后,朝外展開患者的雙側上肢以充分暴露術區,取半環乳腺歐米伽切口,切口長度在8.0cm左右,逐層切除皮膚、皮下組織,游離皮瓣,直至在乳腺邊緣標記處以充分暴露胸大肌表面邊緣處,可見放射狀切口,將乳腺肥大腺體組織銳性分離經乳暈后方取出,操作過程中注意將一小部分乳暈下腺體及脂肪組織作保留處理,以避免乳頭壞死,常規止血和引流,并常規逐層縫合乳暈切口,常規加壓包扎,術側常規留置引流管,當引流管引流量<10mL則作拔管處理。
1.2.2觀察組采取微創環乳暈切口手術:術前以超聲定位增生部位,采取亞甲藍液標記待切除的腺體區域,實施高位硬膜外麻醉后,外展雙側上肢,將雙側乳房充分暴露,以乳暈為中心點,以半徑為2~3cm在乳暈外側環切;并將配制好膨脹液(腎上腺素0.5mL+生理鹽水500mL)皮下注射于脂肪層,待乳房充盈后,以環乳暈切口逐層切開皮膚、皮下組織,使用皮刀對乳腺組織與脂肪組織之間作深層潛行分離,并保留足夠脂肪以支撐乳頭乳暈;將胸大肌筋膜和乳腺組織進行鈍性分離,針對較大病變組織則采取分塊取出方法,將乳腺組織完整切除完畢并送檢;探查出血點,并進行電凝止血后,再進行負壓引流操作,常規逐層縫合乳暈切口,縫合完畢進行加壓包扎,術側放置引流管,當引流管引流量<10mL則作拔管處理。
1.3觀察指標
1.3.1手術相關指標和傷口愈合時間、瘢痕寬度及乳腺美觀度:觀察兩組手術時間、切口長度、術中出血量、住院時間、傷口愈合時間、瘢痕寬度、乳腺美觀度。乳腺美觀度:正常:胸廓平整、乳房外形正常、表面平坦,瘢痕愈合良好,乳房兩側對稱,乳頭、乳暈外觀無內陷,乳頭感覺無異常能正常勃起;乳腺塌陷:乳房外形不佳,雙側乳房出現不對稱,乳頭、乳暈外觀內陷,乳頭感覺異常,無法勃起。
1.3.2創傷應激指標:在術前1h及術后24h,取兩組受測者的空腹靜脈血5mL,經離心半徑為8cm、轉速為3000r/min的離心機進行離心分離10cm,取血清并冷藏備檢。采用酶聯免疫吸附法檢測血清去甲腎上腺素(NE)、腎上腺素(E)及皮質醇(Cor)水平。
1.3.3術后并發癥:記錄兩組術后并發癥發生情況。
1.3.4手術整體滿意度:術后3個月,對兩組受試病例進行隨訪調查,隨訪方式為上門隨訪和復診,調查受測者對手術效果的滿意程度,內容涉及胸部外觀、傷口瘢痕情況、皮膚及乳頭乳暈感覺共3項內容,每項內容以4級評分法進行評估(1~4分),整體滿意度評分為三項內容滿意度評分之和。
2 結 果
2.1兩組基線資料傾向性匹配評分前后結果對比:傾向性匹配評分前,觀察組納入78例患者,對照組納入50例患者,兩組關于年齡、病程及體質量指數對比差異均無統計學意義(P>0.05),但兩組Simon分類對比差異有統計學意義(P<0.05),經傾向性匹配評分后,兩組以上基線資料結果對比差異均無統計學意義(P>0.05)。見表1。
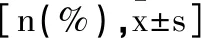
表1 兩組基線資料傾向性匹配評分前后結果對比
2.2兩組手術相關指標、傷口愈合時間、瘢痕寬度及乳腺美觀度對比:觀察組的手術時間、住院時間、傷口愈合時間均短于對照組(P<0.05),術中出血量少于對照組(P<0.05),切口長度及瘢痕長度短于對照組(P<0.05),乳腺美觀度高于對照組(P<0.05)。見表2。
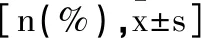
表2 兩組手術相關指標傷口愈合時間瘢痕寬度及乳腺美觀度對比
2.3兩組術前后的創傷應激指標水平變化對比:兩組術后血清NE、E及Cor水平高于術前(P<0.05),但觀察組的下降幅度小于對照組(P<0.05)。見表3。

表3 兩組術前后的創傷應激指標水平對比
2.4兩組術后并發癥發生情況對比:觀察組的術后并發癥總發生率低于對照組(P<0.05)。見表4。

表4 兩組術后并發癥發生情況對比n(%)
2.5兩組術后效果滿意度對比:觀察組關于術后胸部外觀、傷口疤痕及皮膚與皮膚及乳暈乳頭感覺共3項內容滿意度評分及整體滿意度評分均高于對照組(P<0.05)。見表5。

表5 兩組術后效果滿意度對比分)
3 討 論
開放式切除術是治療GYN的傳統術式,此術通過對乳房周圍乳腺增生部位作一個較大切口,對乳腺組織進行分離、切除處理,以實現徹底清除病灶的目的,改善男性乳房美觀度[5]。但有報道稱,開放式切除術手術操作時間較長,乳頭、乳暈部位的供血較為豐富,術中對乳腺組織等損傷過大,造成術中出血量大,加上物理切口大,造成術后切口愈合較慢以及切口瘢痕明顯,嚴重影響乳房美觀度,且以上因素可造成患者住院時間延長,術后恢復效果不理想[6]。隨著發展微創醫學體系不斷發展,手術微創技術應用于乳腺外科越發廣泛,臨床不僅需保證治愈GYN,還需十分重視手術切口美觀度的問題,成為臨床學者不斷追求的目標[7]。微創環乳暈切口手術是近年新興的微創乳腺外科手術技術,相比于傳統開放式切除術而言,本術式采取更小的物理切口,以環乳暈邊緣切開的方式,實現術后切口小且隱蔽、術后瘢痕美觀的目的[8]。本文結果顯示,相比于開放式切除術治療,本研究采取微創環乳暈切口手術治療的63例GYN患者,可見患者的手術操作時間縮短,減少術中出血量,術后切口更小,更利于傷口快速愈合,術后瘢痕寬度更窄,從而利于患者快速康復出院和乳腺美觀度提升。姜姝等[9]研究發現,相比傳統開放手術治療,12例GYN患者采取經乳暈微小切口懸吊發腹腔鏡下手術治療后,患者的手術時間、留置引流管時間均有明顯縮短,術后疼痛改善效果明確,手術效果更滿意,能促進患者快速康復出院,與本文論點相仿。究其原因可能在于,微創環乳暈切口手術可避開乳頭、乳暈周圍的神經分支,保護第4肋間神經,能確保術后乳暈區感覺神經的良好恢復;術中因注意對乳頭、乳暈基底部小心剝離,避免過度剝離造成以上部位塌陷,且能減少術中出血量,保留一定乳腺組織,能確保乳頭、乳暈血供良好,利于術后恢復;在乳腺組織皮瓣分離過程中,保留4~8mm的皮下脂肪組織,能避免乳頭、乳暈塌陷,防止乳頭壞死,從而提高乳房美觀度。其次,當患者遭遇嚴重創傷刺激時,機體會產生創傷后應激反應,促使機體血清NE、E及Cor指標呈上升趨勢。而本研究采取微創環乳暈切口更小、更隱蔽,術中避開乳頭、乳暈周圍的神經分支,減少手術操作對第4肋間神經的不必要刺激,且術中小心剝離乳頭、乳暈基底部,以避免對乳腺組織造成過大損傷,繼而減輕機體創傷后應激反應,因此,較傳統開放式切除術,本術式可能是通過以上作用途徑減小GYN患者術后血清NE、E及Cor水平升高幅度。最后,本文采取微創環乳暈切口手術術后并發癥總發生率可低至3.17%,低于開放式切除術的21.43%;進一步調查兩組術后效果滿意度發現,采取微創環乳暈切口手術的GYN患者,其對術后胸部外觀、傷口疤痕以及皮膚與皮膚及乳暈乳頭感覺的滿意度和整體滿意度明顯高于開放式切除術。鄔冬強等[10]報道也證實,將經乳暈切口微創化、隱藏化,能明顯是提高患者對切口滿意度和術后瘢痕的滿意度,可支持本文論點。
微創環乳暈切口手術在實際操作過程中,仍需注意以下幾點:①由于個體存在差異化,乳頭位于第3、4肋間會有一定變化,術前需預先明確乳暈附近肋骨位置,采取孤形切開,控制切口長度,且不可在乳暈邊緣進行游離,避免乳腺組織,充分游離于胸肌、肋骨間肌,確保乳腺組織血供良好;將乳腺組織與皮瓣之間進行分離時,需確保保留4~8mm的皮下脂肪組織,以確保乳腺美觀度,減少乳頭壞死等并發癥發生;②在切除增生腺體組織時保障將其完整切除,需一致、均勻地處理腺體周邊移行,確保乳腺外觀平整。
綜上所述,微創環乳暈切口手術治療GYN患者的手術效果明確,能將手術時間及傷口愈合時間明顯縮短,可明顯減少術中出血量,利于患者快速康復出院,且術后切口小,愈合后瘢痕美觀度更高,同時能明顯改善患者術后創傷應激反應,降低術后并發癥出現風險,提升患者對術后結果的滿意度,且以上結果均優于傳統開放式切除術。

