關節鏡下雙滑輪結合雙排縫線橋技術治療肩袖損傷的效果及對肩關節功能恢復的影響
張小鈺, 馬敬祖, 于 佳, 萬 鈞, 馬 軍
(寧夏回族自治區人民醫院, 寧夏 銀川 750012)
肩袖損傷(rotator cuff tears,RCT)由慢性勞損、間接暴力或退行性變等導致。據報道,60歲以上群體發病率為20%~30%,70歲以上群體則占50%左右[1]。RCT患者多伴有肩部疼痛、肌肉萎縮、肩關節活動受限等癥狀,隨著病情加重將影響肱骨頭穩定性,且大多高齡患者存在關節粘連現象,若不及時治療[2]。臨床上,小型肩袖損傷采用保守治療,中、大、巨大型RCT則需通過手術治療緩解患者癥狀[3]。傳統手術創傷大,不利于RCT患者術后康復。近年來,肩關節鏡下手術趨于成熟,已成為肩袖損傷治療的“金標準”,其修補方式主要包括內排縫合、雙排縫合、雙排縫線橋縫合及雙滑輪結合縫線橋技術等,但目前尚未明確那種修補方法效果最佳[4]。本研究回顧性分析我院肩袖損傷患者臨床資料,探究關節鏡下雙滑輪結合雙排縫線橋技術在肩袖損傷中的治療效果及對肩關節功能影響。報道如下。
1 資料與方法
1.1一般資料:回顧性分析2018年7月至2022年6月于我院接受傳統縫線橋技術治療的52例RCT患者臨床資料,納入對照組,回顧性分析同期于我院接受關節鏡下雙滑輪結合雙排縫線橋技術治療的53例RCT患者臨床資料,納入觀察組。納入標準:①經影像學確診為RCT;②Cofield分型為中型、大型撕裂;③術后隨訪≥6個月。排除標準:①不可修復型肩袖撕裂者;②合并其他肩部疾病者;③術后無法康復訓練者;④既往肩關節手術史者;⑤術后外傷導致再撕裂者;⑥治療依從性差者;⑦精神異常或溝通障礙者;⑧臨床資料不全者。患者一般資料差異無統計學意義(P>0.05)。見表1。
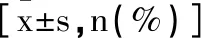
表1 患者一般資料比較
1.2方法:兩組患者術前均接受X射線、MRI、常規身體檢查及感染預防。觀察組:關節鏡下雙滑輪結合雙排縫線橋。全麻后患者仰臥于手術臺,肩部懸空,向前30度、向外45度牽引上肢,采用肩峰后、前、外三種不同路徑放置關節鏡,觀察肩袖關節、盂肱關節、肱二頭肌等處損傷情況及是否存在粘連,根據損傷程度,進行肱二頭肌長頭腱修整、回縮,清理肩袖間隙、上肱唇、肩峰下滑囊,松解關節粘連處。測定肩袖損傷形態、尺寸及厚度,清除損傷殘端,松解肩袖,打磨肱骨足印區,清潔肩袖至止點,將2根內排錨釘(各帶藍、白色2根縫線)插入足印區內側關節軟骨邊緣,縫合肩袖,將1根藍線打結作為內排滑輪,然后向肩關節方向牽引,形成一個內排雙輪滑,壓緊肩袖,將1根藍線和2根白線系于肱骨大結節遠端,剪余線,清洗并封閉切口。對照組采用傳統縫線橋技術。采用與觀察組相同方法置入關節鏡、修整、清理,在足印區肱骨關節軟骨邊緣置入2枚內排錨釘(各帶2根縫線),用縫合器將其通過肩袖進行過線,將縫線打結,并固定與肌腱上,構成縫線橋,隨后外排錨釘固定,剪余線,清洗并封閉切口。術后接受常規抗感染、止痛等處理,佩戴4~6周上肢外展支具,術后4周進行被動前屈、外展、內外旋等康復訓練,術后4~6周活動達到正常范圍者進行自主上肢肌肉訓練,術后6周逐漸加強訓練及關節協調訓練,每次訓練后可局部冰敷。術后1、3、6個月復查。
1.3觀察指標:①手術指標:比較患者手術時間、手術出血量、住院時間。②治療效果:統計隨訪期間患者愈合及再撕裂發生率,用視覺模擬評分(visual Analogue Scale,VAS)[5]評估疼痛程度,分數0~10分,分值越高,疼痛程度越強。③關節活動度:術前和術后6個月,采用量角器測量兩組患者前屈上舉、體側外旋、體側內旋的角度。④肩關節功能:術前和術后6個月,采用美國肩肘外科協會評分(american Shoulder and Elbow Surgeons,ASES)[6]、加州大學洛杉磯分校評分(university of California at Los Angeles,UCLA)[7]、Constant-Murley評分(constant-Murley Score,CMS)[8]評估,ASES含疼痛、生活功能,總分100分,分數與肩關節功能成正比,UCLA含肩關節前屈度、疼痛、功能、力量及治療滿意度,總分35分,分數與肩關節功能成正比,CMS含疼痛、肩關節活動角度、日常生活、肌力,總分100分,分數與肩關節功能成正比。⑤并發癥:統計術后關節粘連、切口感染、神經血管損傷、骨折發生情況。
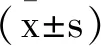
2 結 果
2.1患者手術指標比較:兩組患者手術時間、手術出血量、住院時間差異均無統計學意義(P均>0.05)。見表2。

表2 患者手術指標比較
2.2患者治療效果比較:觀察組愈合率高于對照組,再撕裂率低于對照組(P均<0.05);術前,患者VAS評分差異無統計學意義(P均>0.05);術后6個月,患者VAS評分降低,觀察組降幅大于對照組(P均<0.05)。見表3。
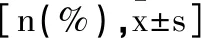
表3 患者治療效果比較
2.3患者肩關節活動度比較:術前,患者前屈上舉、體側外旋、體側內旋角度差異無統計學意義(P均>0.05);術后6個月,患者前屈上舉、體側外旋、體側內旋角度均顯著升高,觀察升幅大于對照組(P均<0.05)。見表4。

表4 患者肩關節活動度比較度)
2.4患者肩關節功能比較:術前,患者UCLA評分、CMS評分、ASES評分差異無統計學意義(P均>0.05);術后6個月,患者UCLA評分、CMS評分、ASES評分均顯著升高,觀察組升幅大于對照組(P均<0.05)。見表5。

表5 患者肩關節功能比較分)
2.5兩組患者并發癥比較:兩組患者均未有術后并發癥發生。
3 討 論
肩袖能夠穩定肩關節、協調肩關節活動,創傷、慢性撞擊、局部供血不足、磨損等因導致肩部肌肉機械性能降低,肩關節穩定性失衡,關節囊退行性變,引發肩部疼痛、功能損傷,嚴重影響患者日常生活[9]。老年人群尤其是長期重體力勞動者群體中該病發病率較高,且常伴有由炎癥反應引起的粘連,進一步加重病情,降低患者肩關節活動能力,關節鏡因其創傷小、術后疼痛輕、恢復快等優勢已被廣泛應用于肩袖損傷治療。目前,臨床上主要采用單排、雙排、縫線橋等固定方式修復RCT,關節鏡下雙排縫線橋技術為一種新型修復方式,能夠縮小肌腱與骨之間間隙,增加腱骨接觸面積,進而增加固定效果,還可通過數條網狀線阻斷關節液滲入肌腱骨,有利于肩關節功能恢復。
雙滑輪結合雙排縫線橋技術聯合外排間斷縫合與內排雙輪滑技術,增加肌腱與骨的接觸面積,增強肩袖修復的初始穩定性,促進肌腱修復[10]。本研究顯示,兩組患者手術指標均無顯著性差異,但觀察組愈合率高于對照組,再撕裂率及疼痛程度低于對照組,提示關節鏡下雙滑輪結合雙排縫線橋技術能夠提高RCT治療效果,但對手術指標無明顯影響。這可能是因為兩組所用肩袖修復固定方式均是在關節鏡下進行,該術創傷小,對病灶周圍組織損傷小,能降低手術中的出血量,對病人的術后康復也有好處。,因此,兩組患者手術時間、術中出血量及住院時間等無明顯差異。但與傳統縫線橋技術相比,雙滑輪結合雙排縫線橋技術改良內排錨釘縫線打結方式,與外排縫線橋技術相結合,將肩袖向骨面牽拉,使其充分接觸,增強肩關節穩定性,且滑輪線可封閉關節,抑制關節液向腱骨面滲透,促進肌腱愈合。RCT修復后再撕裂因素包括肌腱與骨面未愈合、縫線斷裂、錨釘松動、肌腱質量差及術后不當康復訓練等,本研究中縫合術不僅能夠增加固定強度,還能通過外錨釘縫合橋構成肩袖足印區網狀固定,降低內排錨釘張力,緩解疼痛,避免組織缺血、壞死,促進肌腱愈合,減少肩袖再撕裂,此外,該術可以把壓力轉移到外側錨釘,從而降低肌腱和縫線的剪切和收窄,降低再次撕裂的可能性[11]。
本研究發現,觀察組肩關節活動度大于對照組,且肩關節功能優于對照組,此結果與郭偉康等[12]研究結果一致。提示雙滑輪結合雙排縫線橋技術能夠提高RCT患者肩關節活動度及功能。可能內排錨釘縫線打結可有效避免錨釘松動,同時結合外排縫線橋增加肌腱、骨接觸,改善肩部穩定,促進術后功能恢復,為提高患者肩關節活動度打下良好基礎,且接觸面積增加能夠使足印區覆蓋充分、受壓均勻,增強旋轉力與抗剪切力,有利于術后康復訓練,避免術后肩關節出現粘連、痙攣等促進肩關節功能恢復。
綜上所述,雙滑輪結合雙排縫線橋技術在肩袖損傷治療中效果顯著,能夠減輕疼痛,提高肩關節活動度,促進肩關節功能恢復。

