白內障超聲乳化術后并發感染性眼內炎的危險因素分析
鄭建奇,鄭晨軒,王玉潔,周清華,李 慧
(益陽醫學高等專科學校附屬醫院,湖南 益陽 413000)
白內障是一種在中老年人群中非常常見的眼科疾病,是由于晶狀體蛋白質發生變性和混濁而引起的,其發生與外傷、輻射、年齡、營養狀況、眼部代謝狀況、中毒等因素相關[1-3]。白內障的具體癥狀可以表現為進行性視力下降、視物模糊、單眼復視、炫光感等,給患者的正常生活帶來嚴重影響。目前臨床上對白內障患者主要采取手術治療,超聲乳化術是治療白內障最常用的方式,但是患者術后有發生感染性眼內炎的風險,加重患者病情,延長患者住院時間,甚至有可能導致患者失明[3-5]。本研究探討了白內障超聲乳化術后并發感染性眼內炎的相關危險因素,報告如下。
1 資料與方法
1.1 一般資料
對2021年1月—2022年1月接受白內障超聲乳化術的150 例患者的臨床資料進行回顧性分析。納入標準[6]:術前經裂隙燈顯微鏡、眼底以及眼部B超等檢查確診為白內障;患者各項生命體征平穩;相關臨床資料完整。排除標準:凝血功能異常;在術前已經存在感染;肝腎功能異常;入院時存在眼外傷;合并惡性腫瘤等消耗性疾病。
1.2 方法
回顧性分析患者的一般資料(年齡、性別、體質量指數、病程、合并糖尿病情況、合并高血壓情況)、手術相關資料(手術切口位置、手術時間、是否發生術中玻璃體溢出)及術后相關資料(術后是否并發眼內炎、住院時間)。
1.3 統計學方法
采用SPSS21.0統計軟件包進行數據統計,采用單因素分析、多因素Logistic回歸分析統計方法。P<0.05為差異有統計學意義。
2 結 果
2.1 術后感染性眼內炎的發生情況
150 例進行超聲乳化術治療的白內障患者中,術后并發感染性眼內炎18 例(12.00%),未發生感染性眼內炎132 例。
2.2 單因素分析
白內障超聲乳化術后發生感染性眼內炎和未發生感染性眼內炎患者年齡≥70 歲、合并糖尿病、術中玻璃體溢出、手術時間≥10 min、手術切口位置為透明角膜比較,差異有統計學意義(P<0.05),而患者的性別、住院時間、體質量指數、合并高血壓、病程比較,差異無統計學意義(P>0.05)(見表1)。
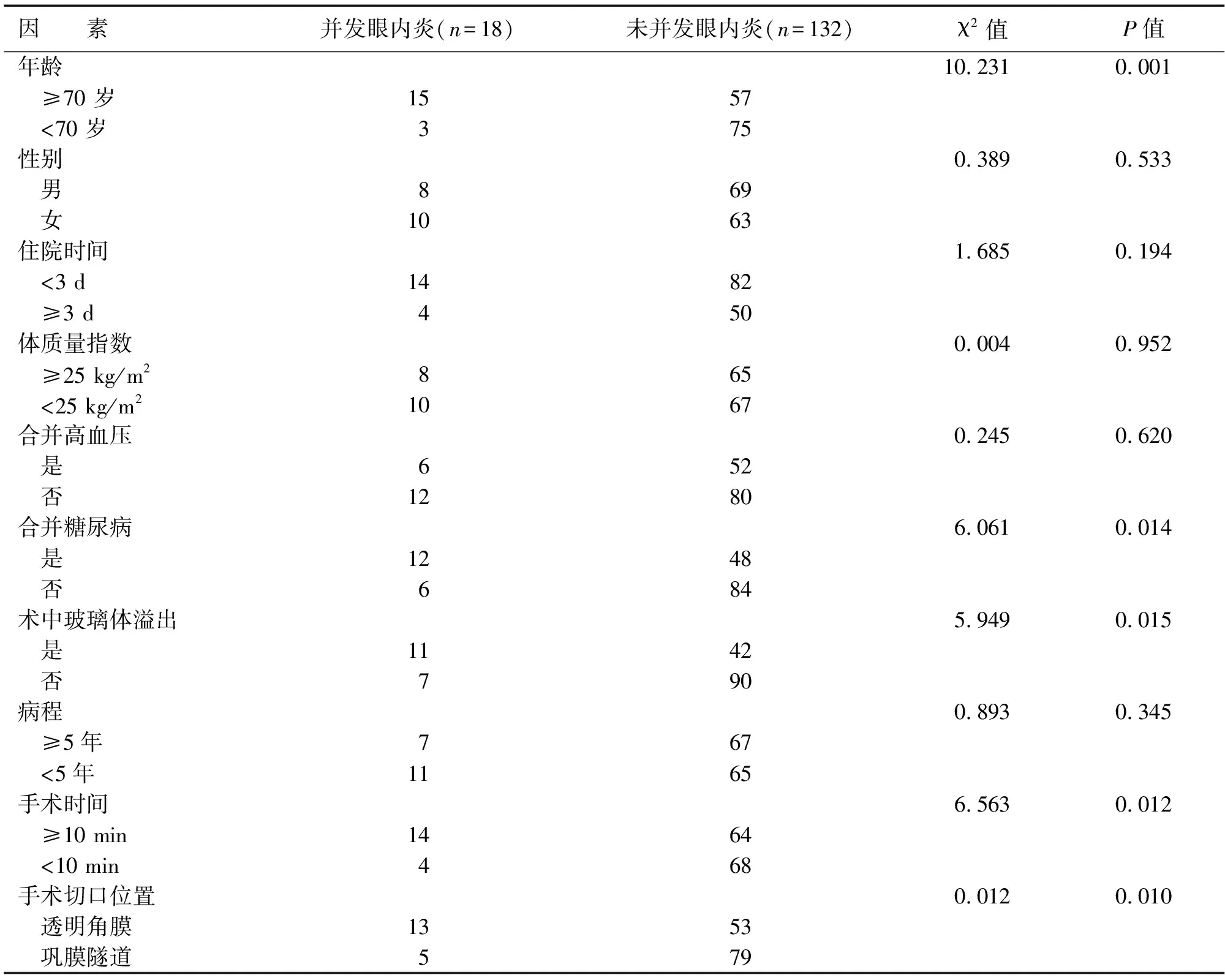
表1 白內障超聲乳化術后并發眼內炎的單因素分析 單位:例
2.2 多因素Logistic回歸分析
將單因素分析中具有統計學意義的變量(年齡、合并糖尿病、術中玻璃體溢出、手術時間≥10 min、手術切口位置為透明角膜切口)作為自變量,以是否術后并發感染性眼內炎作為因變量進行Logistic回歸分析。結果顯示:合并糖尿病、年齡≥70 歲、手術時間≥10 min、術中玻璃體溢出、切口位置為透明角膜是白內障超聲乳化術患者術后并發感染性眼內炎的危險因素(OR分別為12.147,7.767,8.233,8.541,9.224,P<0.05)(見表2、表3)。

表2 白內障術后并發感染性眼內炎的Logistic回歸分析賦值表
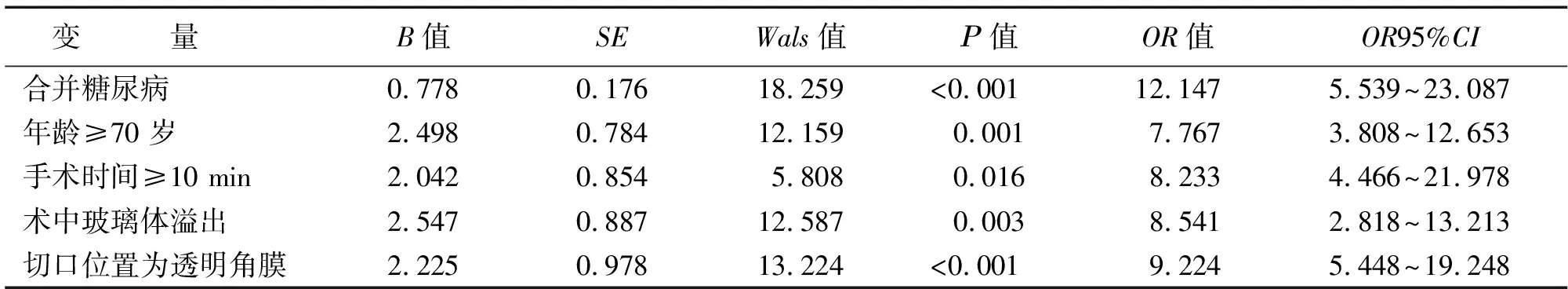
表3 白內障術后并發感染性眼內炎的Logistic回歸分析
3 討 論
目前臨床上針對白內障患者的主要治療方式為白內障外摘除術和超聲乳化吸除術,其中白內障超聲乳化術是采用超聲波粉碎晶狀體,再通過負壓吸引的方式進行吸除[7]。白內障超聲乳化術具有手術損傷小、手術時間短等優勢,并且患者術后視力恢復較快,目前已在臨床得到廣泛應用。本研究中,術后并發感染性眼內炎18 例(12.00%),未發生感染性眼內炎132 例,表明白內障超聲乳化術后并發感染性眼內炎的風險較高。并發感染性眼內炎往往會對眼部各結構造成影響,導致視力急劇下降,眼部發生劇烈疼痛,甚至會導致患者失明[8]。討論白內障超聲乳化術后并發感染性眼內炎的危險因素對于臨床制訂針對性措施預防感染性眼內炎具有重要意義。
本研究發現,年齡≥70 歲是白內障患者超聲乳化術后并發感染性眼內炎的危險因素(OR=7.767,P<0.05)。這可能是因為一方面年齡較大的患者身體各個器官的機能處于逐漸衰退的狀態,容易被各種病原菌侵襲,發生眼內感染;另一方面,年齡較大患者缺乏對疾病的認知,自我管理能力較差,增加了感染性眼內炎發生的風險[9]。因此,臨床上對于年齡較大的患者應當在術后加強生命體征的監測和健康教育,以降低術后感染性眼內炎的發生率。合并糖尿病白內障患者術后并發感染性眼內炎風險亦增大(OR=12.147,P<0.05),這是因為高血糖水平會引起機體防御能力降低,引起機體器官代謝發生紊亂,削弱患者白細胞殺滅病原菌的能力,從而增加感染風險[10]。因此,針對糖尿病的白內障患者,臨床應當積極控制血糖,在血糖水平控制好的情況下實施手術。術后監測血糖水平,有利于減少術后感染性眼內炎的發生風險。手術時間≥10 min的患者術后容易并發感染性眼內炎(OR=8.233,P<0.05),這是因為手術時間較長會引起機體發生更大的應激反應,患者處于應激狀態的時間越長,其機體免疫能力越低,并且手術時間較長會延長手術切口暴露時間,從而增加感染性眼內炎發生的風險。因此,臨床上要在術前充分了解患者病情,盡量縮短手術時間。術中玻璃體溢出的患者術后并發感染性眼內炎的風險增大(OR=8.541,P<0.05)。在手術過程中,如果發生玻璃體溢出,會導致玻璃體和空氣的接觸面積增加,從而增加了玻璃體接觸病原菌的風險,并且溢出的玻璃體有將病原菌帶入眼內的風險[11]。因此,臨床要盡可能避免玻璃體溢出的發生,還需要在手術過程中嚴格無菌操作,減少與病原菌接觸的機會。此外,術中采用透明角膜切口也是白內障患者術后并發感染性眼內炎的危險因素(OR=9.224,P<0.05),因此,臨床需要在術前對患者的情況進行充分的了解和細致的評估,盡可能降低術后感染性眼內炎的發生。
綜上所述,患者合并糖尿病、年齡≥70 歲、手術時間≥10 min,術中發生玻璃體溢出、透明角膜切口是白內障超聲乳化術患者術后并發眼內炎的危險因素,臨床應針對這些因素采取相應干預措施,以降低白內障超聲乳化術后并發感染性眼內炎的發生風險。

