DAA全髖關節置換術中應用自體關節囊翻轉技術保護闊筋膜張肌的臨床研究*
邵亮 陳思鋒 傅宇 李剛
直接前方入路(DAA)全髖關節置換術是臨床常用的一類手術方式,其相關的研究涉及面較廣,而其效果受多方面因素影響,其中并發癥是影響其效果較大的方面。而闊筋膜張肌損傷是DAA 全髖關節置換術中常見的并發癥,常因髖臼顯露、磨銼髖臼、松解和抬高股骨近端時手術器械機械牽拉導致,該肌肉的損傷可導致更多出血、術后肢體疼痛、異常步態等最終會影響術后恢復[1-2]。因此找到有效控制闊筋膜張肌損傷的治療方式成為臨床研究的重點。而自體髖關節囊翻轉技術,將切開的前方關節囊完整覆蓋于闊筋膜張肌表面,使該肌肉不與手術器械直接接觸,因此有助于控制闊筋膜張肌的損傷[3-5],但是更為全面細致的研究相對不足。故本研究將DAA 全髖關節置換術中應用自體關節囊翻轉技術保護闊筋膜張肌的臨床效果進行探討,并報道如下。
1 資料與方法
1.1 一般資料
選取2021 年1 月—2022 年1 月宜春市人民醫院收治的80 例DAA 全髖關節置換術患者。納入標準:符合DAA 全髖關節置換術手術指征;美國麻醉師協會(ASA)分級Ⅰ~Ⅲ級;能夠積極有效配合。排除標準:髖關節畸形;合并神經系統疾病;髖關節既往手術史;合并嚴重骨質疏松;合并多系統器官功能不全;合并糖尿病、高血壓、慢阻肺及其他慢性病;凝血異常;合并多發性創傷。將患者隨機分為A 組40 例和B 組40 例。患者均知情同意本研究并簽署知情同意書,研究經本院醫學倫理學委員會批準。
1.2 方法
A 組進行常規手術治療,常規術前準備及麻醉后,患者于側臥位下進行手術治療,于髂前上棘1~2 cm 處做手術切口,長度約為8 cm,逐層切開及分離其他各層組織,將關節囊前方脂肪墊有效去除,切除股骨頭及相關組織,假體植入及固定,復位后進行其他后期處理,本組在手術過程中不采用特殊方法來保護闊筋膜張肌,僅靠術者注意盡可能地避免損傷該肌肉。B 組則采用自體關節囊翻轉技術進行治療,在A 組基礎上切開前方關節囊后,將其翻轉覆蓋在闊筋膜張肌表面,并固定好覆蓋的前方關節囊,起到保護該肌肉的作用。該項技術的主要難點是正確分離出前方關節囊,切開關節囊后將前方關節囊整張完整的翻轉覆蓋于闊筋膜張肌表面,成為保護其免受髖臼銼、拉鉤邊緣機械損傷的屏障。手術細節見圖1~4。

圖1 三角形區域為髖關節前方關節囊,五角星區域的拉鉤下方為闊筋張肌

圖2 沿虛線切開關節囊

圖3 關節囊翻轉覆蓋闊筋膜張肌,避免其受到手術器械切割或牽拉,并縫合固定于皮膚

圖4 手術結束后將關節囊縫回原位
1.3 觀察指標及評價標準
統計及比較兩組術后引流量、術后首次下床活動時間、住院時間、并發癥總發生率、手術前后的血紅蛋白、肌紅蛋白、乳酸脫氫酶、肌酸激酶、Harris 髖關節功能評分及疼痛評分。(1)統計及比較兩組術后引流量、術后首次下床活動時間及住院時間。(2)并發癥發生情況:術后7 d 內進行并發癥發生情況統計,包括局部軟組織損傷、感染及深靜脈血栓等發生率。(3)血液指標:檢測血紅蛋白、肌紅蛋白、乳酸脫氫酶、肌酸激酶。于術前及術后1、3 及7 d 分別采集兩組外周靜脈血標本,每次采集量為4.0 mL,采集后30 min 內送檢,采用全自動生化儀及對應的酶聯免疫試劑盒進行定量檢測。(4)疼痛情況:于術前及術后1、3 及7 d 分別采用視覺模擬評分法(VAS)對兩組疼痛程度進行評估,評分范圍0~10 分,指導患者根據疼痛感受從0~10 中選擇代表疼痛程度的數字,其中0 分為無痛,分值越高則疼痛感越為強烈,10 分為疼痛最為嚴重,劇烈疼痛,不可忍受。其中0~3 分歸為無及輕度疼痛,4~6 分歸為中度疼痛,7~10 分為歸為重度疼痛[6]。(5)髖關節功能:于術前及術后1、3 個月分別采用Harris 髖關節功能評分對兩組髖關節功能進行評估,包括疼痛、功能、畸形及活動度等方面的評估,其最高分分別為44、47、4 及5 分,每個方面均以得分越高表示相關方面的狀態越好[7]。
1.4 統計學處理
本研究中的數據檢驗軟件選用SPSS 23.0,計數資料以率(%)表示,用χ2檢驗進行統計學處理,計量資料以(±s)表示,用t 檢驗進行統計學處理,等級資料以秩和檢驗進行統計學處理,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組基本資料比較
A 組男23 例,女17 例,年齡44~81 歲,平均(59.63±7.19)歲,其中股骨頭壞死25 例,創傷性骨折15 例;左側18 例,右側22 例。B 組男22 例,女18 例,年齡44~83 歲,平均(60.03±7.22)歲,其中股骨頭壞死27 例,創傷性骨折13 例;左側17 例,右側23 例。兩組上述基本資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組術后引流量、術后首次下床活動時間及住院時間比較
B 組術后引流量顯著少于A 組,術后首次下床活動時間及住院時間均顯著短于A 組,差異均有統計學意義(P<0.05),見表1。
表1 兩組術后引流量、術后首次下床活動時間及住院時間比較(±s)

表1 兩組術后引流量、術后首次下床活動時間及住院時間比較(±s)
住院時間(d)A 組(n=40) 81.36±8.63 15.02±2.23 9.96±1.35 B 組(n=40) 66.61±7.90 10.01±1.96 7.26±0.96 t 值 7.973 10.672 10.308 P 值 <0.001 <0.001 <0.001組別 術后引流量(mL)術后首次下床活動時間(h)
2.3 兩組并發癥發生情況比較
B 組并發癥總發生率顯著低于A 組,差異有統計學意義(χ2=6.135,P=0.013),見表2。

表2 兩組并發癥發生情況比較[例(%)]
2.4 兩組血紅蛋白、肌紅蛋白、乳酸脫氫酶及肌酸激酶比較
術前兩組血紅蛋白、肌紅蛋白、乳酸脫氫酶及肌酸激酶比較,差異均無統計學意義(P>0.05);術后1、3 及7 d,B 組血紅蛋白均顯著高于A 組,B 組肌紅蛋白、乳酸脫氫酶及肌酸激酶均顯著低于A 組,差異均有統計學意義(P<0.05)。見表3。
表3 兩組血紅蛋白、肌紅蛋白、乳酸脫氫酶及肌酸激酶比較(±s)

表3 兩組血紅蛋白、肌紅蛋白、乳酸脫氫酶及肌酸激酶比較(±s)
組別 血紅蛋白(g/L)肌紅蛋白(μg/L)術前 術后1 d 術后3 d 術后7 d 術前 術后1 d 術后3 d 術后7 d A 組(n=40) 129.31±10.12 113.65±9.10 116.06±9.69 118.35±9.96 62.62±7.71 86.76±9.10 83.10±8.95 82.02±8.75 B 組(n=40) 128.56±10.06 120.03±9.96 125.75±10.10 126.10±11.32 63.01±7.88 80.03±8.81 78.02±8.35 75.35±7.96 t 值 0.332 2.990 4.378 3.250 0.223 3.360 2.625 3.566 P 值 0.740 0.003 <0.001 0.001 0.823 0.001 0.010 <0.001組別 乳酸脫氫酶(U/L)肌酸激酶(U/L)術前 術后1 d 術后3 d 術后7 d 術前 術后1 d 術后3 d 術后7 d A 組(n=40) 193.66±21.35 393.69±38.72 350.16±36.36 298.72±32.06 176.36±15.35 496.91±39.91 430.03±36.72 323.03±35.61 B 組(n=40) 195.03±22.63 260.75±22.08 251.32±25.68 229.63±19.89 175.96±16.63 403.63±36.39 372.65±33.73 263.03±26.72 t 值 0.278 18.863 14.043 11.581 0.111 10.923 7.278 8.523 P 值 0.781 <0.001 <0.001 <0.001 0.911 <0.001 <0.001 <0.001
2.5 兩組Harris 髖關節功能評分比較
術前兩組疼痛、功能、畸形及活動度方面比較,差異均無統計學意義(P>0.05);術后1、3 個月,B 組各方面評分均顯著高于A 組,差異均有統計學意義(P<0.05)。見表4。
表4 兩組Harris髖關節功能評分比較[分,(±s)]
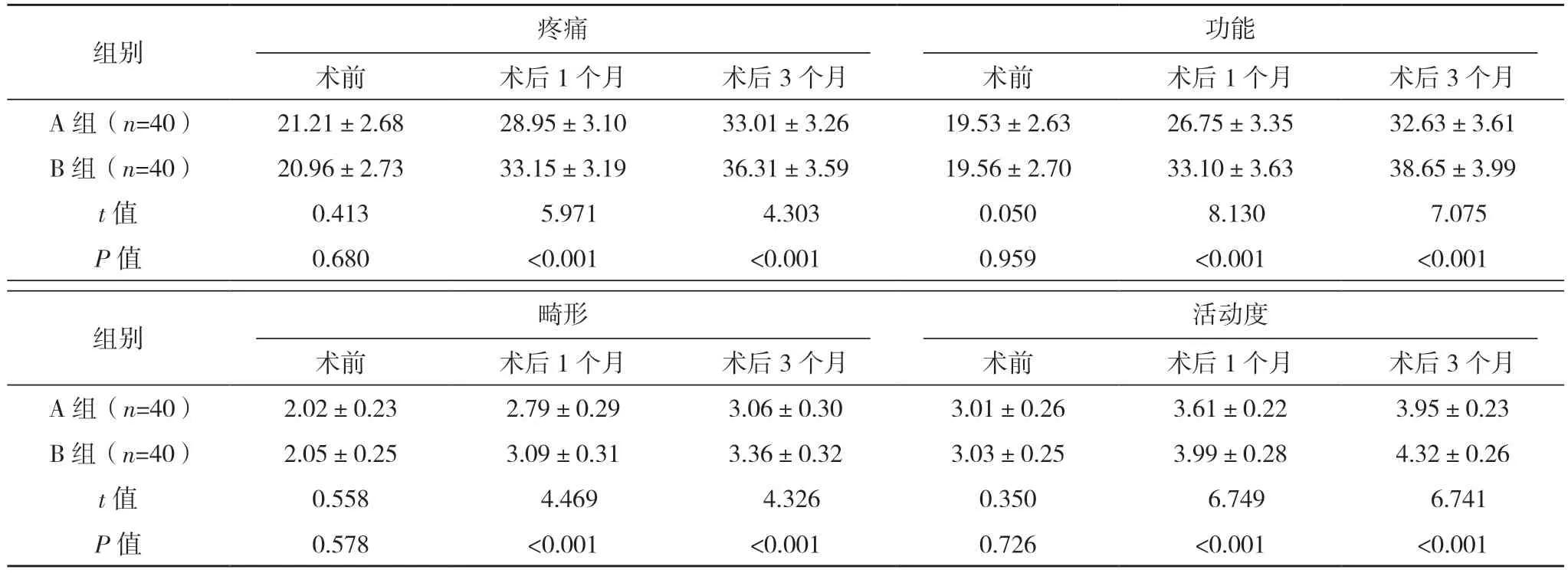
表4 兩組Harris髖關節功能評分比較[分,(±s)]
組別 疼痛功能術前 術后1 個月 術后3 個月 術前 術后1 個月 術后3 個月A 組(n=40) 21.21±2.68 28.95±3.10 33.01±3.26 19.53±2.63 26.75±3.35 32.63±3.61 B 組(n=40) 20.96±2.73 33.15±3.19 36.31±3.59 19.56±2.70 33.10±3.63 38.65±3.99 t 值 0.413 5.971 4.303 0.050 8.130 7.075 P 值 0.680 <0.001 <0.001 0.959 <0.001 <0.001組別 畸形活動度術前 術后1 個月 術后3 個月 術前 術后1 個月 術后3 個月A 組(n=40) 2.02±0.23 2.79±0.29 3.06±0.30 3.01±0.26 3.61±0.22 3.95±0.23 B 組(n=40) 2.05±0.25 3.09±0.31 3.36±0.32 3.03±0.25 3.99±0.28 4.32±0.26 t 值 0.558 4.469 4.326 0.350 6.749 6.741 P 值 0.578 <0.001 <0.001 0.726 <0.001 <0.001
2.6 兩組VAS 評分結果構成比較
術前兩組VAS 評分結果構成比較,差異無統計學意義(P>0.05);術后1、3 及7 d,B 組VAS 評分結果構成均顯著優于A 組,差異均有統計學意義(P<0.05)。見表5。

表5 兩組VAS評分結果構成比較[例(%)]
3 討論
髖關節置換術在我國的應用率不斷提升,是多類髖關節疾病及創傷患者髖關節功能改善與恢復的有效治療方式。DAA 全髖關節置換術的應用優勢相對突出,其通過肌間隙入路進行手術,經過闊筋膜張肌、縫匠肌和股直肌間隙進入髖關節前方,具有手術創傷較小、不損傷髖關節后方結構及術后恢復較快等優勢[8-9],因此受認可程度較高,但是本類手術術中闊筋膜張肌損傷、撕裂等情況是較為明顯的不足,這可導致術中出血增多、術后疼痛及步態異常等情況[10-12],而這極為不利于患者術后恢復,因此,對本類手術患者進行治療的過程,闊筋膜張肌損傷的控制與保護是臨床研究的重點[13-14]。既往手術醫生輕柔地操作、采用紗布遮擋、術野顯露時使用帶曲面的拉鉤等措施,并不能取得滿意的效果,隨著手術的進行,仍可能出現闊筋膜張肌的撕裂[15-16],因此找到更為有效的保護闊筋膜張肌的方式意義較高。
本研究結果顯示,自體關節囊翻轉技術進行治療,其應用效果顯著優于常規治療,表現為B 組術后引流量相對A 組較少,B 組術后首次下床活動時間及住院時間相對A 組均更短,B 組并發癥總發生率相對A 組更低,且B 組術后的血紅蛋白較A 組升高,肌紅蛋白、乳酸脫氫酶、肌酸激酶均較A 組降低、B 組Harris 評分及VAS 評分結果構成相對A 組均更優(P<0.05),因此本研究認為自體關節囊翻轉技術在DAA 全髖關節置換術患者中的綜合應用效果相對更好。分析原因,可能與自體關節囊翻轉技術創新性地將關節囊翻轉,整張覆蓋于闊筋膜張肌上,使其成為保護闊筋膜張肌的屏障,闊筋膜張肌不與手術器械直接接觸,在髖臼側及股骨側操作中避免了髖臼銼及拉鉤邊緣對闊筋膜張肌的機械牽拉、切割所造成的肌肉損傷[17-18],且手術操作結束后再將前方關節囊歸位縫合,恢復整個關節囊的完整性,在減少了闊筋膜張肌損傷的同時又提升了髖關節置換術后的穩定性,因此綜合應用優勢相對突出[19-20]。
綜上所述,本研究認為DAA 全髖關節置換術中應用自體關節囊翻轉技術保護闊筋膜張肌的臨床效果較好,有助于保護闊筋膜張肌、減少手術并發癥及縮短術后康復時間,因此在DAA 全髖關節置換術患者中的應用價值較高。

