不同劑量咖啡因聯合經鼻間歇正壓通氣治療早產兒呼吸暫停的療效分析
張藝森, 張 新, 張 劍
(河南省駐馬店市中心醫院 新生兒科, 河南 駐馬店, 463000)
早產兒呼吸暫停是因早產兒呼吸控制中樞未發育完全,導致出生后不久不能自主維持正常的呼吸,導致暫時性呼吸停止,呼吸中斷≥20 s, 或<20 s伴有心率下降或血氧飽和度下降。早產兒呼吸暫停多發生在出生后24 h內[1-2], 呼吸暫停通常伴隨著低氧血癥和低二氧化碳血癥。研究[3]發現早產兒呼吸暫停的發病率為30%~90%。一般來說,早產兒呼吸暫停好發于出生后48 h內,其中發病率在24 h內最高。預后較好的早產兒呼吸暫停患兒在接受治療后可恢復正常呼吸,預后通常與早產兒出生時的體質量和孕周、呼吸暫停的嚴重程度、并發癥等有關[4]。預后不良結果包括低身長、低體質量、智力障礙、肺功能異常等,嚴重者可能導致死亡。早產兒呼吸暫停的并發癥包括窒息、顱內出血、腦損傷等[5]。此外,長期低氧血癥和低二氧化碳血癥也可能對早產兒的發育產生負面影響。早產兒呼吸暫停需要及時診斷和治療,治療措施包括給予一般支持、呼吸支持和藥物等。目前,這些治療手段僅僅解決了早產兒呼吸暫停的急性問題,對于患兒的長期發育仍然需要進行跟蹤和治療[6]。咖啡因是一種黃嘌呤類似物,目前已被廣泛應用于早產兒呼吸暫停的治療中,但各醫療單位使用的維持劑量存在差異[7-8]。本研究對本院72例早產兒呼吸暫停狀況進行研究,探討不同劑量咖啡因的療效差異,現報告如下。
1 資料與方法
1.1 一般資料
選取2020年5月—2022年10月診治的72例呼吸暫停早產兒作為研究對象,按照隨機數字表法分為觀察組與對照組,每組36例。納入標準: ① 經臨床確診為呼吸暫停者,呼吸暫停時間>20 s, 心率<100次/min, 且出現肌張力低下、青紫; ② 胎齡<37周者; ③ 血氧飽和度低于90%者。排除標準: ① 患有先天性心臟病者; ② 合并顱內出血、顱腦損傷、呼吸窘迫綜合征、先天性遺傳病者; ③ 對咖啡因過敏或存在禁忌證者; ④ 合并嚴重感染或重度窒息者; ⑤ 合并新生兒壞死性小腸結腸炎、代謝及電解質紊亂、紅細胞增多癥等患者。觀察組男18例,女18例,胎齡為28~36周,平均(32.45±2.56)周,出生體質量為1.15~1.73 kg, 平均(1.42±0.35) kg; 對照組男19例,女17例,胎齡為29~36周,平均(32.51±2.52)周,出生體質量為1.17~1.72 kg, 平均(1.46±0.31) kg; 2組患兒一般資料比較,差異無統計學意義(P>0.05)。本研究獲患兒家屬知情同意及醫院倫理委員會審批同意。
1.2 方法
2組患兒均給予經鼻間歇正壓通氣(NIPPV)治療,采用德國生產的Drager Babylog 8000呼吸機,采用合適的鼻塞型號。初調參數: 呼氣峰壓為15~20 cmH2O; 吸入氧分數(FiO2)根據經皮血氧飽和度(SpO2)調節(維持在88%~93%), 并維持在0.25~0.50; 呼吸頻率為20~40次/min。撤機指征: ① 目標潮氣量5 mL/kg時監測的吸氣峰壓(PIP)為15~20 cmH2O,FiO2<40%, 呼吸頻率(RR)降至10~15次/min時自主呼吸強,無明顯呼吸困難, SpO2>90%; ② 原發疾病改善、病情好轉, X線胸片提示肺部原發病變明顯吸收或好轉。
對照組給予5 mg/kg咖啡因(山西國潤制藥有限公司,國藥準字H20183092)聯合NIPPV治療, 20 mg/kg為首劑劑量, 5 mg/kg為24 h后的維持劑量,靜脈注射, 1次/d, 所有患兒停藥時機為矯正胎齡至34周或連續觀察7 d無呼吸暫停發作。
觀察組給予10 mg/kg咖啡因聯合NIPPV治療, 20 mg/kg為首劑劑量, 10 mg/kg為24 h后的維持劑量,靜脈注射, 1次/d, 停藥時機同對照組。
1.3 觀察指標
1.3.1 臨床療效: 分為顯效、有效和無效。顯效是指治療24 h內患兒癥狀消失,呼吸均勻整齊,呼吸暫停消失; 有效是指治療24 h內患兒癥狀緩解,呼吸暫停次數<2次/d; 無效是指治療24 h后患兒癥狀無改善甚至加重。
1.3.2 住院時間、NIPPV使用時間及呼吸暫停次數: 記錄2組患兒的住院時間、NIPPV使用時間及呼吸暫停次數。
1.3.3 血氣分析指標: 治療前及治療24、72 h后抽取患兒清晨空腹靜脈血,使用ST2000血氣分析儀(武漢明德生物科技股份有限公司)測定動脈血二氧化碳分壓[pa(CO2)]、動脈血氧分壓[pa(O2)]。
1.3.4 不良反應: 記錄2組患兒治療期間不良反應發生情況。
1.3.5 臨床結局: 記錄2組患兒的臨床結局。
1.4 統計學分析
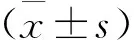
2 結 果
2.1 2組臨床療效比較
觀察組總有效率為94.44%, 高于對照組的77.78%, 差異有統計學意義(P<0.05)。見表1。

表1 2組臨床療效比較[n(%)]
2.2 2組住院時間、NIPPV使用時間及呼吸暫停次數比較
觀察組的住院時間、NIPPV使用時間及呼吸暫停次數短于或低于對照組,差異有統計學意義(P<0.01)。見表2。
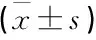
表2 2組住院時間、NIPPV使用時間及呼吸暫停次數比較
2.3 2組動脈血氣分析比較
重復測量方差分析顯示, 2組pa(O2)、pa(CO2)存在時間、組間及時間與組間交互作用,差異有統計學意義(P<0.05); 治療24、72 h后,觀察組pa(O2)高于對照組,而pa(CO2)低于對照組,差異有統計學意義(P<0.05)。見表3。
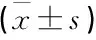
表3 2組動脈血氣分析比較 mmHg
2.4 2組不良反應發生情況比較
2組不良反應主要有喂養不耐受、心動過速、煩躁不安、高血糖、高血壓、消化道紊亂、電解質紊亂, 2組上述不良反應發生率比較,差異無統計學意義(P>0.05)。見表4。

表4 2組不良反應比較[n(%)]
2.5 2組臨床結局比較
觀察組支氣管肺發育不良、早產兒視網膜病、壞死性小腸結腸炎、腦室內出血、腦室周圍白質軟化及死亡率與對照組相比,差異無統計學意義(P>0.05)。見表5。

表5 2組臨床結局比較[n(%)]
3 討 論
早產兒胎齡較短,各組織及系統功能尚未完全發育,因此容易引發各種新生兒疾病。在新生兒重癥監護病房中,最常見的就是呼吸暫停,這是因為患兒神經系統呼吸中樞和神經元關聯性尚未完全發育,對呼吸活動控制能力差,神經沖動傳出弱,同時早產兒的呼吸系統也存在不完全發育,肺代償能力弱。呼吸暫停通常伴隨著低氧血癥和低二氧化碳血癥。預后較好的早產兒呼吸暫停患兒在接受治療后,可恢復正常呼吸,而預后一般與早產兒出生時的體質量和孕周、呼吸暫停的嚴重程度、并發癥有關[9-10]。預后不良結果包括低身長、低體質量、智力障礙、肺功能異常等,嚴重者可能導致死亡。
NIPPV是一種非侵入性的呼吸支持治療方法,可用于早產兒呼吸暫停的治療。通過向患兒提供正壓氣流來維持呼吸、預防氧合不足和二氧化碳潴留等,并通過支持患兒肺泡開放和胸廓擴張等來增加患兒的肺通氣量[11-12]。咖啡因是一種黃嘌呤類似物,目前已被廣泛應用于早產兒呼吸暫停的治療中。咖啡因可通過其中樞和周圍神經系統的效應來促進呼吸中樞的激活,從而增加患兒的呼吸頻率和潮氣量,并可增強呼吸肌收縮力。相比于其他治療方式,咖啡因治療早產兒呼吸暫停患兒的優勢在于具有較為穩定和可靠的療效,并且可以增強患兒的呼吸和循環功能,縮短住院時間,降低治療成本[13-14]。目前,對于咖啡因使用的劑量問題仍無一個明確的標準,本研究結果顯示,觀察組總有效率高于對照組,住院時間、NIPPV使用時間及呼吸暫停次數短于或低于對照組,差異有統計學意義(P<0.05), 提示10 mg/kg咖啡因聯合NIPPV治療的效果更好,與白婧等[15]研究結果相符。
NIPPV是一種非侵入性、無創的治療方法,可以避免氣管插管和機械通氣等可能帶來的嚴重并發癥,并可提高患兒的舒適度。咖啡因聯合NIPPV治療早產兒呼吸暫停患兒的優勢在于2種治療方法可以相互支持,有效提高患兒的呼吸功能和肺通氣量,縮短住院時間和降低治療成本。咖啡因是一種中樞興奮藥,能夠刺激呼吸中樞并促進患兒的呼吸功能恢復[16]。相較于5 mg/kg的劑量, 10 mg/kg劑量的咖啡因能更有效地促進患兒的呼吸功能恢復。較高劑量的咖啡因能夠提高血咖啡因濃度,有助于更好地調節呼吸和心血管功能,這對于早產兒的生理功能不成熟、易感染等特點來說非常重要。因此,使用10 mg/kg的劑量可能比使用5 mg/kg的劑量更有益。
重復測量方差分析顯示, 2組pa(O2)、pa(CO2)存在時間、組間及時間與組間交互作用,差異有統計學意義(P<0.05); 治療24、72 h后,觀察組pa(O2)高于對照組,而pa(CO2)低于對照組,差異有統計學意義(P<0.05)。早產兒的肺功能尚未完全發育,因此容易出現低氧血癥和高碳酸血癥。低氧血癥可能導致腦缺氧和器官功能損害,而高碳酸血癥可能導致呼吸衰竭和心血管系統不穩定。因此,合理調節早產兒的pa(O2)和pa(CO2)非常重要,以保證血氧和血碳酸平衡的穩定性。在10 mg/kg咖啡因治療早產兒呼吸暫停患兒的過程中,可能出現pa(O2)高于對照組、pa(CO2)低于對照組的情況,這是因為咖啡因可以促進呼吸中樞的興奮,增加肺部通氣量和氧合能力,從而提高pa(O2), 減少低氧血癥的發生[17-18]。同時,咖啡因也可以促進二氧化碳的排出,減少血液中的二氧化碳含量,從而降低pa(CO2), 防止高碳酸血癥的發生。
本研究結果還顯示,觀察組不良反應發生率、支氣管肺發育不良、早產兒視網膜病、壞死性小腸結腸炎、腦室內出血、腦室周圍白質軟化及死亡率與對照組相比,差異無統計學意義(P>0.05), 提示10 mg/kg劑量的咖啡因相較于5 mg/kg劑量并不會增加不良反應的發生率。理論上而言, 10 mg/kg劑量的咖啡因可能會比5 mg/kg更容易引起不良反應,但事實上,臨床研究表明與5 mg/kg咖啡因治療方案相比, 10 mg/kg咖啡因治療早產兒呼吸暫停患兒并未增加不良反應的風險,安全性也相對較高。分析原因為: 咖啡因治療早產兒呼吸暫停患兒的用藥時間通常比較短,一般在1~7 d, 用藥的時間越短,不良反應的風險就越低。咖啡因治療早產兒呼吸暫停患兒的劑量和療程都可以根據患兒的具體情況進行調整,隨時糾正不良反應,以保證患兒的安全。需要注意的是,咖啡因治療早產兒呼吸暫停患兒的劑量應根據患兒的具體情況來確定,不宜過量使用。同時,用藥過程中需要嚴密監測患兒的生命體征和藥物副作用等情況,及時調整治療方案。

