院前嚴重創傷患者救治效果的影響因素分析*
彭永福,潘麗娟,袁 磊,林建平,阮小蓮
1.江西省新余市緊急救援中心急救科,江西新余 338000;2.江西省新余市人民醫院心胸外科,江西新余 338000;3.江西省新余市人民醫院創傷中心,江西新余 338000;4.江西省新余市緊急救援中心培訓科,江西新余 338000
創傷一般指超過機體耐受水平的機械力量傳遞至人體后導致的機體結構完整性破壞[1]。近年來隨著社會發展,創傷發生率并未得到有效控制,隨著交通、建筑業等發展反而出現增加趨勢[2-3]。嚴重創傷一般指院前指數(PHI)評分≥4分者,其病情危重,救治難度大,致殘、致死率較高,已成為我國青壯年病死的首要因素,不僅影響居民身心健康,還會增加社會醫療負擔,減少社會勞動力[4-5]。院前急救是急救醫療服務體系中“三環理論”中的首要環節,也是決定嚴重創傷患者生死的關鍵時期[6]。但目前關于嚴重創傷患者院前救治效果的影響因素相關研究仍較少,本研究旨在為院前急救及預防提供指導,現報道如下。
1 資料與方法
1.1一般資料 選取2018年1月至2022年12月新余市緊急救援中心收治的205例嚴重創傷患者作為研究對象,根據救治效果分為救治成功組(175例)和救治失敗組(30例)。納入標準:(1)均為緊急救援中心受理、調度及處置的嚴重創傷患者;(2)院前由救護車接回;(3)PHI評分≥4分;(4)現場給予患者急救措施。排除標準:(1)原發性嚴重軀體疾病;(2)救護車到達現場時已無生命體征。所有研究對象及家屬均知情同意并簽署知情同意書。本研究經新余市緊急救援中心倫理委員會審核通過。
1.2方法 調取出院前急救病歷數據,建立分析數據庫。按照統一編碼、標準分析數據。比較兩組臨床資料,包括性別、年齡、創傷原因、創傷發生季節、受傷部位、受傷地點、失血性休克、救援到達時間、院前急救措施,采用PHI評分評估創傷嚴重程度,包括收縮壓、脈搏、呼吸、意識4項生理指標,總分0~20分,分值越高,表明傷情越重。0~3分為輕傷,≥4分為重傷,若存在胸腹穿透傷另加4分。采用格拉斯哥昏迷量表(GCS)[7]評估患者意識障礙程度,總分3~15分,分值越低,表明意識障礙越嚴重,≤8分表示患者昏迷。分析院前救治效果的影響因素。

2 結 果
2.1兩組臨床資料比較 兩組性別、年齡、創傷原因、創傷發生季節、受傷地點比較,差異均無統計學意義(P>0.05)。兩組受傷部位、PHI評分、GCS評分、失血性休克比例、救援到達時間、院前急救措施比較,差異均有統計學意義(P<0.05)。見表1。

表1 兩組臨床資料比較[n(%)或
2.2救治效果的影響因素 以救治效果作為因變量(救治失敗=1,救治成功=2),以受傷部位(以“四肢”為參照設置啞變量,啞變量X1:“頭部”=0,“胸腹部、多發傷”=1;啞變量X2:“胸腹部”=0,“頭部、多發傷”=1;啞變量X3:“多發傷”=0,“胸腹部、頭部”=1)、PHI評分(具體值)、GCS評分(具體值)、失血性休克(否=0,是=1)、救援到達時間(<10 min=1,≥10 min=2)、院前急救措施[包扎固定(否=0,是=1)、開放氣道(否=0,是=1)、補液、吸氧(否=0,是=1)]作為自變量,納入多因素Logistic回歸模型,結果顯示,多發傷、PHI評分、失血性休克、救援到達時間≥10 min是救治失敗的危險因素(P<0.05);而GCS評分、院前實施急救措施(如包扎固定,開放氣道,補液、吸氧)是救治成功的保護因素(P<0.05)。見表2。
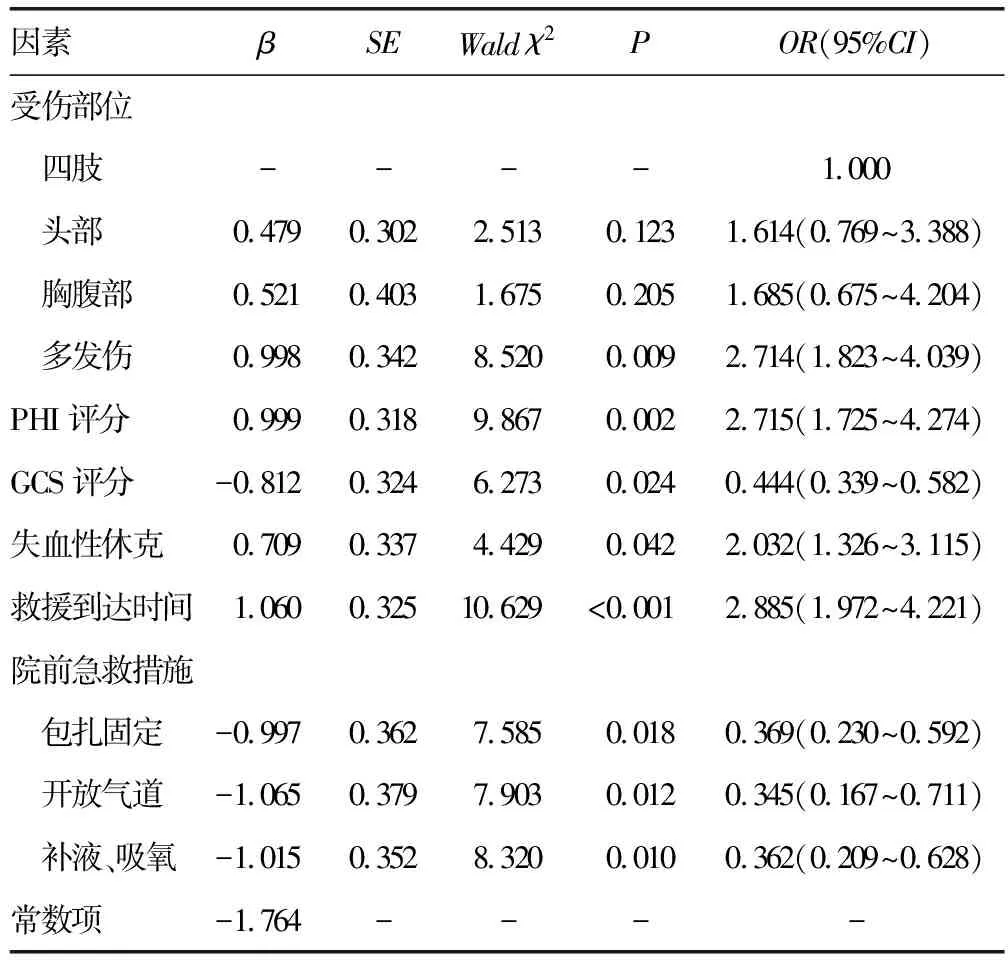
表2 救治效果的影響因素
2.3救治效果多因素Logistic回歸模型的建立及評價 (1)建立多因素Logistic回歸模型:Logit(P)=-1.764+0.998×X多發傷+0.999×XPHI評分-0.812×XGCS評分+0.709×X失血性休克+1.060×X救援到達時間≥10 min-0.997×X包扎固定-1.065×X開放氣道-1.015×X補液、吸氧。(2)多因素Logistic回歸模型總有效性:似然比χ2=205.321,自由度=8,P<0.001,模型建立有效。Waldχ2檢驗結果顯示,Waldχ2=322.61,自由度=7,P<0.001,回歸方程系數差異有統計學意義(P<0.05)。(3)多因素Logistic回歸方程的擬合優度檢驗:Hosmer-Lemeshow擬合優度檢驗結果顯示,χ2=3.526,自由度=5,P=0.419,擬合度較好。
3 討 論
嚴重創傷患者受多種因素影響,一般救治效果較差。本研究結果顯示,205例患者救治失敗30例,高于簡鋼仁等[8]學者的調查結果,但低于余益民等[9]學者的調查結果。可能與選取創傷患者類型、病情程度及不同區域的院前急救水平差異有關。根據嚴重創傷患者臨床資料初步判斷救治效果,為院前急救提供科學合理的指導策略成為急診科研究的重要課題之一。
本研究比較兩組臨床資料發現,兩組受傷部位、PHI評分、GCS評分、失血性休克比例、救援到達時間、院前急救措施比較,差異均有統計學意義(P<0.05)。從受傷部位分析,一般四肢傷救治效率相對較高,頭部、胸腹部可能會損傷腦、心、肺等重要器官,救治效率有所降低,而多發傷創傷情況復雜,救治難度大,難以在短時間內糾正功能異常,不利于控制組織損傷[10]。多因素Logistic回歸分析結果顯示,以四肢損傷為參照,頭部、胸腹部會在一定程度增加院前救治失敗風險,但不是救治失敗的危險因素,而多發傷患者的救治失敗風險相對于四肢增加了1.714倍,是院前救治失敗的獨立危險因素(P<0.05)。因此,對于多發傷患者應加強關注。PHI評分、GCS評分均為評估嚴重創傷患者病情的重要指標,其中GCS評分僅對意識障礙方面進行評估,主要評價患者的腦功能狀況,一般GCS評分低于8分表示患者處于昏迷狀態,腦功能損傷嚴重[11-12]。本研究中救治失敗組GCS評分平均值低于8分,明顯低于救治成功組,提示對于嚴重創傷患者應及早進行腦復蘇,尤其是昏迷患者,可行亞低溫進行腦保護治療;PHI評分包括收縮壓、脈搏、呼吸、意識4項指標,對于胸腹部穿透傷要另加4分,操作簡便、易于掌握、反映病情及時可靠,與GCS評分比較,評價范圍更全面[13]。賴坤鍔等[14]研究結果顯示,PHI評分在急性創傷患者病情評估中靈敏度為88.9%,高于傳統修正創傷評分,能夠準確評估患者病情,預測病死率及轉歸。葛文漢等[15]研究證實,PHI評分預測急性創傷住院患者預后的受試者工作特征曲線下面積為0.871,與損傷嚴重度評分比較,靈敏度明顯升高,具有更高的分辨能力,有利于院內創傷患者危重癥的早期發現與救治。由此可見,PHI評分是一種可靠的院前定量分類方法,對創傷患者現場評估、災害現場驗傷具有重要作用,可快速、準確判斷危重傷員創傷程度。嚴重創傷患者常存在致命三聯征,即代謝性酸中毒、低體溫、凝血障礙。包莉等[16]學者對嚴重創傷患者傷后血小板計數進行動態分析發現,血小板計數降低會明顯增加患者的病死率,因此,建議及時糾正患者凝血功能,以促進其預后改善,這與本研究中存在失血性休克患者救治失敗風險更高相符。創傷是嚴重時間依賴性疾病,“白金10 min”的理念已逐漸得到急診醫護人員的重視,即在創傷發生10 min內對窒息、氣道梗阻、嚴重失血患者采取救命性措施可挽救超過1/3患者的生命[17-18]。既往有研究顯示,創傷死亡曲線呈3個高峰,院前急救的目標是控制第1個死亡高峰,其中失血性休克是造成第1個死亡高峰的重要威脅因素[19-20]。本研究中失血性休克、救援到達時間≥10 min較無失血性休克、救援到達時間<10 min者救治失敗風險分別增加了1.032倍、1.885倍。因此,縮短救援到達時間,對提高急救醫療效率至關重要。同時應鼓勵第一目擊者在專業醫護人員到達現場前開展急救措施,包括控制出血、解除窒息、保持呼吸道通暢等。本研究發現,院前實施急救措施(如包扎固定,開放氣道,補液、吸氧)是救治成功的保護因素(P<0.05)。本研究進一步根據以上影響因素建立多因素Logistic回歸模型:Logit(P)=-1.764+0.998×X多發傷+0.999×XPHI評分-0.812×XGCS評分+0.709×X失血性休克+1.060×X救援到達時間≥10 min-0.997×X包扎固定-1.065×X開放氣道-1.015×X補液、吸氧,Hosmer-Lemeshow檢驗顯示擬合度較好,可根據以上因素綜合判斷患者的救治效果。
綜上所述,院前嚴重創傷患者救治效果主要受多發傷、失血性休克、救援到達時間等因素影響,及時實施院前急救措施有助于提升院前救治效果。

