血清鳶尾素、FGF-21、TNF-α、IL-6聯合檢測對2型糖尿病患者發生視網膜病變的預測價值
高永強,梁 娜
陜西省神木市醫院內分泌科,陜西榆林 719300
糖尿病視網膜病變屬于糖尿病微血管并發癥,可損傷患者的視網膜功能,導致失明[1]。糖尿病視網膜病變雖然進展緩慢,但不可逆,其早期癥狀不明顯,極易錯過最佳治療時期,盡早發現和治療是降低糖尿病視網膜病變危害的有效方式[2]。通過眼底檢查可對糖尿病視網膜病變進行診斷,但其診斷水平要求較高,且有一定的主觀性,因此,需要尋找特異性的血清指標預測和診斷糖尿病視網膜病變,以延緩患者的疾病進展。糖尿病視網膜病變的發病機制并不明確,有學者認為是糖脂代謝異常損傷了視網膜微血管,導致糖尿病視網膜病變[3];也有研究提出炎癥因子水平異常與糖尿病視網膜病變密切相關[4]。本研究旨在探討血清鳶尾素、成纖維細胞生長因子-21(FGF-21)、腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)聯合檢測對2型糖尿病患者發生視網膜病變的預測價值,現報道如下。
1 資料與方法
1.1一般資料 選取2019年10月至2022年10月在本院就診的98例2型糖尿病患者作為研究對象,根據患者有無糖尿病視網膜病變分為病變組(n=30)和無病變組(n=68)。病變組男16例,女14例;平均年齡為(53.43±10.37)歲;平均體質量指數(BMI)為(23.45±1.98)kg/m2;平均糖尿病病程為(7.14±1.65)年。無病變組男38例,女30例;平均年齡為(54.01±10.56)歲;平均BMI為(23.08±1.66)kg/m2;平均糖尿病病程為(6.49±1.58)年。兩組患者性別、年齡、BMI、糖尿病病程等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。糖尿病視網膜病變符合《糖尿病視網膜病變防治專家共識》[5]中的診斷標準,并經眼底熒光血管造影檢查確診。納入標準:(1)糖尿病符合《中國2型糖尿病防治指南(2017年版)》[6]中的診斷標準;(2)均為2型糖尿病患者;(3)均為非增殖期糖尿病視網膜病變患者;(4)臨床資料完整。排除標準:(1)入院前接受過眼部手術治療的患者;(2)合并心、腦血管疾病的患者;(3)白內障、青光眼患者;(4)不配合檢查的患者;(5)眼底檢查圖像不清晰而無法確診的患者;(6)糖耐量異常的患者;(7)其他類型的糖尿病患者;(8)近3個月內使用過影響糖脂代謝藥物的患者。所有研究對象均知情同意并簽署知情同意書。本研究經本院醫學倫理委員會審核批準(2019-19號)。
1.2方法 收集所有患者性別、年齡、BMI、糖尿病病程、吸煙史、飲酒史、收縮壓、舒張壓等臨床資料。采集所有患者靜脈血3 mL,取血清,采用盛世東唐DT480全自動生化分析儀檢測患者空腹血糖(FBG)、餐后2 h血糖(2 h BG)、甘油三酯(TG)、總膽固醇(TC)水平,計算胰島素抵抗指數(HOMA-IR);采用日本愛科萊HA-8180糖化血紅蛋白分析儀檢測患者糖化血紅蛋白(HbA1c)水平;采用酶聯免疫吸附試驗檢測患者血清鳶尾素、FGF-21、TNF-α、IL-6水平,試劑盒購自武漢艾美捷科技有限公司。

2 結 果
2.1兩組患者基線資料及各項指標水平比較 兩組患者吸煙史、飲酒史、收縮壓、舒張壓、FBG、2 h BG、HbA1c、HOMA-IR、TG、TC水平比較,差異均無統計學意義(P>0.05);病變組鳶尾素水平明顯低于無病變組,FGF-21、TNF-α、IL-6水平均明顯高于無病變組,差異均有統計學意義(P<0.05)。見表1。

表1 兩組患者基線資料及各項指標水平比較[n(%)或
2.2血清鳶尾素、FGF-21、TNF-α、IL-6單項及聯合檢測對2型糖尿病患者發生視網膜病變的ROC曲線分析 ROC曲線分析結果顯示,血清鳶尾素、FGF-21、TNF-α、IL-6預測2型糖尿病患者發生視網膜病變的曲線下面積(AUC)分別為0.782、0.748、0.825、0.808,靈敏度分別為0.600、0.733、0.800、0.667,特異度分別為0.897、0.632、0.838、0.794;血清鳶尾素、FGF-21、TNF-α、IL-6聯合預測2型糖尿病患者發生視網膜病變的AUC為0.948,靈敏度為0.833,特異度為0.618。見表2、圖1。
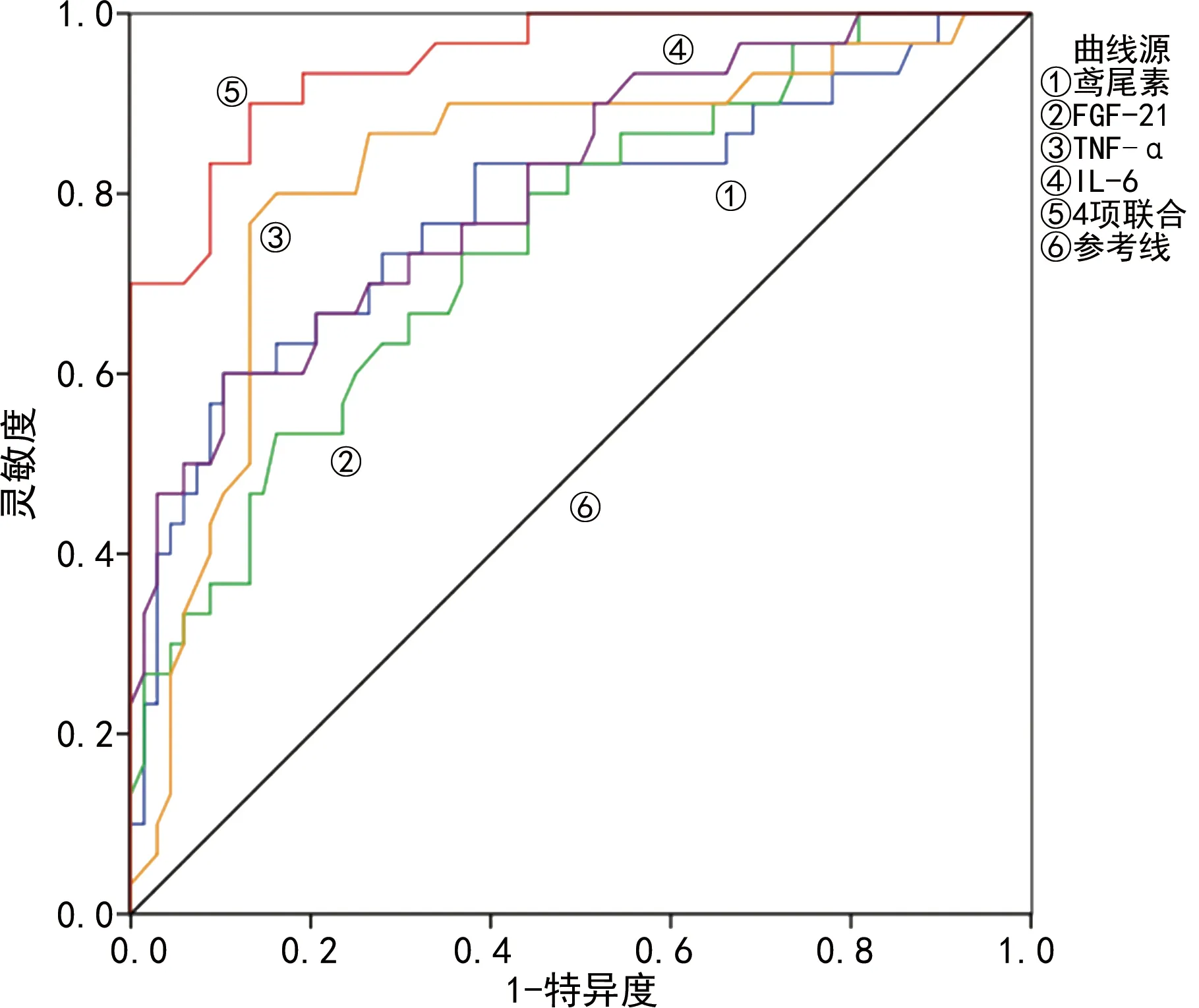
圖1 血清鳶尾素、FGF-21、TNF-α、IL-6單項及聯合檢測對2型糖尿病患者發生視網膜病變的ROC曲線

表2 血清鳶尾素、FGF-21、TNF-α、IL-6單項及聯合預測2型糖尿病患者發生視網膜病變的預測價值
2.3多因素Logistic回歸分析 對單因素分析中差異有統計學意義的指標進行量化賦值,以糖尿病視網膜病變情況作為因變量,以鳶尾素、FGF-21、TNF-α、IL-6作為自變量,糖尿病視網膜病變有=1,無=0;鳶尾素≤66.850 ng/L=1,>66.850 ng/L=0;FGF-21≥3.200 μg/L=1,<3.200 μg/L=0;TNF-α≥26.265 ng/L=1,<26.265 ng/L=0;IL-6≥129.745 ng/L=1,<129.745 ng/L=0。多因素Logistic回歸分析結果顯示,鳶尾素水平降低及FGF-21、TNF-α、IL-6水平升高是2型糖尿病患者發生視網膜病變的危險因素(P<0.05)。見表3。

表3 2型糖尿病患者發生視網膜病變的多因素Logistic回歸分析
3 討 論
糖尿病視網膜病變是導致成人失明的重要原因之一,有研究顯示,糖尿病視網膜病變的發生與細胞因子、糖脂代謝、遺傳、胰島素抵抗等多種因素有關,多種因素相互作用共同參與糖尿病視網膜病變的發展過程[7]。血糖水平持續升高可使2型糖尿病患者眼局部血流動力學異常,糖基化終末產物分泌大量細胞因子,引起視網膜組織血流量降低,進而對血-視網膜屏障造成損傷,導致糖尿病視網膜病變發生[8]。鳶尾素、FGF-21是與代謝相關的細胞因子,參與糖脂代謝,炎癥因子TNF-α、IL-6在糖尿病微血管并發癥中具有重要作用[9-10]。
本研究結果顯示,病變組患者鳶尾素水平明顯低于無病變組,FGF-21、TNF-α、IL-6水平均明顯高于無病變組,提示血清鳶尾素、FGF-21、TNF-α、IL-6可能是2型糖尿病患者發生視網膜病變的影響因素。分析原因如下:(1)鳶尾素是新型多肽激素肌肉因子,主要產生于骨骼肌運動收縮后,對于白色脂肪向棕色脂肪的轉換及能量釋放具有促進作用,還能通過調節葡萄糖調控代謝。有研究顯示,鳶尾素與糖尿病及其并發癥、胰島素抵抗均有一定關系[11]。鳶尾素還能調節免疫和抗炎,鳶尾素的抗IL-17A和抑制氧化應激通路作用可以保護糖尿病視網膜病變[12]。(2)FGF-21具有調節脂肪細胞攝取葡萄糖的作用,可以通過降低血糖、改善胰島素抵抗使TC水平降低,對抗動脈粥樣硬化,調節脂質代謝,治療糖尿病[13]。在糖尿病視網膜病變發展過程中,FGF-21水平升高是糖脂代謝異常及胰島素抵抗造成的機體代償反應性上升。薛立芝等[14]研究結果顯示,FGF-21水平與糖脂代謝指標水平呈正相關,這也證實,隨著機體糖脂代謝紊亂加劇,FGF-21水平會隨之升高。(3)TNF-α由巨噬細胞、活化單核細胞分泌,生物活性廣泛,生物學效應較強。TNF-α能夠使靶細胞血管內皮生長因子(VEGF)的敏感性和反應性得到提升,促進新生血管形成;提高血管通透性,刺激內皮細胞及血管外基質增生,使眼內新生血管形成;促進內皮細胞生成及細胞因子分泌,抑制血小板聚集,導致患者視網膜血流動力學異常,從而引起糖尿病視網膜病變[15-17]。(4)IL-6是糖尿病視網膜病變發生的遞質,可誘導VEGF和視網膜新生血管生成,增強血管、內皮細胞的滲透性,導致糖尿病視網膜病變發生[18]。
為探討血清鳶尾素、FGF-21、TNF-α、IL-6對2型糖尿病患者發生視網膜病變的預測價值,本研究采用ROC曲線分析和多因素Logistic回歸分析,ROC曲線分析結果顯示,血清鳶尾素、FGF-21、TNF-α、IL-6預測2型糖尿病患者發生視網膜病變的AUC分別為0.782、0.748、0.825、0.808,靈敏度分別為0.600、0.733、0.800、0.667,特異度分別為0.897、0.632、0.838、0.794,且4項指標聯合檢測預測2型糖尿病患者發生視網膜病變的AUC、靈敏度均優于各項指標單項檢測。多因素Logistic回歸分析結果顯示,鳶尾素水平降低及FGF-21、TNF-α、IL-6水平升高是2型糖尿病患者發生視網膜病變的危險因素(P<0.05)。因此,在2型糖尿病患者視網膜病變的診斷中可聯合檢測上述血清指標,以提高2型糖尿病視網膜病變的診斷率。但本文仍有一定的局限,如聯合檢測的特異度偏低,期待后期擴大樣本量,增加指標,建立多因素Logistic回歸模型從而提高聯合檢測的預測效果。
綜上所述,血清鳶尾素、FGF-21、TNF-α、IL-6對2型糖尿病患者發生視網膜病變具有一定的預測價值,且聯合檢測的靈敏度更高,在2型糖尿病早期聯合檢測上述血清指標有助于對視網膜病變的篩查,為防治2型糖尿病患者發生視網膜病變提供新思路。

