經腋窩與胸前入路腔鏡手術治療分化型甲狀腺癌療效的Meta分析
郭明顯,何慶遠,閆慧明
(1.山西醫科大學,山西 太原,030001;2.山西醫科大學第二醫院普通外科)
在全球范圍內甲狀腺疾病的發病率持續上升[1],2020年甲狀腺癌的年齡標準化發病率女性為10.1/10萬、男性為3.1/10萬,年齡標準化死亡率女性為0.5/10萬、男性為0.3/10萬[2]。研究數據顯示,我國城市地區女性甲狀腺惡性腫瘤發病率處于女性所有惡性腫瘤的第4位,且以每年20%的速度持續增長[3]。近十年,國內外對于甲狀腺疾病的規范化診治水平得到飛速提高,外科手術仍然是甲狀腺疾病最重要、最關鍵的治療手段[4]。隨著外科手術技術及配套手術器械的高速發展及患者、家屬對美觀的不斷追求,患者越來越關注與重視術后局部美觀性。傳統開放甲狀腺手術會在頸部遺留手術疤痕,導致患者心理、精神壓力增加,相應地生活質量下降。隨著腔鏡甲狀腺手術技術的日趨成熟,其應用越來越廣泛,深受廣大醫患的青睞。相較傳統開放手術,腔鏡手術更具優勢,可避免頸部較大創傷,術后患者康復快,頸部無痕且美觀。1997年Hüscher等[5]報道了腔鏡下甲狀腺切除術,隨后全世界范圍內陸續開展了甲狀腺良、惡性疾病的腔鏡手術[6]。目前國內腔鏡甲狀腺手術入路主要包括:胸前入路、經口入路、腋窩入路、腋乳入路、鎖骨下入路及機器人手術等[7-10]。目前患者希望在保證臨床療效的同時提高美容效果,術者可根據患者情況及其需求選擇優化的手術方案[11]。腔鏡下經胸前入路與經腋窩入路目前已廣泛應用于甲狀腺疾病的治療,本研究擬對腔鏡下經腋窩入路與經胸前入路進行Meta分析,以期為臨床決策提供循證醫學依據。現將結果報道如下。
1 資料與方法
1.1 檢索策略
使用PubMed、Web of Science、Cochrane Library檢索英文文獻,萬方數據庫、中國知網、中國生物醫學文獻數據庫、維普中文科技期刊數據庫檢索中文文獻,檢索日期為2000年1月1日至2023年1月15日。中文檢索詞包括:腔鏡、經腋窩入路、經胸前入路、甲狀腺切除術、甲狀腺癌等,英文數據庫檢索詞包括:Endoscopic、Laparoscopic、Axillary approach、Anterior chest approach、Thyroidectomy、Thyroid Neoplasms等主題詞或自由詞。
1.2 納入與排除標準
納入標準:(1)研究類型:回顧性研究或隨機對照試驗;(2)研究對象:術前檢查提示無頸側區淋巴結轉移,術后病理回報為單側分化型甲狀腺癌;(3)干預措施:患者接受經腋窩入路(包含充氣式或免充氣式腋窩入路)或經胸前入路(包括胸乳或全乳暈入路)治療;(4)結局指標:手術相關的8個結局指標(手術時間、出血量、術后引流量、中央區淋巴結清掃數量、住院時間、甲狀旁腺損傷、聲音嘶啞、頸部不適感),納入文獻至少比較1項結局指標。排除標準:(1)綜述、評論、會議、動物實驗、案例報道、社論;(2)非分化型甲狀腺癌及干預措施不符合;(3)無全文及原始數據缺乏且聯系作者無結果的文獻。
1.3 文獻篩選及數據提取
由兩名獨立審查人員嚴格按照納入與排除標準進行文獻篩選,將數據提取到表格,數據主要包括:作者姓名、出版年份、研究的國家、研究類型、病例數量、患者基線資料(年齡、性別、BMI、腫瘤直徑)、術中結果及術后結果等。術中結果包括手術時間、出血量、中央區淋巴結清掃數量;術后結果包括住院時間、術后引流量、術后并發癥(甲狀旁腺損傷、頸部不適、聲音嘶啞)。提取數據中遇任何分歧均通過討論解決并達成共識。
1.4 質量評價
采用紐卡斯爾-渥太華量表(Newcastle-Ottawa scale,NOS)進行文獻質量評價。質量評估基于3方面:患者選擇、分組的可比性與結果評估。滿分為9分,NOS≥6分的研究為高質量研究,納入Meta分析。文獻質量評價由兩名研究員獨立進行,有異議時,進行相關探討后請第三人判斷。
1.5 統計學處理
Meta分析中的數據應用Review Manager 5.4.1進行分析。二分類計數資料,效應指標選用比值比(odds ratio,OR)及95%可信區間(confidence interval,CI);連續計量資料,效應指標采用均數差(mean difference,MD)或標準均數差(standardized mean difference,SMD)及95%CI。采用χ2檢驗(檢驗水準為α=0.1)結合I2定量判斷異質性大小,P<0.10,同時I2>50%認為存在異質性,否則各研究間的異質性無統計學意義。若無顯著異質性,采用固定效應模型進行Meta分析;如果各研究間存在顯著異質性,首先進行亞組分析或敏感性分析,分析異質性來源,若未查出原因,則采用隨機效應模型分析。
2 結 果
2.1 文獻篩選結果
根據檢索策略共檢索449篇文獻,其中中文文獻436篇、英文文獻13篇。在完整的文章篩選與質量評價后,最終8篇文獻被納入分析(圖1)[12-19],均為回顧性研究;共922例患者,其中經腋窩入路組504例、經胸前入路組418例。本研究納入文獻的NOS評分均≥6分。納入文獻的基本特征及質量評估結果見表1。
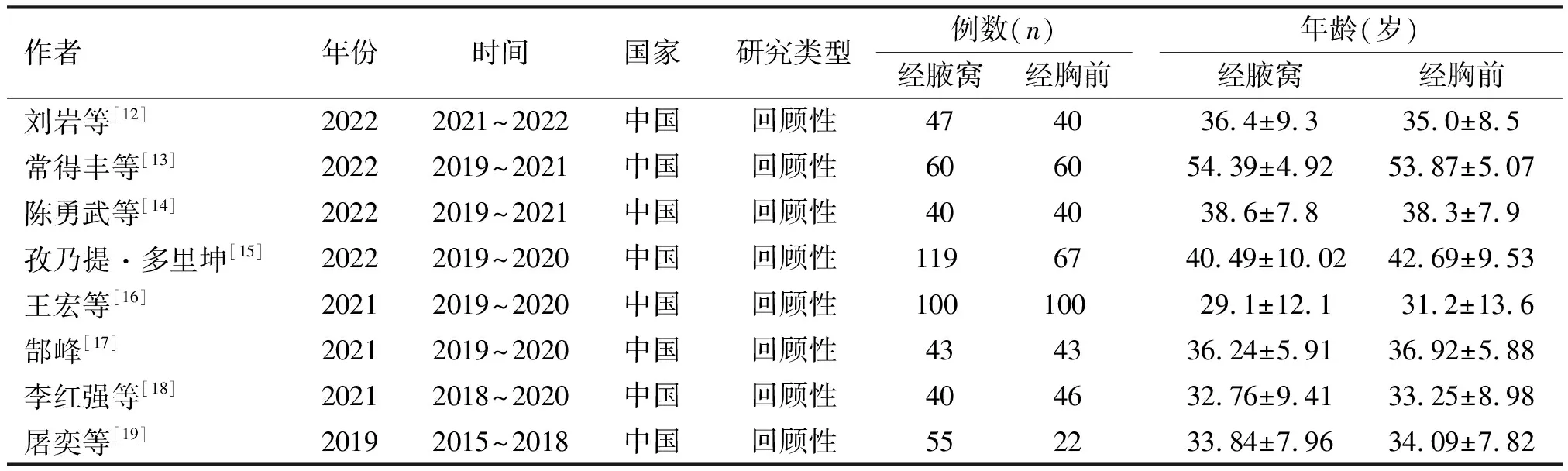
表1 納入文獻的基本特征及質量評價
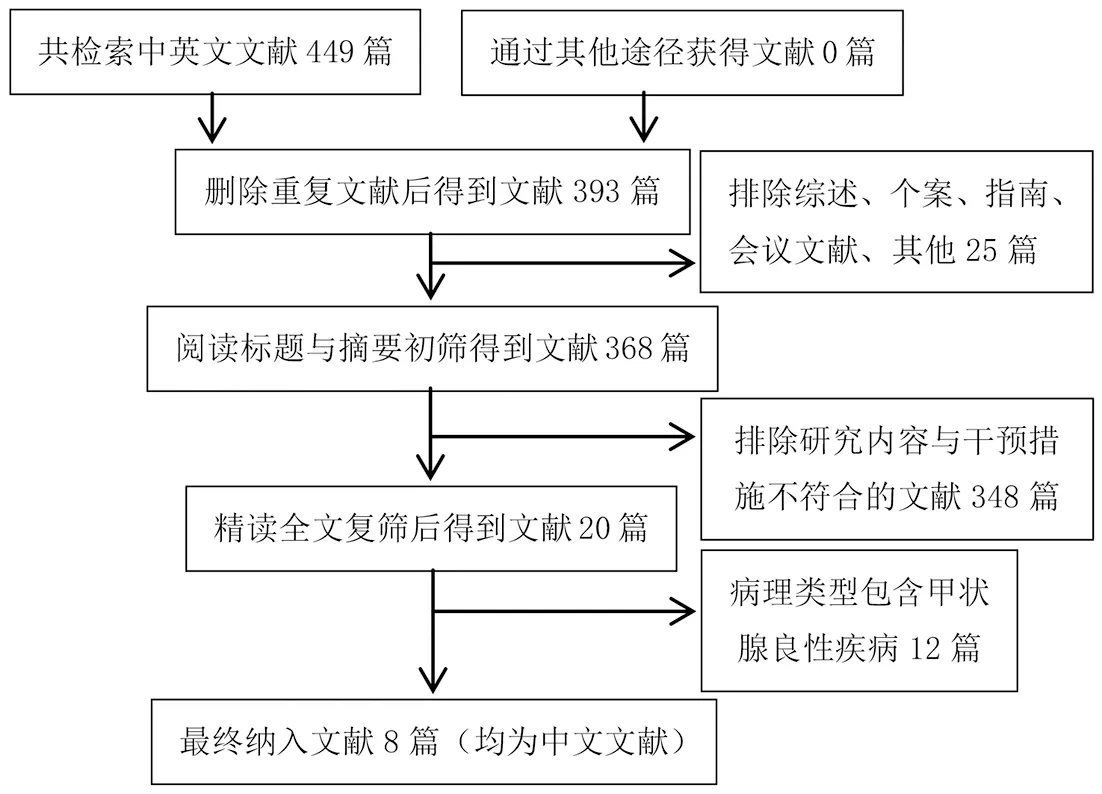
圖1 文獻篩選流程圖
2.2 Meta分析結果
2.2.1手術時間
共8項研究比較了兩組手術時間。異質性較大(I2=93%),經過敏感性分析,逐一排查各項研究,異質性未降低,可能因不同術者的熟練度有所差異。采取隨機效應模型,Meta分析結果顯示,兩組手術時間差異無統計學意義[WMD=-5.79,95%CI(-12.74,1.17),P=0.10],見圖2。
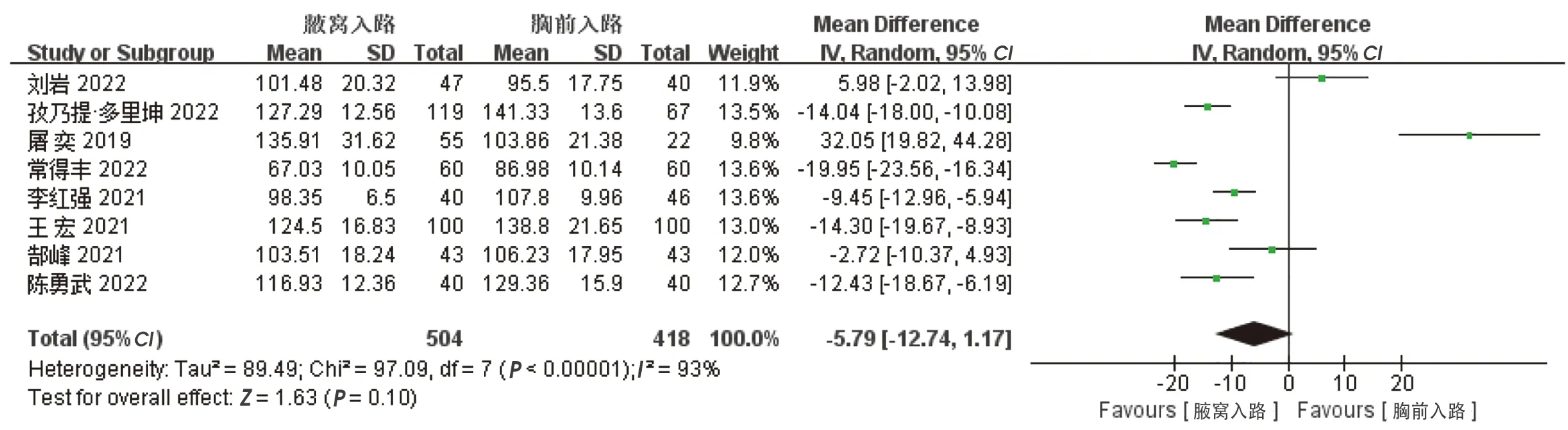
圖2 兩組手術時間的比較
2.2.2術中出血量
共8項研究比較兩組術中出血量。納入研究間異質性較大(I2=99%),進行敏感性分析,對各項研究逐個排查,異質性均未降低。可能因研究者采用的術中出血量標準不同。采用隨機效應模型,結果顯示,經腋窩組術中出血量少于經胸前入路組,差異有統計學意義[WMD=-5.25,95%CI(-10.25,-0.26,P=0.04],見圖3。
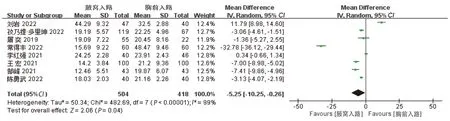
圖3 兩組術中出血量的比較
2.2.3住院時間
5項研究對比了兩組住院時間。各研究間數據異質性較大(P=0.010,I2=70%),排除劉巖的研究后異質性明顯降低(P=0.36,I2=6%),采取固定效應模型,結果顯示,腋窩入路組住院時間短于經胸前入路組,差異有統計學意義[WMD=-0.62,95%CI(-0.80,-0.45),P<0.00001],見圖4。
2.2.4中央區淋巴結清掃數量
共6項研究比較了兩組中央區淋巴結清掃數量。組間異質性較高(I2=91%),經過敏感性分析,逐一排查各項研究后,異質性均未降低。采取隨機效應模型,結果顯示,兩組中央區淋巴結清掃數量差異無統計學意義[WMD=-0.37,95%CI(-1.20,0.46,P=0.38],見圖5。
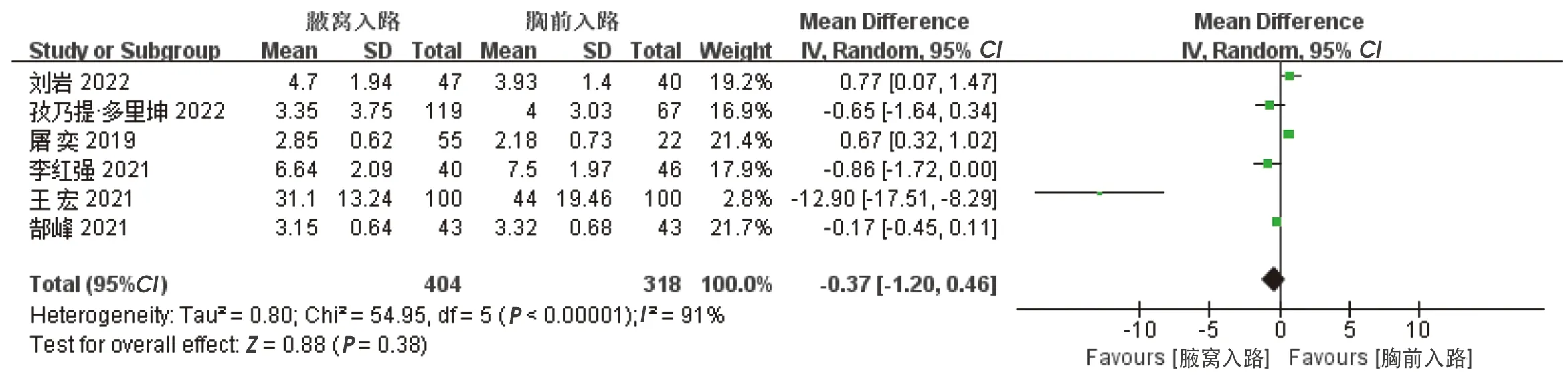
圖5 兩組中央區淋巴結清掃數量的比較
2.2.5術后引流量
共4項研究比較了兩組術后引流量。組間異質性較高(P<0.00001,I2=94%),排除郜峰的研究后異質性顯著降低(P=0.35,I2=4%),采用固定效應模型合并效應量,結果顯示,腋窩入路組術后引流量少于經胸前入路組,差異有統計學意義[WMD=-14.43,95%CI(-19.00,-9.86),P<0.00001],見圖6。
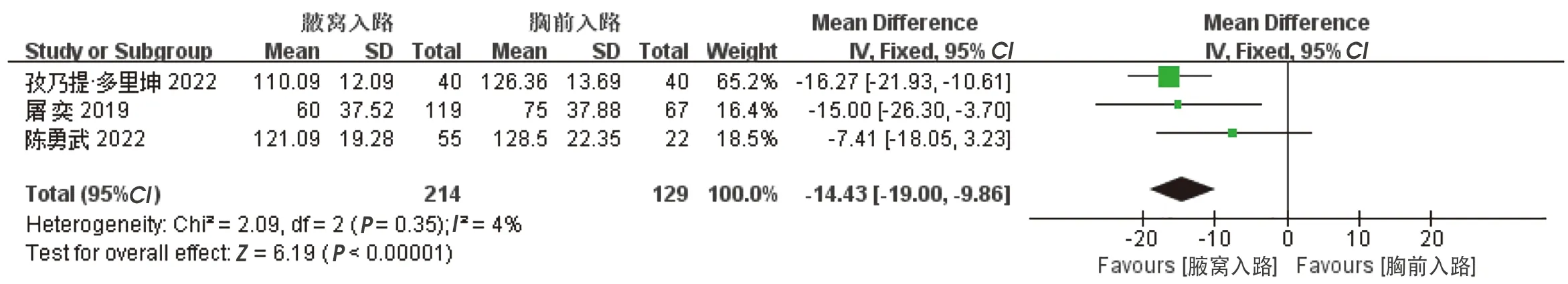
圖6 兩組術后引流量的比較
2.2.6術后聲音嘶啞
共5項研究比較了兩組術后聲音嘶啞的發生率。組間異質性較低(I2=0),采用固定效應模型合并效應量,結果顯示,兩組術后聲音嘶啞率差異無統計學意義[OR=0.85,95%CI(0.47,1.53),P=0.58],見圖7。
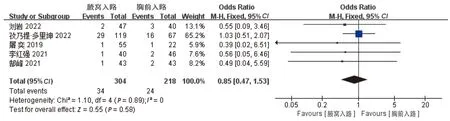
圖7 兩組術后聲音嘶啞的比較
2.2.7術后頸部不適
共3項研究比較了兩組術后頸部不適發生率。組間異質性較高(P=0.08,I2=60%),排除孜乃提·多里坤的研究后異質性降低(P=0.31,I2=2%),采用固定效應模型合并效應量,結果顯示,經腋窩入路組術后頸部不適率低于經胸前入路組,差異有統計學意義[OR=0.13,95%CI(0.03,0.52),P=0.004],見圖8。
2.2.8甲狀旁腺功能減退
共2項研究比較了兩組術后甲狀旁腺功能減退的發生率。組間異質性較低(I2=0),采用固定效應模型,結果顯示,兩組術后甲狀旁腺功能減退率差異無統計學意義[OR=0.50,95%CI(0.12,2.08),P=0.34],見圖9。
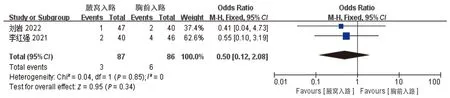
圖9 兩組術后甲狀旁腺功能減退的比較
2.3 敏感性分析及發表偏倚
對異質性程度較高的結果均采用逐篇排除單項研究進行敏感性分析,尋找原因,其結果均未發生實質性變化,表明結果穩健。由于本Meta分析納入文獻數量偏少,未繪制漏斗圖。
3 討 論
甲狀腺切除術作為甲狀腺疾病治療與診斷的主要手段,其操作性、安全性、可行性已得到認可。由于甲狀腺自身解剖位置的特殊性,傳統甲狀腺切除術后往往會在頸部留下瘢痕,給患者造成極大的生活與心理壓力。因此,近年臨床治療甲狀腺疾病醫患不僅要求治療效果,還要求美觀性[20]。通過20余年的發展與創新,微小的頸部切口及自然隱蔽的切口達到了微創治療的目的。由于腋窩入路的切口位于腋窩下,衣物及自然狀態下相對隱蔽,美容滿意度較好[21-22]。經胸前入路的手術瘢痕主要隱藏于乳暈,是目前臨床應用較廣泛的入路。
本研究結果顯示,經腋窩入路組術中出血量更少,差異有統計學意義(P<0.05),原因可能是手術切口與患側甲狀腺的直線距離較短,經腋窩建腔時通過頸部肌肉間隙,皮下游離范圍明顯小于胸乳入路,從而明顯減少術中出血量。兩組術后引流量差異有統計學意義(P<0.05),術后引流液一般是手術后創面滲血、組織液、淋巴液的混合物在術后殘腔聚集而成,由于胸前入路建腔、分離皮瓣范圍較腋窩入路組大,術后創面滲出液勢必增多;其次,胸前入路術后負壓引流管行程較長,機體對引流管的排異反應增加,致使術后引流量明顯增加,一定程度上增加了引流管留置時間、延長了拔管時間[23]。淋巴結清掃數量是評價甲狀腺癌手術徹底性的指標之一。本研究中,兩組中央區淋巴結清掃數量差異無統計學意義。腋窩入路在尋找、處理中央淋巴結時可充分暴露且無局限性,當中央區轉移淋巴結數量較多時,并不能確保淋巴結清掃的徹底性。經胸前入路由于胸骨柄、鎖骨的遮攔,在甲狀腺淋巴結清掃中存在視野盲區,可通過將患者頭部轉向正前方,以減少鎖骨阻擋帶來的影響,方便清掃中央區;適當離斷部分帶狀肌外緣也可方便清掃中央區淋巴結。因腔鏡下操作并經狹小切口取出標本,腔鏡甲狀腺切除術的手術時間會長于開放手術[24];同為腔鏡下操作,本研究中,腋窩入路與經胸前入路的手術時間差異無統計學意義(P>0.05)。但仍有部分研究表明,腋窩入路的手術時間較短,認為相較腋窩入路,胸乳入路距患側甲狀腺病灶的距離較遠,分離、建立皮下隧道的范圍較大,再者,建腔及操作方面免充氣式腋窩入路較胸乳入路簡便,且配有特殊懸吊拉鉤,空間相對穩定,術中擦拭鏡頭的次數較少;但對于初學者,對頸部肌肉間隙理解不深刻,且由于腋窩操作孔間的距離過近,手術操作難度較高,因此學習曲線及手術時間可能相對延長。胸乳入路建腔時需經胸前切口分離皮瓣,術者需依靠經驗及對不同層次的感覺精確找到相應位置,手術時間相應延長。
本研究結果顯示,經腋窩組與經胸前組住院時間差異有統計學意義。主要因經腋窩入路建立腔隙與分離皮瓣范圍小、術中出血量少,術后引流量少、疼痛明顯減輕,術后可在相對較短時間內通過自主進食來加速身體康復。此外,兩組術后聲音嘶啞、甲狀旁腺功能減退等并發癥差異無統計學意義。腔鏡手術充分利用微創、圖像放大、手術視野擴大、遠距離操作控制、精細區分周圍組織等優點,實現了精準化操作,圖像清晰,立體感增強,可清晰顯示術區鄰近的血管、神經及甲狀旁腺組織,使術者操作至細小血管、神經及其分支時提前預判并加以保護,明顯降低了術后并發癥發生率[25-26]。本研究中,兩組頸部不適發生率差異有統計學意義(P<0.05),經腋窩入路建腔時主要通過頸部肌肉自然間隙建腔,分離后的肌間隙無需縫合,且頸前區無需分離皮瓣;經胸乳入路的切口位于乳房內側、乳暈邊緣,需要分離的皮瓣范圍廣且需切開頸白線,可導致胸骨上窩及頸前區感覺異常,疼痛明顯較腋窩入路增加,因此胸乳入路頸部不適感發生率高于腋窩入路[27-28]。綜上,對于早期單側甲狀腺癌,兩種入路均具有一定優勢,但經胸前入路相較經腋窩入路可減少術中出血與術后引流量,減輕術后胸前部疼痛,減少特殊并發癥的發生(完全腔鏡甲狀腺手術需充CO2,可能導致高碳酸血癥、皮下氣腫,嚴重時可發生氣體栓塞)[29],縮短住院時間,促進術后恢復,并可顯著提高患者美觀滿意度,是安全、有效、可行的,具有一定的臨床推廣價值。
本研究亦存在一定局限性:(1)本研究病例數量較少,以回顧性研究為主,無隨機對照試驗,尤其男性患者較少,為進一步探索,大樣本量的前瞻性隨機對照研究必不可少;(2)缺乏達芬奇機器人甲狀腺手術的相關研究,有選擇偏倚的可能;(3)對于不同臨床分期及類型的分化甲狀腺癌,是否具有普遍性,尚需進一步探討;(4)人群為亞洲,是否適合歐美等國家人群尚需進一步探討。
綜上所述,經腋窩入路與經胸前入路腔鏡甲狀腺手術治療分化型甲狀腺癌均是安全、可行、有效的,經腋窩入路可減少術中出血與術后引流量,減輕術后胸前部疼痛,促進術后恢復。此外,有研究表明,腋窩入路的術后美容滿意度、術后視覺模擬評分及術后生活質量評分(SF-36量表)優于胸前入路[12-13,15-19,30]。甲狀腺疾病以年輕女性多見,對美觀度有較高要求,因此制定手術方案時不僅需考慮手術效果與安全性,還應盡量減少瘢痕對外形、心理等的影響。相較胸乳入路的3個切口,腋下入路僅1個切口,瘢痕數量少且沿皮紋取切口,自然狀態下上肢下垂,瘢痕更加隱蔽[31-33],可顯著提高患者美觀滿意度。由于納入文獻具有一定局限性,尚需大宗高質量、多樣本的隨機對照試驗,以進一步驗證研究結果。

